探討急性腦梗死與非酒精性脂肪性肝病之間的關系
許婕,閆翠娜
(上海中醫藥大學附屬普陀醫院,上海 200062)
0 引言
非酒精性脂肪性肝病(Nonalcoholic Fatty Liver Disease,NAFLD)是21世紀以來流行最常見的慢性肝病,并且不受種族和年齡限制。隨著中國飲食結構改變,中國NAFLD患病率逐年上升,有分析預測中國NAFLD患者將從2016年246.33萬增長至2030年的314.58萬,增長幅度高達29.1%,并且已經取代慢性乙型肝炎成為中國第一大慢性肝病[1-2]。研究表明心血管疾病是NAFLD最常見的死亡原因[3]。中風是發達國家長期致殘的主要原因,也是全世界最大的死亡原因之一,嚴重影響患者日常生活[4]。近期,有研究指出,NAFLD與出現中風,心梗的風險明顯呈正相關[5-6]。然而,目前關于ACI與NAFLD的相關性研究較少,并且不同國家、不同地區、不同人種得出的結論不同[7-8]。在此基礎上,本文旨在探討NAFLD與ACI之間的相關性,為中國臨床醫生治療此類患提供一定的理論基礎。
1 資料與方法
1.1 一般資料
該研究選取了2020年1月至2020年12月在上海中醫藥大學附屬普陀醫院神經內科住院的1738名年齡≥18歲的急性腦梗死患者,其中有600名患者入院未行B超檢查,257名患者合并有病毒性肝炎,108名患者患有其他慢性肝病以及400名臨床不全患者排除在外。最后,373名患者納入本研究。所有研究對象均行腹部超聲檢查。根據腹部超聲檢查,將患者分為有NAFLD(n=211)和無NAFLD(n=162)。本研究符合赫爾辛基宣言,以保護參與者的健康和權利。所有患者均已獲得知情的書面同意。獲得上海中醫藥大學附屬普陀醫院醫學倫理委員會的倫理批準(倫理批準號為PTEC-A-2018-49-1)。
1.2 診斷及排除標準
急性腦梗死診斷參照2018年美國指定的診斷標準[9];NAFLD診斷標準參照中華醫學會肝臟學分會脂肪肝和酒精性肝病學組制定的非酒精性脂肪性肝病診療指南(2018版)診斷標準[10]。排除糖尿病的急性并發癥,例如糖尿病酮癥酸中毒,高滲性高血糖綜合征,急性感染等;病毒性肝炎,肝硬化,肝癌,自身免疫性肝病,酒精性肝病,遺傳性肝病等;有過量飲酒史,男性每周飲酒量≥140g;女性≥70g/周;服用過肝臟保護藥物,降脂藥物或可能引起肝臟脂肪沉積的藥物;患有嚴重心臟病的患者(患有心肌梗塞,心力衰竭和/或嚴重心律不齊的患者);嚴重感染和嚴重創傷的患者;懷孕或可能懷孕和哺乳的婦女;因精神疾病而不能服從的人;未簽署知情同意書的人;甲狀腺功能亢進和甲狀腺功能低下的甲狀腺疾病患者; MRI/DWI檢查確診為腦出血,顱內占位等疾病者。
1.3 基礎信息采集
由神經科病房的專職醫生收集病史,體格檢查和NIHSS評分,并詳細記錄患者的一般情況,包括姓名,性別,身高、體重、年齡,吸煙史,飲酒史等
1.4 實驗室分析
過夜禁食12h后,用自動臨床化學分析儀(日本日立7600D-210)分析血清 Glu,ALT,AST,TB,DB,TP,ALB,Che,ALP,γ -GT,TG,TC,HDL-C,LDL-C,Ca,p,mg,fe水平。
1.5 影像學檢查
使用Philips公司生產的Achieva3.0T 磁共振掃描儀行頭顱MRI/DWI 檢查,診斷患者是否發生急性缺血性腦梗塞。使用Philips 公司生產的IU 22彩色多普勒超聲診斷儀測量患者頸總動脈內膜中層厚度(intima-media thickness,IMT),探頭頻率3-9MHz。行腹部超生檢查時要求研究對象禁食禁水,對肝臟進行縱橫及多切面掃查,通過腹部超聲評估是否有脂肪肝。
1.6 統計分析
統計學采用SPSS 25.0進行分析。正態分布的計量資料采用均數±標準差表示,兩組間采用獨立樣本t檢驗;非正態分布采用M(P25-P75)表示,兩組間采用Wilcoxon非參數檢驗,計數資料采用χ2檢驗,均以P<0.05為差異具有統計學意義。
2 結果
2.1 患者基本特征
通過表1,我們發現,本研究納入了共373名患者,其中男性276名,女性97名,其中有56.6%%研究對象患有NAFLD。兩組在年齡、身高、高血壓、冠心病患病率及吸煙史方面差異無統計學意義(P>0.05),然而,在性別、體重、BMI、糖尿病患病率方面差異有統計學意義(P=0.03,0.000,0.000,0.003)。
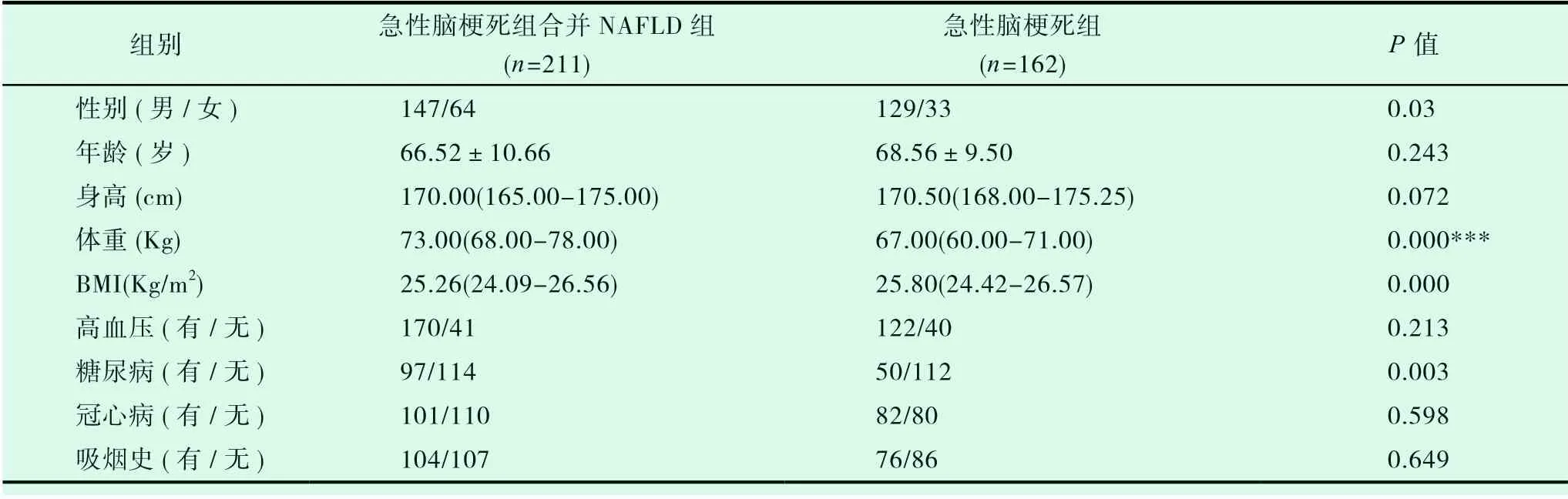
表1 患者基本特征
2.2 研究對象實驗室數據分析
通過表2,我們發現有NAFLD患者血清ALT、AST、GGT、CHE明顯高于無NAFLD患者,差異具 有 統 計 學 意 義(P=0.000,0.000,0.000,0.000),這表明有NAFLD患者可能具有更高的肝損害;此外,我們發現,有NAFLD患者TC、TG、LDL、2HPG和Ghb水平明顯高于無NAFLD患者,差異具有統計學意義(P=0.000,0.000,0.000,0.000.0.00 0),這表明有NAFLD患者可能具有更高的糖脂紊亂;最后,我們發現,有NAFLD患者血清鈣和磷水平明顯高于沒有NAFLD患者,差異有統計學意義(P=0.002,0.021),這表明此類患者內環境穩態遭受破壞。

表2 研究對象實驗室數據分析
2.3 研究對象影像學及預后分析
通過表3我們發現有NAFLD患者入院NIHSS評分比無NAFLD患者高,差異有統計學意義(P=0.007),且頭顱MRI提示多為多發性急性腦梗死,這表明此類患者臨床癥狀重,神經系統破壞嚴重,預后差,致殘率高。
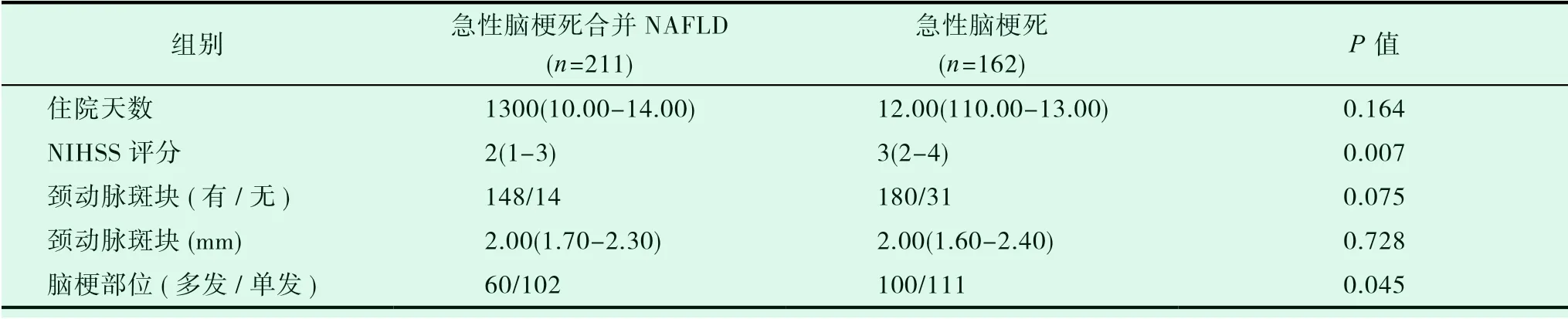
表3 研究對象影像學及預后分析
3 討論
本研究顯示,急性腦梗死患者中合并NAFLD患病率為56.6%,而我國普通人群中NAFLD患病率約為29.81%[11],這與多項研究結果相似[12-13]。此外,據研究顯示,NAFLD是糖尿病人群中最常見的疾病,患病率高達22.5%-55.5%,這也間接表明急性腦梗死在NAFLD人群中并不少見[14],這可能是因為NAFLD會導致機體胰島素抵抗加劇,從而進一步加劇了血脂異常,而血脂異常與顱內動脈狹窄存在密切相關,繼而促使ACI的發生。此外,我們發現性別與NAFLD有一定關系,這一方面可能是因為女性雌激素有抑制內臟脂肪產生、抗氧化劑和抗纖維化作用[15-16];另一方面,可能是因為男性具有更大的精神壓力,晝夜生物鐘紊亂,而越來越多的證據表明晝夜節律與NAFLD之間有密切關系[17]。本研究發現年齡與中風患者患NAFLD之間無明顯關系,這與文獻一致[18],然而本文獻納入的患者均為老年人,缺乏一定的代表性,因此,是否性別與NAFLD有關仍需進一步研究。研究發現,有NAFLD的患者具有更高的BMI,且兩組受試者BMI均屬于超重范圍,這有可能表明肥胖既是NAFLD的危險因素,也是心血管疾病的危險因素,而有研究顯示高BMI與腦血管疾病、高血壓等代謝系統疾病呈正相關,嚴重降低患者預期壽命[19],這也間接表明此類患者具有不良生活方式。ALT、AST是目前臨床上評估和診斷肝臟損傷的運用最為廣泛的血清標志物,ALT、AST水平越高,代表肝組織損害越嚴重[20]。研究結果顯示,相對于ACI患者,NAFLD合并ACI患者在ALT、AST、GGT、CHE方面顯著大于ACI患者,這表明ACI合并NAFLD患者具有更高的肝損害。多項研究結果顯示轉氨酶升高與缺血性腦卒中風險增加有關[21],這表明轉氨酶不僅與NAFLD病情嚴重程度相關,還在一定程度上加大了中風發生率,此外有研究報道,GGT是發生中風的獨立危險因素[22-23]。Fraser等人發現NAFLD患者GGT水平升高10U/L會增加54%發生腦卒中的風險或34%發生冠心病和腦卒中的共同風險[24]。然而,不同的是,本研究中涉及的ALT、AST、CHE指標均在正常范圍為,究其原因可能是樣本量偏少和多數NAFLD實驗室檢查多無明顯升高,據報道[25],僅有不到三分之一的NAFLD患者轉氨酶水平會升高,個體差異極大,通常在重度NAFLD患者中差異較明顯。血脂紊亂是心腦血管疾病的主要危險因素[26],研究發現,ACI合并NAFLD患者血清TG、TC、LDL、糖化血紅蛋白、空腹血糖、餐后2小時血糖水平均高于ACI組,表明ACI合并NAFLD患者具有更高的糖脂代謝異常,這與諸多研究一致[27-28],NAFLD導致動脈粥樣硬化和小膠質細胞激活、內皮功能障礙、促凝狀態和血小板激活,進而促進微血管和大血管損傷,最終導致臨床和亞臨床腦血管改變,致使血液濃縮,從而加速中風的發生[29]。
微量元素是指在人體中含量很少但又發揮重要生理功能的一類化學元素,是人體正常生理活動所必須的營養素,各種微量元素在體內保持著一種相對平衡的狀態,而即使輕微的微量元素失衡會嚴重破壞能量代謝,導致消化系統、心血管和內分泌系統疾病[30]。越來越多臨床及動物研究表明NAFLD的發生常常隨著微量元素的改變。本研究顯示,有NAFLD患者血清鈣離子升高,這與諸多文獻報道一致[31],這一方面可能是因為血清Ga水平升高可增加患中風風險,并嚴重影響其預后[32-33],另一方面高血清Ca濃度與高血壓、胰島素抵抗、血脂異常及代謝綜合征密切相關,而這正是NAFLD主要的危險因素,更重要的是,血清Ca通過誘導線粒體功能障礙與氧化應激而促進NAFLD的發生及發展。血清Mg可以通過降低血壓、減少胰島素抵抗、緩解動脈粥樣硬化等改善NAFLD的進展[34],然而,本研究未發現此種差異,尚需進一步驗證。血清鐵是人體內必不可少的微量元素,在許多新陳代謝中具有不可替代的功能。本研究尚未發現血清Fe濃度在兩組間差異具有統計學意義,這與該文獻報道一致[35],然而有文獻表明血清鐵高于正常1.5倍以上與NASH患者纖維化程度成正比[36],因此,是否Fe參與NAFLD發病機制,及如何影響NAFLD發病過程目前還需大樣本量、多中心的前瞻性實驗。VE是目前治療NASH中評價最高的抗氧化劑。研究顯示,VE在改善成人和兒童生化指標方面均有優勢[37],此外,一項薈萃分析[38]顯示VE可使缺血性中風的風險降低10%,因此,對于ACI伴有NAFLD患者,臨床建議使用VE治療,然而,目前關于VE的劑量長期存在爭議,因此,VE的安全性仍然是一個非常重要的臨床問題,需要在長期的隨訪中進一步迫切研究。由此,我們發現ACI合并NAFLD患者血中微量元素穩態及代謝受到變化,這也提示臨床醫生對于此類患者出現微量元素異常切記不可忽視,若能針對上述微量元素的代謝障礙,采取措施加以補充和糾正,也許對恢復機體的正常代謝和改善預后可能有重要意義。
我們發現,相較于單純ACI患者,ACI合并NAFLD患者頭顱MRI提示以多發性腦梗死居多,這有可能是因為ACI合并NAFLD患者具有更嚴重的肝功能損害、糖脂代謝異常、致使血液粘稠度升高,引起彌漫性血管病變,影響梗死區側枝循環,使腦梗死面積擴大。國外多項研究表明NAFLD可促進頸動脈內膜增厚、動脈壁僵硬度增高、血管內皮功能紊亂等的發生發展[39]。從上述研究可以發現,NAFLD患者可以造成血管內皮細胞的紊亂,而研究發現,NAFLD可能是影響血管內皮細胞紊亂的又一獨立危險因素,此外,研究者還發現,在調整了所有的混雜因素后,隨著NAFLD嚴重程度與IMT成正相關性[40]。由于頸動脈IMT是早期動脈粥樣硬化的標志,且NAFLD發生IMT風險遠高于正常人群,因此,臨床上,對于有NAFLD患者常規檢測頸動脈B超是十分有必要的,然而,本研究尚未發現此種差異,究其原因,筆者認為一方面是本研究尚未對NAFLD嚴重程度進行分級,此外,頸動脈B超檢查醫師尚不統一,可能存在客觀因素影響醫師判斷。
此外,本研究發現,ACI合并NAFLD患者NIHSS評分更高,這表明ACI合并NAFLD患者入院時卒中更嚴重,住院期間病情變化更迅猛,預后不佳,與既往報道的文獻一致[41]。
在近年來NAFLD發病率隨著肥胖和糖尿病的增加呈上升,因此,我們建議,對此類患者進行長期隨訪;此外,對于NAFLD患者來說,臨床上除了篩查糖尿病外,認真評估心血管風險是必要的,以此作為心血管疾病的一級預防,同時對并存的心血管危險因素進行藥物治療至關重要。更重要的是,對于臨床醫生而言,給予NAFLD患者正確的生活方式指導,使NAFLD患者建立良好的生活習慣,這將大大減輕NAFLD患者心肌梗死和中風發病率,從根本上受益NAFLD患者。然而本研究樣本量偏少,研究對象多為老年患者,無法代表廣大人群。此外,對于確診NAFLD的金標準仍然是肝穿刺活檢,本研究采用腹部B超進行診斷,可能會對在NAFLD診斷上存在一定偏差,另外,本研究缺少患者出院時的評分,尚無法了解患者預后情況,因此,仍然需要多中心,大樣本臨床前瞻性研究。

