某院人血白蛋白注射液臨床應用的藥學干預效果評價
孫文芳,李亞利,成華
首都醫科大學附屬北京潞河醫院藥學部,北京 101149
人血白蛋白(human serum albumin,HSA)是以白蛋白為主要成份的血液制品,用于補充血液中白蛋白的含量。白蛋白由肝細胞合成,約占血漿蛋白總量的50%~60%,具有維持血漿膠體滲透壓和免疫調節等作用[1]。人血白蛋白注射液臨床常用于治療因失血、燒傷及創傷引起的休克、腦水腫及大腦損傷所致的顱內壓升高、低蛋白血癥、肝硬化或腎病引起的水腫和腹水等[2],隨著臨床應用日益廣泛,其不合理使用現象越來越普遍。此外,作為生物制品,HSA 來源特殊、制作復雜,有限的原料決定了其有限的供應量,過度使用不僅會增加患者的經濟負擔,也會造成醫療資源的浪費。本院人血白蛋白注射液使用量一直居高不下,為促進臨床合理用藥,本院臨床藥師通過查閱國內外文獻及循證醫學證據,制定了本院人血白蛋白注射液的點評標準以及使用流程規范,并整合本院信息科、醫療部等多方資源,形成行政監督和藥學干預相結合的藥物干預模式。本研究通過對比2021 年6 月(干預前)和2021 年8 月(干預后)人血白蛋白注射液的使用情況,評價臨床藥師的藥學干預效果,以期為臨床合理用藥提供參考。
1 資料與方法
1.1 資料情況
回顧性選取2021 年6 月(干預前)和8 月(干預后)在本院使用人血白蛋白注射液[華蘭生物工程股份有限公司,國藥準字S19993024,規格5g(10% 50ml)每瓶含蛋白質5g,蛋白質濃度為10%,裝量50ml;國藥準字S10950009,規格10g(20%50ml)每瓶含蛋白質濃度為20%,裝量50ml]的住院患者的病歷資料,收集患者的基本信息,包括患者的性別、年齡、體重等一般資料,用藥信息以及各項檢查等情況。
1.2 藥學干預模式
藥學干預措施包括:①臨床藥師查閱大量文獻資料及循證醫學證據,制定本院人血白蛋白注射液的審批表、使用流程及點評標準。審批表中對人血白蛋白注射液的適應癥、用法用量、禁忌癥等進行限制。②臨床藥師參與各科室的藥學查房,記錄患者人血白蛋白注射液實際使用情況,及時與臨床醫生溝通不合理使用情況并給予合理化建議。③臨床藥師定期抽查各科室使用人血白蛋白注射液的病歷進行點評,定期向醫療部上報不合理醫囑。
行政監督措施包括:①信息科將審批表嵌入醫院信息系統(HIS)可自動抓取患者的基本信息以及近2 天患者血清白蛋白的數值,保證提取數值的準確和便捷。將該審批表隨醫囑一起發送到臨床藥學室,經臨床藥師審批通過后,臨床科室方可使用人血白蛋白注射液。②醫療部對臨床藥師上報的不合理醫囑進行預警和處罰:對于首次出現不合理醫囑的主管大夫給予書面警告,再次出現相同使用不合理情況者給予雙倍處罰。③由醫療部組織全院臨床醫生參加臨床藥師定期舉辦的人血白蛋白注射液合理用藥培訓及考核,進一步確保臨床用藥的合理及安全。
1.3 干預效果評價標準
主要參考人血白蛋白注射液說明書、臨床用藥須知、美國大學醫院聯合會(UHC)《人血白蛋白、非蛋白膠體及晶體溶液使用指南》(以下簡稱“UHC指南”)[3]、《免疫球蛋白及白蛋白使用指南》[4]、《北京市醫療機構處方專項點評指南》[5]等進行點評。點評標準:(1)臨床應用指征:①血清白蛋白≤30g/L且伴有肝硬化胸腹水或者癌癥胸腹水。②心臟手術,處于體外循環圍手術期,血清白蛋白≤35g/L,單日用量不超過60g。③血清白蛋白≤25g/L 并伴有以下癥狀:休克患者使用晶體液、膠體液后臨床效果不佳;嚴重燒傷;腎病綜合征;肝移植;嚴重低蛋白血癥及為提高開顱手術后或有嚴重腦水腫患者膠體滲透壓等其他特殊情況。(2)用法用量:單張申請單總量不超過120g,最多申請3 日用量,若再申請需重新遞交申請單;當血清白蛋白值≥30g/L,應及時停止輸注。(3)禁忌癥:對白蛋白嚴重過敏者;嚴重貧血;正常血容量或高血容量患者心力衰竭。(4)合理性判斷標準:符合臨床用藥指征,用法用量正常且無禁忌癥。若有任何1 項不符合,則為不合理。
1.4 統計學方法
采用SPSS20.0 統計學軟件進行數據統計分析。計量資料以表示;計數資料以n(%)表示。
2 結果
2.1 干預前后患者的基本情況以及使用情況
干預前(6 月)使用人血白蛋白注射液的住院患者共計277 例,其中,男性163 例,女性114例。干預后(8 月)使用人數為135 例,其中,男性84 例,女性51 例。患者的平均使用療程從干預前(3.09±2.62)天下降到干預后(2.63±1.76)天;患者平均用量由(66.87±7.90)g 減少為(55.70±7.23)g,下降了16.70%。人血白蛋白注射液6 月份的藥品費用為772 380.00,干預后8 月份的藥品費用降為315 840.00 元,下降了59.11%。人血白蛋白注射液的藥品費用占總藥費的比例由1.14%減少到0.47%。
2.2 干預前后人血白蛋白注射液個人使用總量區間分布情況
臨床藥師干預人血白蛋白注射液的使用后,不僅使用人數和使用總量有所下降,個人使用總量區間也有所改變。通過表1 可以看出,患者個人使用總量主要集中在60g 以下。基于本院人血白蛋白注射液使用的適應癥多為肝硬化、癌癥或者腎病引起的慢性白蛋白缺乏癥,單日用量應為5~10g,直至水腫消失,血清白蛋白含量恢復,干預后本院人血白蛋白注射液的個人使用總量區間分布更趨合理。
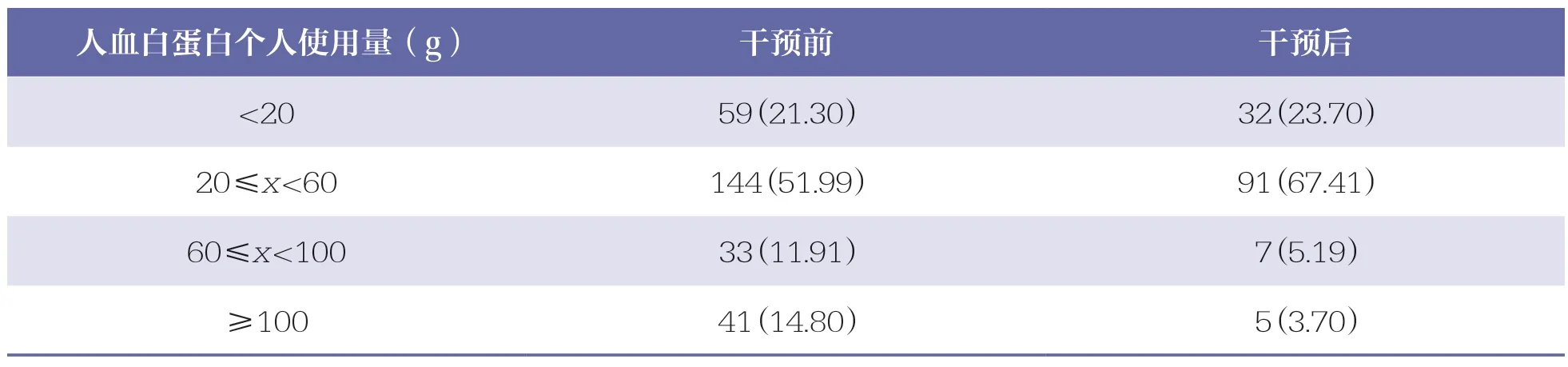
表1 干預前后人血白蛋白注射液個人使用總量區間分布 n(%)
2.3 干預前后人血白蛋白注射液用藥原因分析
通過查閱本院使用人血白蛋白注射液的患者病歷,結合臨床診斷及合并癥,參考人血白蛋白注射液說明書以及國內外指南,對干預前后人血白蛋白的用藥原因進行統計分析。見表2。
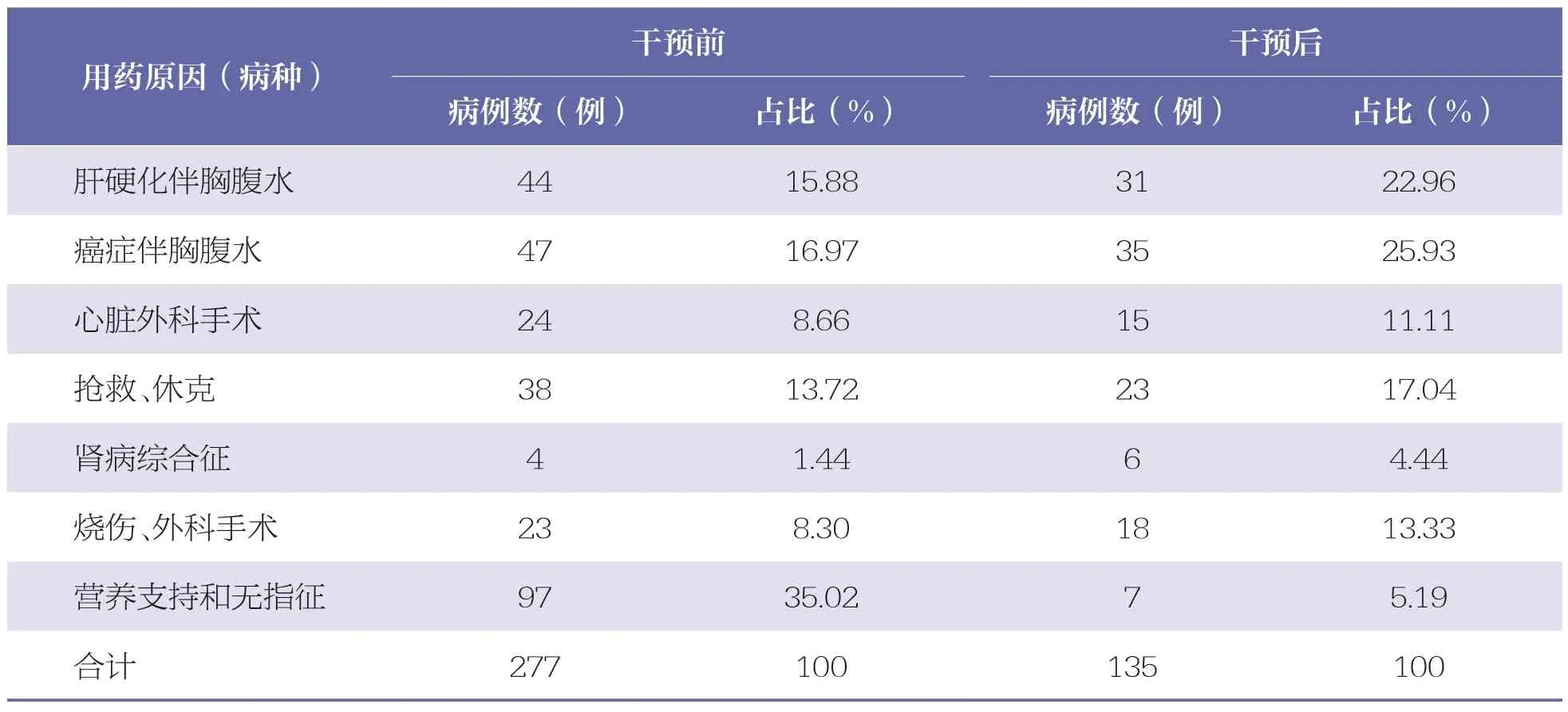
表2 干預前后人血白蛋白注射液使用情況
2.4 干預前后人血白蛋白注射液不合理情況分析
干預前,本院人血白蛋白注射液的使用存在濫用現象。通過臨床藥師的藥學干預,人血白蛋白注射液使用的合理使用率由干預前42.24%提高到干預后91.11%(見表3)。促進傷口愈合、術后營養支持以及低蛋白血癥的預防均是人血白蛋白注射液使用的誤區,通過臨床藥師的藥學干預,適應癥不適宜現象減少。嚴重貧血、高血壓3 級以及心功能不全是人血白蛋白注射液使用的禁忌癥,往往被臨床所忽視。本院藥學干預后,禁忌用藥率下降,且干預后未再出現用法用量不適宜和不及時停藥等問題。
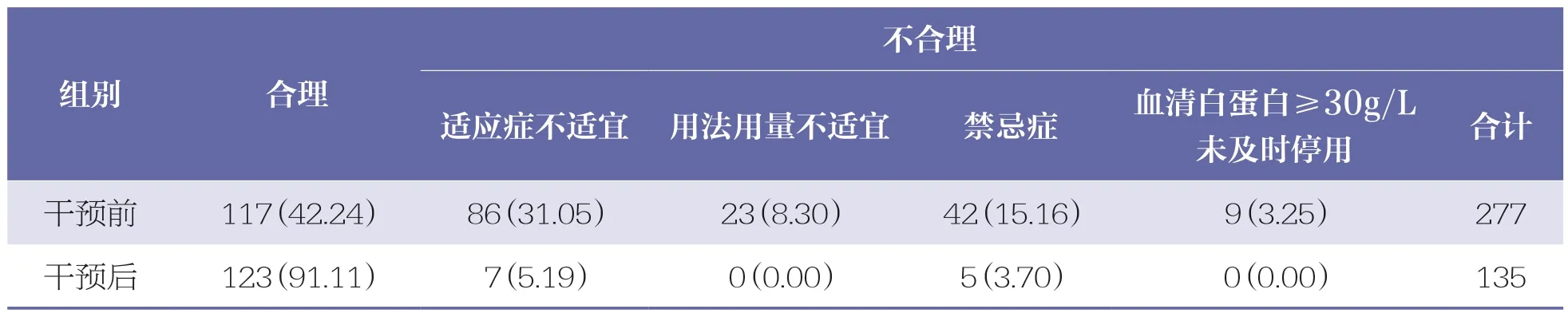
表3 干預前后人血白蛋白注射液使用合理性比較 n(%)
3 討論
通過臨床藥師的藥學干預以及行政部門對臨床合理使用的監督,本院人血白蛋白注射液臨床用藥人數及金額大幅度降低,個人使用總量區間更趨合理,臨床合理使用率提高。通過查閱國內外指南,目前達成共識的人血白蛋白注射液適應癥主要有肝硬化胸腹水伴低蛋白血癥、癌癥胸腹水伴低蛋白血癥、腎病綜合征、腦出血、失血性休克、心臟手術等。為進一步提高人血白蛋白注射液使用的合理性,本院在已批準的適應癥上對血清白蛋白水平作了進一步限定。
白蛋白是一類具有多種生物學功能的蛋白質,約占血漿蛋白總量的50%~60%,其中40%分布于血管內,其余60%分布于血管外的細胞間質,貢獻70%~80%的血漿膠體滲透壓,是血漿-組織液穩態的重要物質基礎,對于維持血流動力學至關重要[6]。在心臟手術中,白蛋白主要用于患者圍手術期的液體復蘇,提供充足的心輸出量和組織灌注,是心臟術后最重要的血流動力學干預措施[7]。另外,白蛋白也可用作體外心肺循環泵預充液以及糾正心臟圍手術期患者的白蛋白缺乏。相比于晶體和羥乙基淀粉,白蛋白可降低所需輸注的液體總量、較快升高膠體滲透壓,并且可減少伴隨呼吸功能損害的肺水腫等并發癥[8]。一項多中心的Meta 分析表明[9],輸注人血白蛋白可以減少心臟手術患者的血小板計數降低。綜合以上結論,本院對心臟外科手術患者輸注白蛋白的審核標準為:有體外循環的操作或者心臟手術后白蛋白<35g/L,單日使用總量不超過60g。
腹水是肝硬化患者最嚴重、最常見的并發癥,會使患者預后不良及生活質量下降。北京市醫療保障局規定人血白蛋白注射液用于糾正低蛋白血癥的前提是肝硬化或癌癥胸腹水患者且血清白蛋白濃度低于30g/L,此時方可醫保報銷[10]。相關研究顯示[11],白蛋白能夠降低腎素水平,減少利尿劑抵抗,同時也可以維持血漿膠體滲透壓。干預前,本院臨床醫生對診斷為低蛋白血癥的患者習慣性使用人血白蛋白注射液,忽視了用藥前提是肝硬化或癌癥胸腹水患者,且在補充白蛋白的過程中未及時監測血清白蛋白,造成患者使用療程長、醫療費用高,甚至發生不良反應。本院根據國內外指南及醫保要求明確了肝硬化、癌癥患者使用人血白蛋白注射液的指征:無腹水患者血清白蛋白濃度低于25g/L,有腹水患者的血清白蛋白濃度低于30g/L。經過臨床藥師嚴控適應癥以及限制慢性白蛋白缺乏患者單日用量等,干預后人血白蛋白注射液使用量下降,不合理使用情況也得到改善。
患者術后會出現不同程度的低蛋白血癥,主要原因是術后患者處于高分解代謝和負氮平衡狀態,致使熱量不夠或者氮的攝入不足,此時應結合患者情況及時足量提供合適的腸內外營養和平衡性的氨基酸制劑,以補充能量和氮源[12]。提示不應盲目補充人血白蛋白,甚至是將其用于預防術后低蛋白血癥。且術后患者過量輸注人血白蛋白不僅不利于改善術后狀態,還可能會導致白蛋白滲漏到組織間隙,造成器官水腫和灌注下降、氧供失衡、加重病情,還會造成不必要的并發癥[13]。臨床醫生給手術患者盲目補充白蛋白,常將其作為預防白蛋白降低、促進傷口吻合的常規選擇,是本院使用人血白蛋白注射液的一大誤區。通過臨床藥師對全院臨床醫生的培訓,使臨床醫生對人血白蛋白注射液的使用有了更加正確的認識,從而減少了人血白蛋白注射液的不合理使用。
人血白蛋白注射液在臨床上也常被誤作為增強體質以及提高免疫力的制劑,特別是對于營養狀態較差的老年患者、危重癥及惡性腫瘤患者,臨床常用作營養制劑。白蛋白有584 個氨基酸殘基,其中人體非必需氨基酸(如谷氨酸、天冬氨酸及精氨酸)較多,而必需氨基酸(如色氨酸和異亮氨酸)缺乏,因此營養并不全面[14]。血清白蛋白指標變化對體內蛋白儲存情況反饋滯后,只能反映疾病情況,不能反映營養狀況[15]。肝臟是人體合成白蛋白的主要場所,每日自身合成和釋放白蛋白約10~15g。補充外源性白蛋白可能會抑制患者自身白蛋白的合成,加速其分解代謝,并且人血白蛋白的某些成份(如微量α1 酸性糖蛋白)還可使機體免疫力下降[16]。特別是老年患者,自身代謝減弱,基礎疾病較多,在使用人血白蛋白注射液期間很容易發生皮疹、高熱和溶血性貧血等不良反應[10]。UHC 指南[3]也明確指出,對于需要營養干預的患者,人血白蛋白不能作為蛋白質補充的來源。所以本院規定對于不能經口進食的患者,在血清白蛋白濃度低于25g/L 合并嚴重腹瀉時,方可使用人血白蛋白注射液。
給危重癥患者使用白蛋白提高其生存率,是臨床使用人血白蛋白注射液的主要原因之一,但是此觀點存在很大爭議。到目前為止,大量循證醫學證據表明:對于危重癥患者,血漿白蛋白含量與其死亡危險呈負相關[17]。人血白蛋白注射液雖然能糾正危重癥患者的低蛋白血癥,但與晶體液或其他膠體液相比,并不能降低患者的并發癥和死亡發生率。有研究表明[18],人血白蛋白注射液的輸注不僅不能改善原發病的治療效果,反而會增加病死率。重癥監護病房等重癥科室是本院使用人血白蛋白注射液較多的科室,通過多次和臨床醫生的溝通以及合理用藥的宣講,重癥監護科室人血白蛋白注射液總用量以及使用人數均有所下降。
綜上,本研究通過制定人血白蛋白注射液的使用標準,嚴格限制臨床指征、用法用量及療程,并且規范使用審批制度,很大程度提高了本院人血白蛋白注射液的合理使用水平。臨床藥師對于人血白蛋白注射液的干預可嚴格按照制定的措施執行,但是臨床治療是一個復雜過程,患者復雜多變的病情以及臨床醫生對個別病例偏離干預措施而行臨床治療,對于干預評價會有一定影響。臨床藥師應該具有扎實的藥學理論基礎,引導臨床醫生合理用藥,推動人血白蛋白注射液的合理使用,促進臨床用藥安全、有效、經濟。本研究為回顧性分析,樣本量較小,后續本院臨床藥師將持續跟進人血白蛋白注射液的使用情況,保障藥學干預持續有效。本研究是對人血白蛋白注射液藥學干預模式的探討,臨床用藥合理性的提高是多部門協作的成果,行政部門的監督必不可少。希望本研究結果能為本院其他特殊藥物的藥學干預提供依據。

