益氣除痰中醫藥不同時點干預對ⅢB或ⅣB期非小細胞肺癌生存期的影響*
陳虹宇,林潔濤,王文萍,林曉彤,王思斯,孫哲,曹洋
(1.廣州中醫藥大學第一臨床醫學院,廣州 510405;2.廣州中醫藥大學第一附屬醫院腫瘤中心,廣州 510405)
全球癌癥統計報告最新數據顯示,肺癌仍是癌癥死亡的主要原因[1]。盡管靶向治療、免疫治療明顯改善了肺癌患者生存[2],但不免存在耐藥、副作用大及價格昂貴的局限性,故越來越多的學者提出多學科聯合管理是防治肺癌的必要方式[3]。在中西醫結合防治腫瘤中占有重要地位的祖國醫學對肺癌有深入認識:脾為生痰之源,肺為儲痰之器,脾虛運化失調,水濕內停,聚濕生痰,痰貯肺絡,肺氣抑郁,宣降失司,聚而成積,故提出益氣除痰治法[4]。既往文獻顯示,益氣除痰法對非小細胞肺癌(non-small cell lung cancer,NSCLC)具有穩定瘤體[5]、改善生存[6]、減輕治療相關副作用[7]、延緩耐藥[8]、抑制癌細胞侵襲轉移[9-10]的作用。但在NSCLC多學科全程管理中何時開始進行中醫藥干預是目前仍需探討的問題。
本研究以中西醫結合治療策略為支點,立足于益氣除痰法在NSCLC的優勢,擬探討不同時點干預中醫藥對ⅢB或ⅣB期NSCLC生存時間的影響。現報道如下。
1 資料與方法
1.1臨床資料 選取廣州中醫藥大學第一附屬醫院腫瘤中心2017年1月1日—2018年12月31日符合納排標準的初治NSCLC患者118例。納入標準:①病理學診斷確診為NSCLC;②按AJCC肺癌TNM分期(第八版)為 ⅢB或ⅣB期;③初治中醫證型為肺脾氣虛型,并使用益氣除痰法中醫治療方案。剔除標準:①入組時具有重要臟器嚴重功能障礙者;②入組時患者KPS評分<60分,預期生存時間<3個月;③使用益氣除痰中醫藥治療不足2個療程,或觀察期間中醫證型改變并使用不含益氣除痰法中醫治療方案超過2程者(注:以化療周期即4~6周算作中醫藥治療為1程,每個療程需使用益氣除痰法中醫藥治療≥10 d);④腦轉移者有明顯的顱內壓迫癥狀,且預計生存期小于3個月;⑤入組時存在大咯血、重癥感染等嚴重并發癥;⑥合并嚴重或不能控制的全身性疾病,如嚴重的精神、神經疾病、癲癇或癡呆,不穩定或不能代償的呼吸、心腦血管、肝或腎臟疾病;⑦近5年內被診斷有另外一種惡性疾病(不包括已經治愈的惡性腫瘤,例如完全切除--------------------的基底細胞癌、原位癌和甲狀腺癌);⑧堅持全程純中醫治療者。
根據益氣除痰法中醫藥的干預時點,納入“始于一線”組(行抗腫瘤初治方案直至第一次出現進展期間使用益氣除痰中醫藥至少2個療程者)97例,“晚于一線”組(因一線治療病情進展更換全身抗腫瘤方案之后再進行益氣除痰中醫藥治療至少2個療程者)21例,研究流程見圖1。本研究為回顧性隊列研究,無需簽署知情同意書,經廣州中醫藥大學第一附屬醫院醫學倫理委員會審批通過(NO.JY[2020]007)。
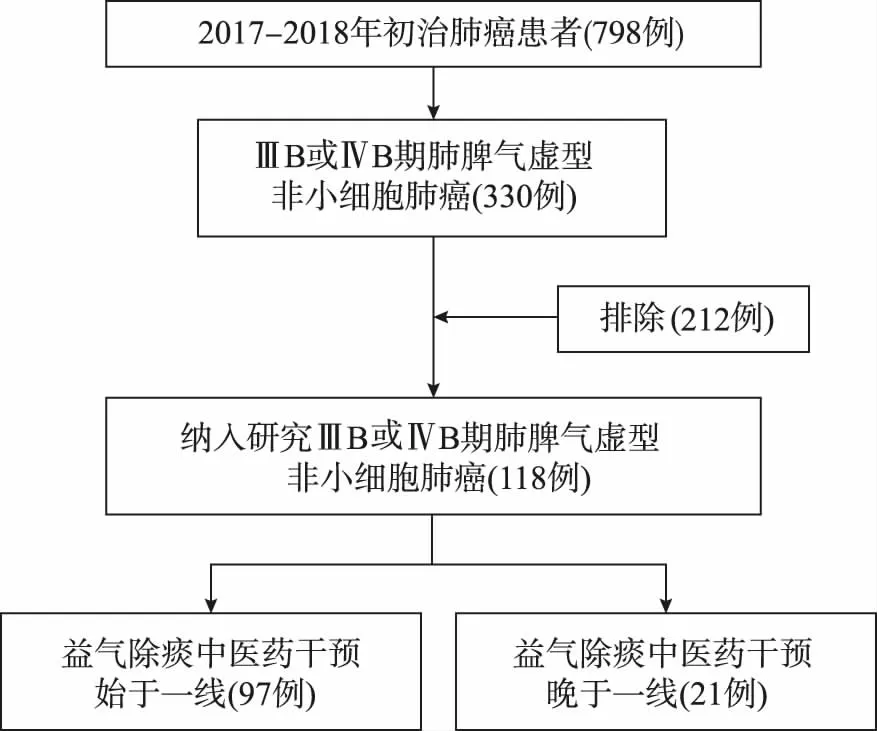
圖1 研究流程圖 Fig.1 Research flow diagram
1.2治療方法 本研究觀察的治療方案為益氣除痰中醫藥治療,方案中含益氣健脾藥及化痰散結藥均允許納入。中藥湯劑包括以益氣除痰方、固金消瘤方、陳夏六君子湯加減的中藥方,每日一劑,水煎至200 mL,飯后分次溫服;中成藥包括益肺散結丸、安康欣膠囊、復方紅豆杉膠囊、鶴蟾片、康萊特注射液、康艾注射液,及參芪扶正注射液、參一膠囊等補脾益肺中成藥聯合鴉膽子油乳膠囊、金龍膠囊、斑蝥酸鈉維生素B6、復方苦參注射液除痰散結中成藥,按說明書規范使用。可以合并常規抗腫瘤治療、對癥治療及免疫調節治療。
1.3觀察指標 主要結局指標為總生存時間(overall survival,OS),定義為確診到發生任何相關死亡的時間。次要結局指標為一線治療無進展生存時間(progression free survival,PFS),定義為確定一線治療到發生第一次進展的時間。研究觀察終止時間為2020年2月24日。
1.4統計學方法 將收集到的訪視資料建立數據庫,采用Stata 13.0版統計分析軟件。計量資料經正態分布檢驗后,采用完全隨機設計方差分析進行組間分析;若不符合正態分布,或分布類型不明確,可采用非參數分析。計數資料采用獨立樣本R×C卡方檢驗。等級資料,采用非參數秩和檢驗(Kruskal-Wallis法、Nemenyi-Wilcoxson-Wilcox法)。將生存時間按Log-rank 檢驗進行生存率曲線比較,采用 Kaplan-Meier 方法繪制生存曲線。將所有可能影響因素引入COX比例風險模型,采用COX回歸方法計算風險比(hazard ratio,HR)及其95%的置信區間(confidence interval,CI),尋找可能影響患者生存的預后因素(P<0.05準予納入)。所有的統計檢驗均采用雙側檢驗,以P<0.05 為差異有統計學意義。
2 結果
2.1基線資料 兩組患者在年齡、性別、病理類型、分化程度、TNM分期、基因狀態方面,差異無統計學意義(P>0.05),提示組間均衡,可以進行差異性比較。見表1。
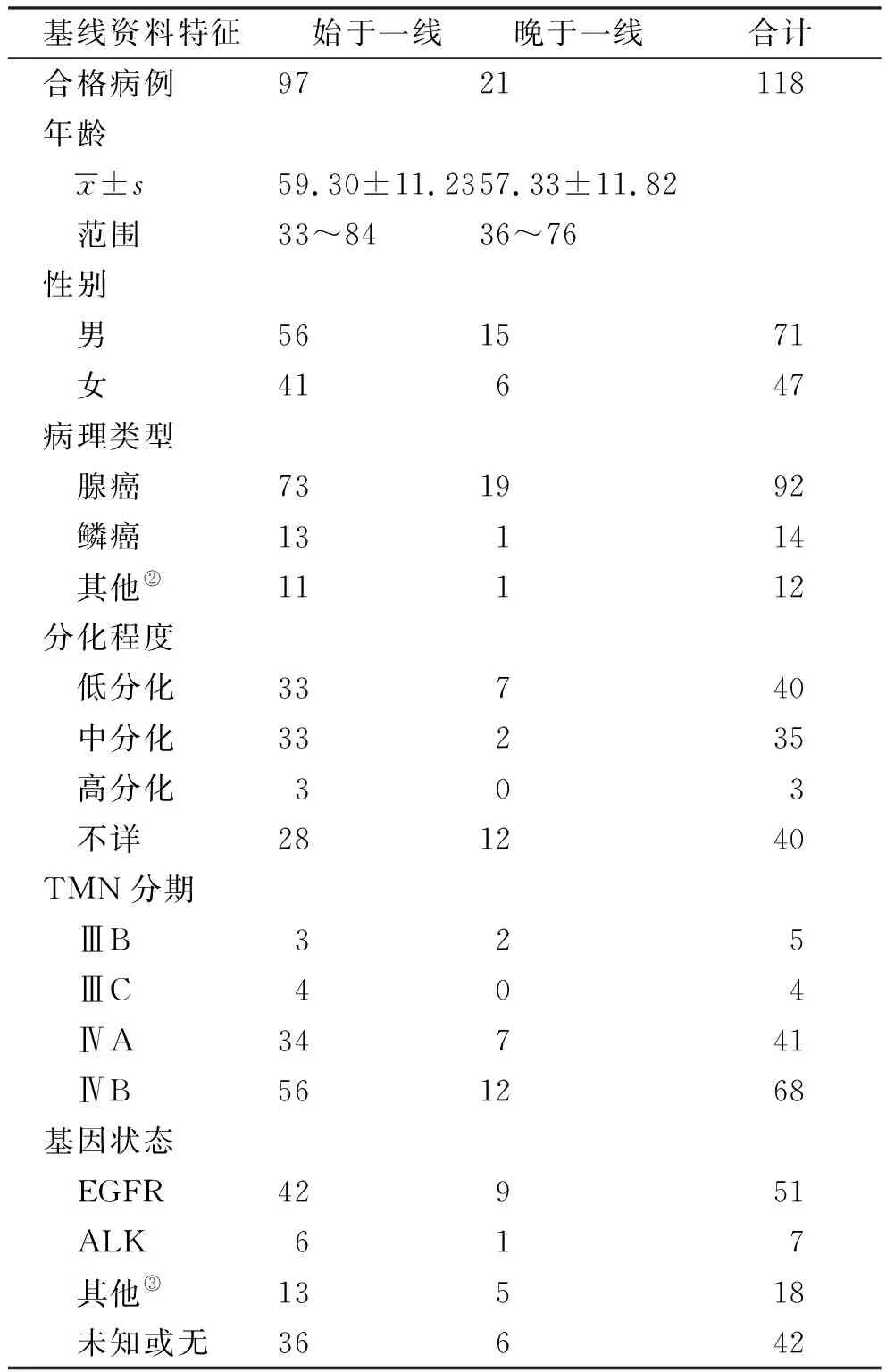
表1 兩組患者基線特征比較① Tab.1 Baseline characteristics of two groups of patients
2.2治療特征 分析益氣除痰中醫藥介入時患者的KPS評分、是否使用酪氨酸激酶抑制劑(tyrosine kinase inhibitors,TKI)、是否使用腫瘤免疫治療(immuno-oncology,I-O)等治療特征,均差異無統計學意義(P>0.05),兩組具有良好均衡性,如表2所示。晚于一線組的抗癌治療總線數比始于一線組多(P=0.049),該組絕大多數患者存在二線或以后的治療,而始于一線組多集中在二線及以前的治療,這與本研究的分組方法互相印證。
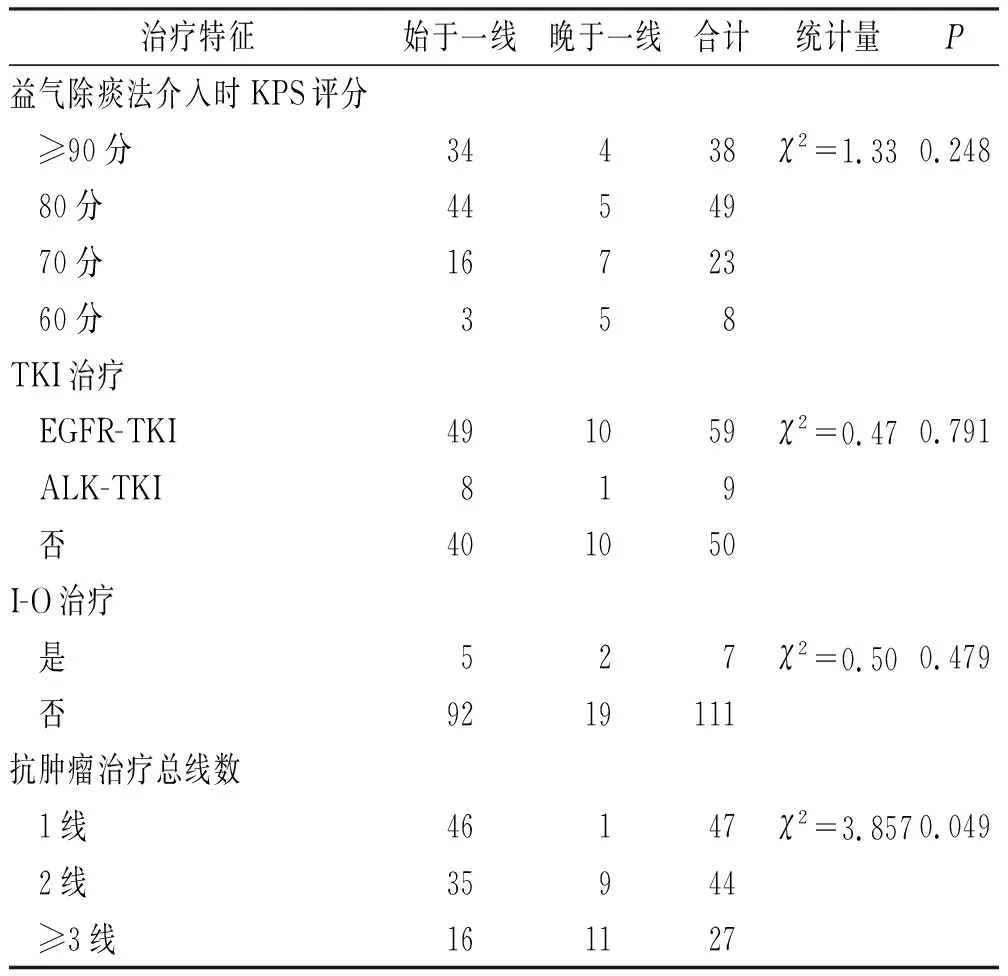
表2 兩組患者治療特征比較 Tab.2 Characteristics of treatment of two groups of patients
2.3總生存時間 將兩組患者的總生存時間使用Kaplan-Meier法作生存分析:始于一線組的平均OS為(534±273)d,中位OS為504 d。晚于一線組的平均OS為(432±257)d,中位OS為332 d。經Log-Rank檢驗,結果顯示兩組生存時間差異有統計學意義(χ2=5.3,P=0.021),見圖2。即一線治療中干預益氣除痰中醫藥比在一線進展后才干預可延長患者172 d的總生存時間。
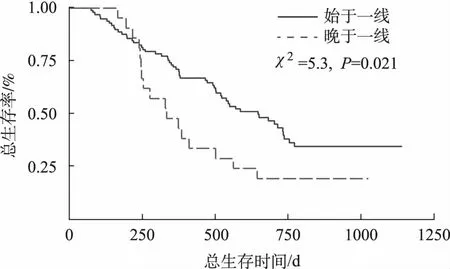
圖2 總生存時間K-M曲線 Fig.2 K-M curve of overall survival time
2.4預后因素分析 將性別、年齡、病理類型、分化程度、TNM分期、基因狀態、中醫介入時KPS評分、抗癌治療總線數、是否TKI治療、是否I-O治療10項變量引入單因素COX比例風險模型,結果提示,中藥介入早晚、性別、年齡、基因狀態、是否使用TKI是預后影響因子,見表3。多因素COX回歸分析結果提示,經調整風險變量后,使用TKI治療是本研究的獨立預后因素[HR=0.48,95%CI(0.28,0.82),P=0.008],即TKI治療可以降低0.52倍死亡風險。
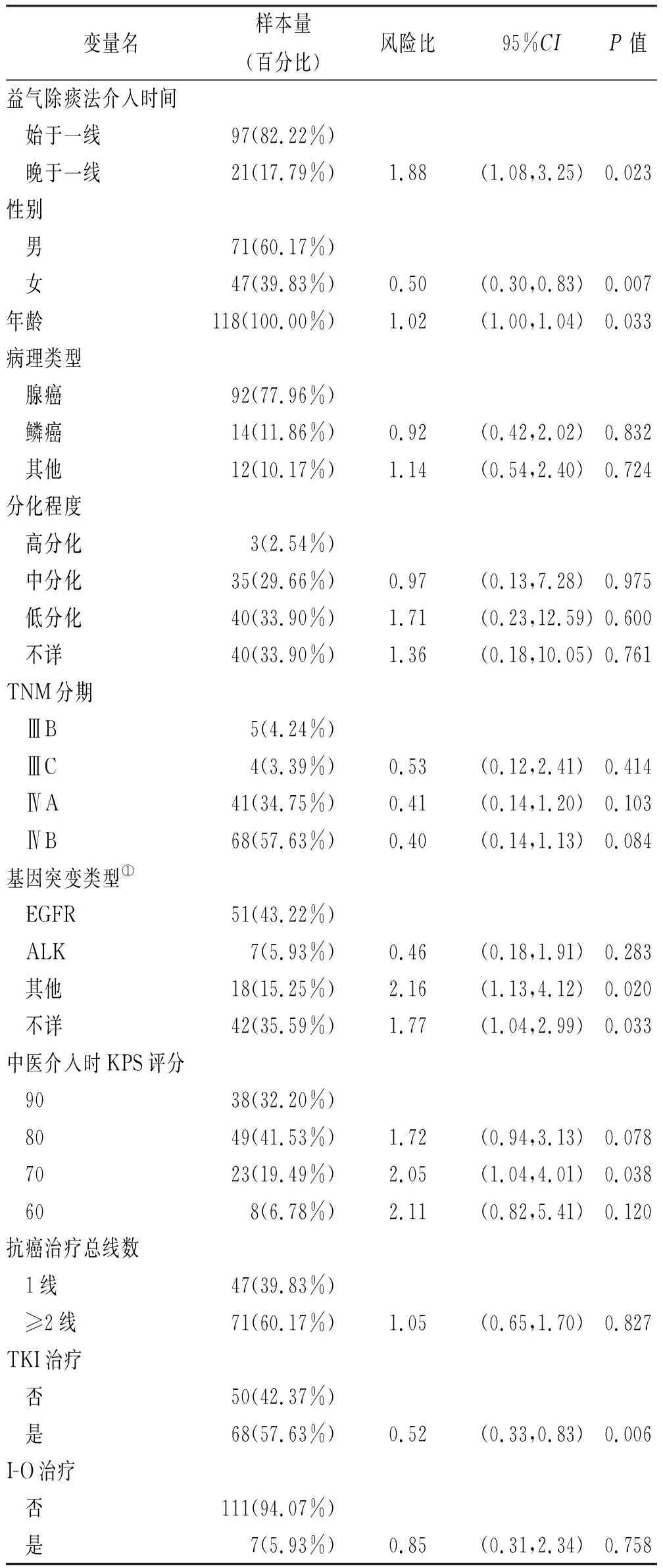
表3 COX回歸分析 Tab.3 Cox-regression analysis
2.5一線無進展生存時間 回顧兩組患者一線治療PFS如圖3所示:益氣除痰中醫藥治療始于一線組的平均PFS為(294±218) d,中位PFS為276 d;晚于一線治療的平均PFS為(131±86) d,中位PFS為103 d。兩組差異有統計學意義(χ2=17.62,P<0.000 1)。兩組一線治療方案涵蓋單純化療、單純TKI靶向治療、單純中醫藥治療、化療聯合TKI、化療聯合抗血管生成治療、化療聯合免疫治療、化療聯合抗血管生成治療及免疫治療,差異均無統計學意義(P=0.142),見表4。提示無論一線治療方案是什么,在此期間聯合益氣除痰中醫藥都可以延長患者的無進展生存時間。
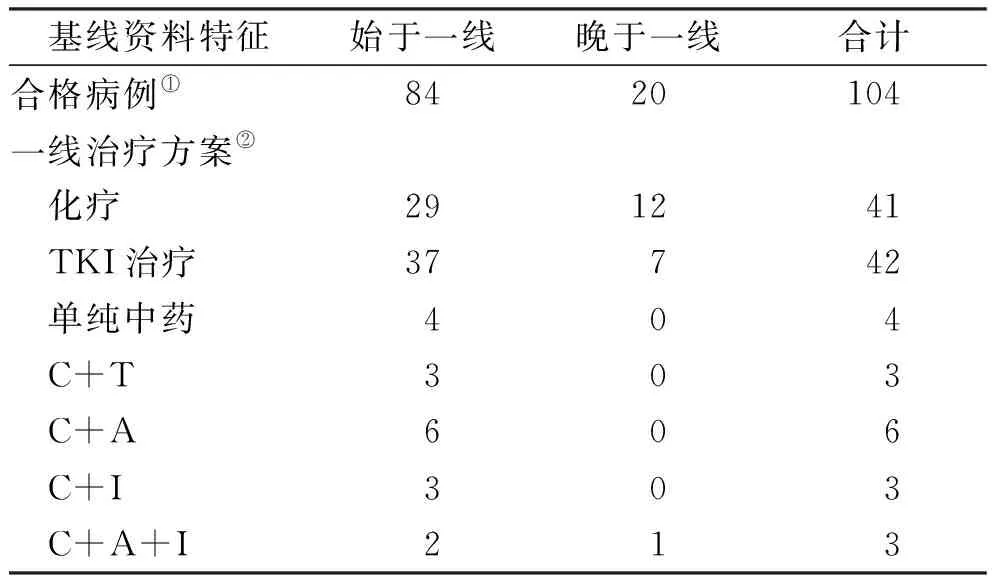
表4 一線治療方案的比較 Tab.4 Comparison of first-line treatment 例
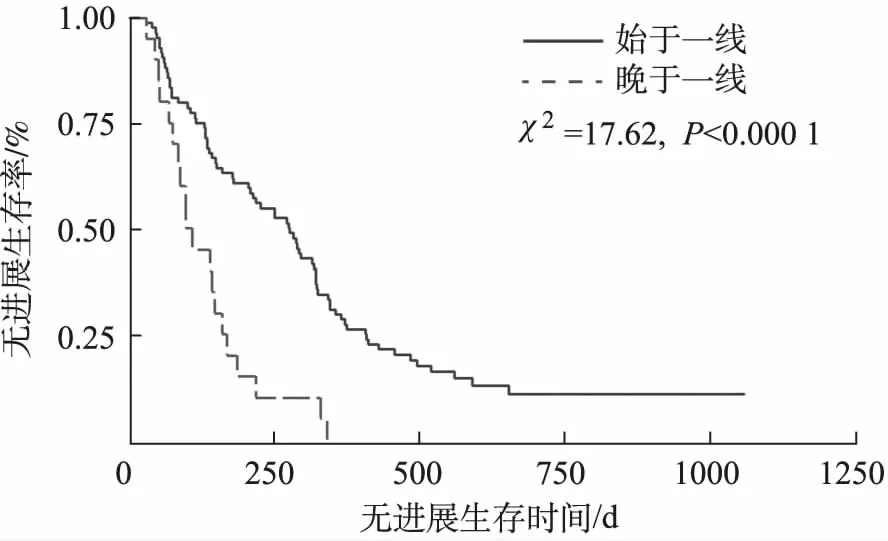
圖3 一線無進展生存時間K-M曲線 Fig.3 K-M curve of progression-free survival time
3 討論
本研究發現,對于ⅢB或ⅣB期肺脾氣虛型NSCLC,一線抗腫瘤治療過程中聯合益氣除痰中醫藥比在二線及之后可獲得更長的總生存時間。即中醫藥治療越早越好。
目前肺癌多學科綜合治療的中西醫結合策略多以現代醫學分線論治為主導思想來減輕腫瘤負荷,輔以中醫藥為其同步進行的西醫治療保駕護航。故目前中醫藥治療惡性腫瘤療效評價的臨床研究設計思路幾乎都依附于西醫治療,通過對中醫組、中西醫結合組、西醫組的橫向對比,在夾縫中求證中醫藥對生存時間的微弱作用,這實在難以發揮中醫藥抗癌的主觀能動性。但近來也有一些學者開始了方法學上的創新,如SHAO等[11]在評價中草藥對結腸癌伴肝轉移的療效中,將中草藥治療的暴露時長作為自變量,發現長期使用中草藥比短期使用更能改善患者的生存,這是中醫藥在腫瘤臨床研究中基于自身縱向對比的創新性實踐。李華偉[12]首次對NSCLC患者進行中西醫結合治療始于一線和非一線的療效對比探索,初步發現前者比后者更能延長生存時間。
本研究則在前有研究方法上進一步優化設計、純化樣本,納入的人群結構特征與付源峰等[13]建立的中西醫結合治療晚期NSCLC隊列療效預測模型基本一致,總生存時間亦符合本腫瘤中心現有診治水平。本研究主要亮點為結局指標的定義與研究分組:OS的計算始點定義為“確診”時而非益氣除痰中醫藥開始干預時,可以避免因入組時患者所處不同治療進程而導致的生存差異成為研究結果的干擾因素;分組設計為益氣除痰中醫藥“始于一線”與“晚于一線”,將兩者進行一線PFS的差異性分析,正好可以探討在一線抗腫瘤治療中聯合或不聯合益氣除痰中醫藥是否影響ⅢB或ⅣB期肺脾氣虛型NSCLC的無進展生存,從另一個角度論證越早介入中醫藥治療的臨床優勢。本研究中也存在不足之處,如因納入人群中醫證型的純化導致樣本量較少,受限于本腫瘤中心收治患者的質量導致兩組樣本量失衡,以及無法避免因TKI治療對患者預后的影響過大從而隱藏中醫藥治療的療效的可能。期待后續更高質量的研究來進一步闡述這個問題。

