微生態制劑對兒童腹型過敏性紫癜療效及免疫功能的影響研究*
符林瑜,林景
(海南省第五人民醫院藥劑科,海南海口 570103)
過敏性紫癜是一種自限性疾病,是兒童最常見的系統性小血管炎,多發于學齡期兒童,發病率較高,且近年來呈逐年上漲趨勢[1]。目前,該病的發病機制尚未完全明確,但多數學者認為與免疫應答密切相關[2]。該病以腹痛、便血、關節痛、皮膚紫癜等為主要臨床表現,根據病變部位的不同,可分為腹型、腎型、混合型等。其中,腹型最常見,即首發癥狀為腹痛,且大多伴有消化道出血癥狀。有數據顯示,腹型過敏性紫癜患兒占總體的90%以上[3]。腹型過敏性紫癜尚無特異性治療藥物,主要以抗過敏、對癥治療為主,但治療效果不理想。有研究[4]指出,腹型過敏性紫癜患兒多伴有消化道癥狀,腸道生態失衡,致使腸道黏膜屏障功能受到一定程度的破壞,進而導致腸道免疫紊亂,進一步加重患兒癥狀。微生態制劑對胃腸具有有效調節作用,可促進腸道微生態平衡,在多種胃腸疾病中均有應用[5]。雖然臨床關于微生態制劑治療兒童腹型過敏性紫癜的研究較多,但該類藥物對患兒免疫功能的影響尚未明確。基于此,本研究擬探討微生態制劑對兒童腹型過敏性紫癜療效及免疫功能的影響,現報道如下。
1 資料與方法
1.1 一般資料
本研究為前瞻性研究,經海南省第五人民醫院醫學倫理委員會審查通過。選取2017年8月—2021年9月本院102 例腹型過敏性紫癜患兒為研究對象,按隨機數字表法分為對照組和研究組,每組51 例。納入標準:符合2011 版《諸福棠實用兒科學》[6]的診斷標準,且診斷為腹型;年齡<12 歲;病程≤7 d;家屬知情并自愿簽署知情同意書。排除標準:治療前接受過免疫抑制劑等藥物治療;合并其他胃腸疾病;合并肝腎等重要器官功能障礙;腎型、皮膚型、混合型過敏性紫癜;合并血液系統或免疫系統疾病。
對照組男性28 例,女性23 例;年齡2~12 歲,平均(7.53±1.40)歲;病程1~7 d,平均(4.03±0.53)d;便血33 例,嚴重腹痛18 例。研究組男性27 例,女性24 例;年齡2~12 歲,平均(7.62±1.37)歲;病程1~7 d,平均(4.10±0.57)d;便血31 例,嚴重腹痛20 例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組采用常規對癥治療和抗過敏治療,限制患兒活動量,給予西咪替丁(廣西天天樂藥業股份有限公司,國藥準字H20045965,規格:0.2 g)、消旋山莨菪堿片(杭州民生藥業股份有限公司,國藥準字H20023739,規格:10 mg)、維生素C 片(吉林恒星科技制藥有限公司,國藥準字H22022918,規格:0.1 g)等。研究組在對照組基礎上加用微生態制劑治療,即溫開水送服雙歧桿菌四聯活菌片(杭州遠大生物制藥有限公司,國藥準字S20060010,規格:0.5 g),3 次/d,3 片/次,重癥者遵醫囑藥量加倍。兩組患兒均連續服藥2 周。
1.3 觀察指標
1.3.1 臨床療效治療后,患兒便血、腹痛等癥狀消失,紫癜完全消失或殘留少量色素沉著,為治愈;患兒便血、腹痛等癥狀明顯減少,紫癜消失70%以上,為顯效;患兒便血、腹痛等癥狀有所緩解,紫癜消失30%~70%,為有效;患兒便血、腹痛等癥狀無變化,紫癜未消退,為無效。
1.3.2 癥狀緩解時間及住院時間比較兩組患兒的腹瀉時間、皮疹時間、便血時間及住院時間。
1.3.3 腸道菌群于治療前、治療2 周后采集兩組患兒新鮮糞便標本,經細菌培養后,采用全自動快速微生物鑒定智能分析儀(購自山東云唐智能科技有限公司)測定乳桿菌、雙歧桿菌、腸球菌、腸桿菌水平。
1.3.4 腸道黏膜屏障功能于治療前、治療2 周后采集患兒晨起空腹靜脈血2 mL,3 000 r/min 離心5 min,取血清-80℃保存待測。采用分光光度計測定二胺氧化酶(diamine oxidase, DAO)、D-乳酸、內毒素的吸光度值,根據回歸方程(Y=a+bX)計算DAO、D-乳酸、內毒素水平(Y為濃度標準溶液的吸光度值,a 為截距,b 為回歸系數,X為標準溶液的濃度或含量)。
1.3.5 免疫功能取待測血清,采用BS-350S 全自動生化分析儀(購自南京貝登醫療股份有限公司) 測定免疫球蛋白M(Immunoglobulin M, IgM)、免疫球蛋白A(Immunoglobulin A, IgA)、免疫球蛋白G(Immunoglobulin G, IgG)水平;采用全光譜流式細胞儀(購自青島佳鼎分析儀器有限公司)測定調節性T 細胞(regulatory cells, Treg)、調節性B 細胞(regulatory B cell, Breg)、抑制性細胞(myeloidderived suppressor cells,MDSC)的百分比。
1.3.6 不良反應比較兩組患兒發生惡心嘔吐、皮疹、腹瀉等不良反應情況。
1.4 統計學方法
數據處理采用SPSS 24.0 統計軟件。符合正態分布的計量資料以均數±標準差(±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患兒療效比較
研究組與對照組的治療總有效率比較,差異有統計學意義(χ2=4.320,P=0.038),研究組高于對照組。見表1。
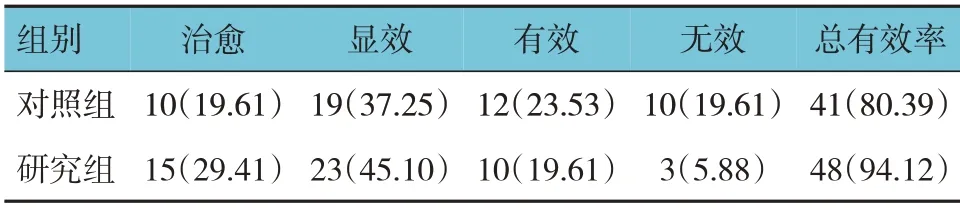
表1 兩組患兒療效比較 [n=51,例(%)]
2.2 兩組患兒癥狀緩解時間及住院時間比較
兩組患兒的腹瀉時間、皮疹時間、便血時間、住院時間比較,經t檢驗,差異有統計學意義(P<0.05),研究組腹瀉時間、皮疹時間、便血時間、住院時間均比對照組短。見表2。
表2 兩組患兒癥狀緩解時間及住院時間比較(n=51,d,±s)
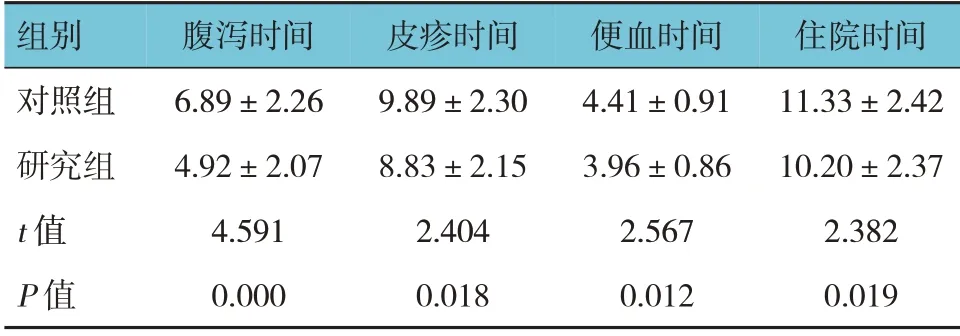
表2 兩組患兒癥狀緩解時間及住院時間比較(n=51,d,±s)
組別對照組研究組t 值P 值腹瀉時間6.89±2.26 4.92±2.07 4.591 0.000皮疹時間9.89±2.30 8.83±2.15 2.404 0.018便血時間4.41±0.91 3.96±0.86 2.567 0.012住院時間11.33±2.42 10.20±2.37 2.382 0.019
2.3 兩組患兒腸道菌群比較
兩組患兒乳桿菌、雙歧桿菌、腸球菌、腸桿菌治療前后差值比較,經t檢驗,差異有統計學意義(P<0.05),研究組治療后乳桿菌、雙歧桿菌比對照組高,腸球菌、腸桿菌比對照組低,且研究組治療前后差值比對照組高。見表3。
表3 兩組患兒治療前后腸道菌群比較 (n=51,lgCFU/g,±s)
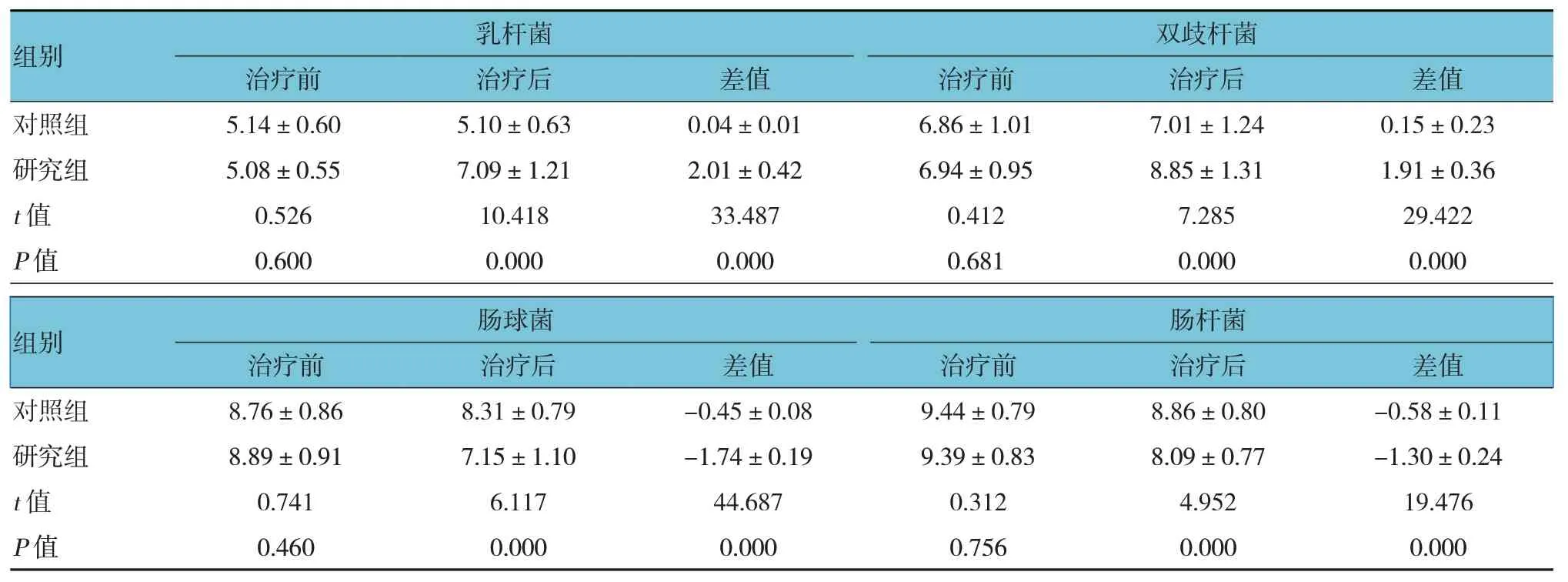
表3 兩組患兒治療前后腸道菌群比較 (n=51,lgCFU/g,±s)
組別乳桿菌雙歧桿菌治療前治療后差值治療前治療后差值對照組研究組t 值P 值5.14±0.60 5.08±0.55 0.526 0.600 5.10±0.63 7.09±1.21 10.418 0.000 0.04±0.01 2.01±0.42 33.487 0.000 6.86±1.01 6.94±0.95 0.412 0.681 7.01±1.24 8.85±1.31 7.285 0.000 0.15±0.23 1.91±0.36 29.422 0.000組別對照組研究組t 值P 值腸球菌腸桿菌治療前8.76±0.86 8.89±0.91 0.741 0.460治療后8.31±0.79 7.15±1.10 6.117 0.000差值-0.45±0.08-1.74±0.19 44.687 0.000治療前9.44±0.79 9.39±0.83 0.312 0.756治療后8.86±0.80 8.09±0.77 4.952 0.000差值-0.58±0.11-1.30±0.24 19.476 0.000
2.4 兩組患兒腸道黏膜屏障功能比較
兩組患兒DAO、D-乳酸、內毒素水平治療前后差值比較,經t檢驗,差異有統計學意義(P<0.05),研究組治療后DAO、D-乳酸、內毒素水平均比對照組低,研究組DAO、D-乳酸、內毒素水平治療前后差值比對照組高。見表4。
表4 兩組患兒治療前后腸道黏膜屏障功能比較 (n=51,±s)
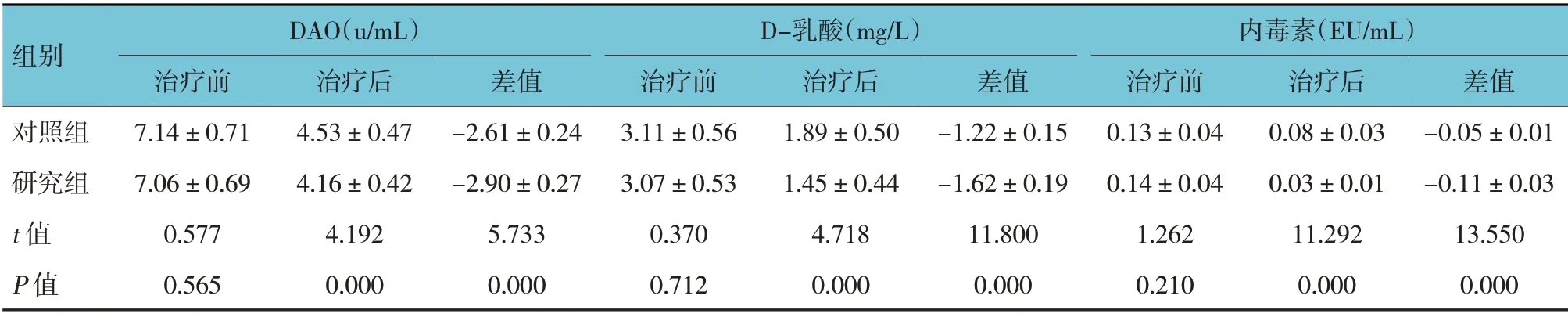
表4 兩組患兒治療前后腸道黏膜屏障功能比較 (n=51,±s)
組別DAO(u/mL)D-乳酸(mg/L)內毒素(EU/mL)治療后4.53±0.47 4.16±0.42 4.192 0.000治療前7.14±0.71 7.06±0.69 0.577 0.565對照組研究組t 值P 值差值-2.61±0.24-2.90±0.27 5.733 0.000治療前3.11±0.56 3.07±0.53 0.370 0.712治療后1.89±0.50 1.45±0.44 4.718 0.000差值-1.22±0.15-1.62±0.19 11.800 0.000治療前0.13±0.04 0.14±0.04 1.262 0.210治療后0.08±0.03 0.03±0.01 11.292 0.000差值-0.05±0.01-0.11±0.03 13.550 0.000
2.5 兩組患兒免疫功能比較
兩組患兒IgM、IgA、IgG 水平治療前后差值比較,經t檢驗,差異有統計學意義(P<0.05),研究組治療后IgM、IgA、IgG 水平均比對照組低,研究組IgM、IgA、IgG 水平治療前后差值比對照組高(見表5)。兩組Treg、Breg、MDSC 治療前后差值比較,經t檢驗,差異有統計學意義(P<0.05),研究組治療后Treg、Breg、MDSC 均比對照組低,研究組Treg、Breg、MDSC 治療前后差值比對照組高(見表6)。
表5 兩組患兒治療前后免疫功能比較 (n=51,g/L,±s)
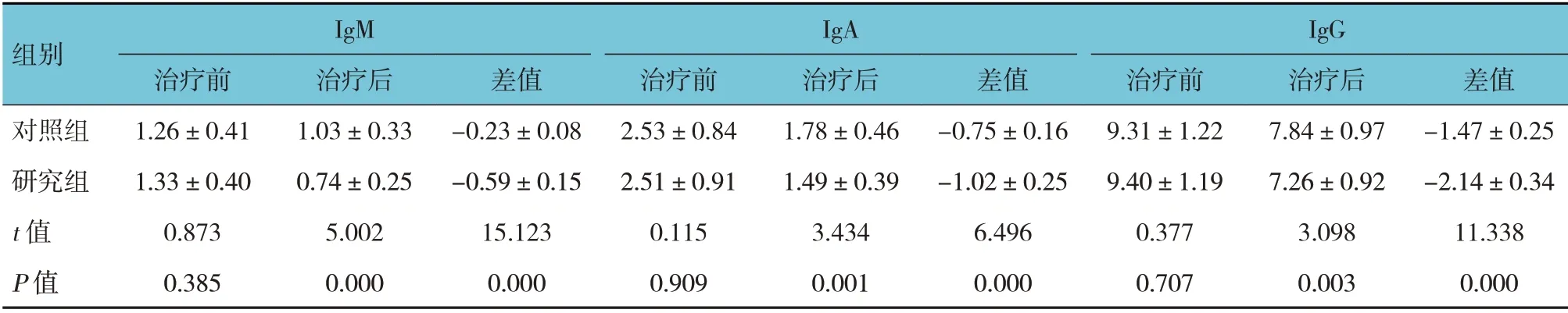
表5 兩組患兒治療前后免疫功能比較 (n=51,g/L,±s)
組別IgM IgA IgG治療后1.03±0.33 0.74±0.25 5.002 0.000治療前1.26±0.41 1.33±0.40 0.873 0.385對照組研究組t 值P 值差值-0.23±0.08-0.59±0.15 15.123 0.000治療前2.53±0.84 2.51±0.91 0.115 0.909治療后1.78±0.46 1.49±0.39 3.434 0.001差值-0.75±0.16-1.02±0.25 6.496 0.000治療前9.31±1.22 9.40±1.19 0.377 0.707治療后7.84±0.97 7.26±0.92 3.098 0.003差值-1.47±0.25-2.14±0.34 11.338 0.000
表6 兩組患兒治療前后外周血抑制性免疫細胞比較 (n=51,%,±s)
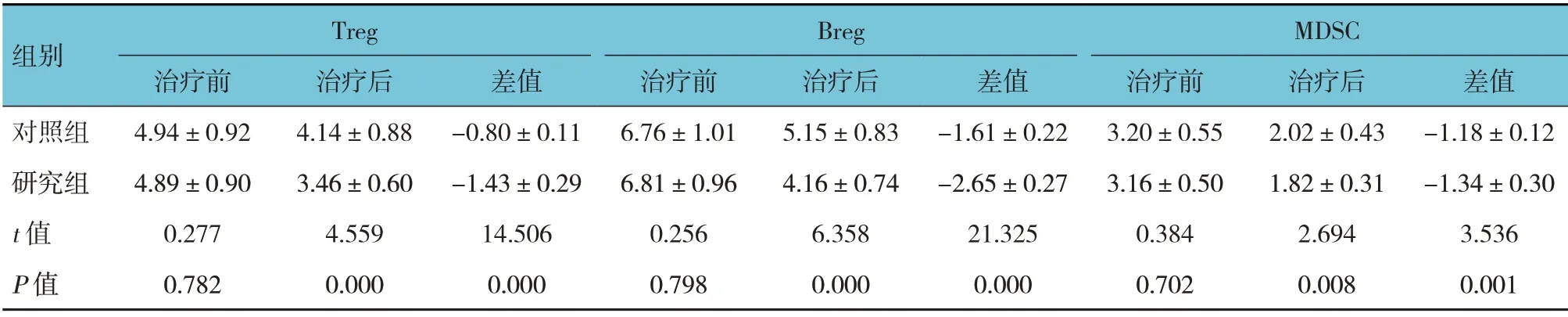
表6 兩組患兒治療前后外周血抑制性免疫細胞比較 (n=51,%,±s)
組別Treg Breg MDSC治療后4.14±0.88 3.46±0.60 4.559 0.000治療前4.94±0.92 4.89±0.90 0.277 0.782對照組研究組t 值P 值差值-0.80±0.11-1.43±0.29 14.506 0.000治療前6.76±1.01 6.81±0.96 0.256 0.798治療后5.15±0.83 4.16±0.74 6.358 0.000差值-1.61±0.22-2.65±0.27 21.325 0.000治療前3.20±0.55 3.16±0.50 0.384 0.702治療后2.02±0.43 1.82±0.31 2.694 0.008差值-1.18±0.12-1.34±0.30 3.536 0.001
2.6 兩組患兒不良反應比較
研究組和對照組不良反應總發生率比較,經χ2檢驗,差異無統計學意義(χ2=0.102,P=0.750)。見表7。
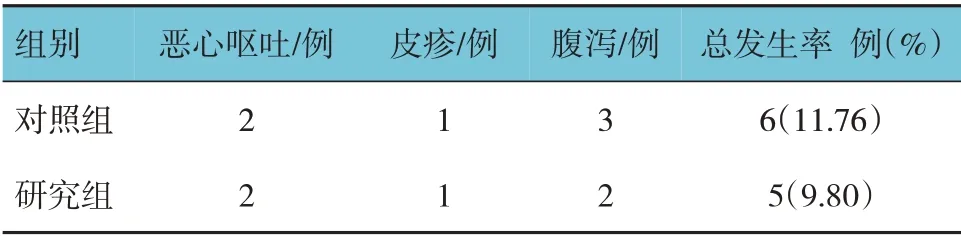
表7 兩組患兒不良反應比較 (n=51)
3 討論
目前臨床治療過敏性紫癜主要以激素類藥物為主,如潑尼松、氫化可的松等,并輔以止血、腸道黏膜保護藥物,可取得一定效果,但激素類藥物易出現出血、潰瘍等并發癥,影響治療效果[7]。隨著微生態制劑的不斷發展和成熟,部分學者將治療過敏性紫癜的方向轉向了微生態制劑。微生態制劑也叫生菌劑或活菌制劑,運用“以菌治菌”理念調節腸道,恢復腸道微生態平衡[8]。
人體腸道具有屏障功能,可減少有害物質通過腸道入侵機體,對機體起到保護作用[9]。血漿DOA 是存在于腸黏膜絨毛上皮細胞的細胞內酶,活性較高,可反映小腸結構和功能變化,其水平異常增高提示腸屏障受損[10]。內毒素是一種脂多糖成分,主要來源于革蘭陰性細菌細胞壁,腸黏膜屏障功能受到破壞,腸道內內毒素向腸腔外滲透,致使血液中內毒素升高,故內毒素水平可間接反映腸黏膜屏障功能[11]。D-乳酸是腸道細菌發酵的代謝產物,在腸道黏膜受損時,腸道內D-乳酸通過受損黏膜進入血液循環,故D-乳酸可有效反映腸黏膜受損情況[12]。本研究結果顯示,研究組治療總有效率為94.12%,比對照組80.39%高,研究組腹瀉時間、皮疹時間、便血時間、住院時間均比對照組短,研究組治療后乳桿菌、雙歧桿菌比對照組高,腸球菌、腸桿菌比對照組低,研究組治療后DAO、D-乳酸、內毒素水平均比對照組低,提示微生態制劑輔助治療兒童腹型過敏性紫癜的臨床療效確切,可糾正腸道菌群紊亂,有效改善患兒腸黏膜屏障功能,緩解臨床癥狀。其原因在于,Th1/Th2 細胞失衡與過敏性紫癜的發生、進展密切相關,雙歧桿菌四聯活菌片可直接補充腸道雙歧桿菌等有益菌數量,糾正菌群紊亂,進而恢復Th1/Th2 細胞平衡狀態,阻礙病情的進展;且菌群紊亂得以糾正,有助于腸黏膜上皮修復損傷細胞,進而改善腸黏膜功能[13-14]。雙歧桿菌還可在腸黏膜表面通過磷脂酸特異性結合腸黏膜上皮細胞,連同其他厭氧菌覆蓋腸黏膜表面,構成一道阻礙致病菌入侵、抑制炎癥反應的生物學屏障[15]。雙歧桿菌還可調節腸道通透性,改善腸道微生態環境,進而提高腸道免疫應答,對局部或全身性變態反應的致炎細胞因子產生一定的抑制作用,從而起到緩解癥狀的效果[16]。
過敏性紫癜的血管炎癥主要由IgA 介導,在過敏性紫癜患兒急性發作期,腸道黏膜受損,腸道免疫屏障遭到破壞,IgA 與補體C3 結合形成復合物并沉積于毛細血管壁,進而導致生理和病理出現各種癥狀[17]。IgG 抗體在免疫應答中起著激活補體、中和多種毒素的作用。IgM 抗體是免疫應答中率先分泌的抗體,感染后水平陡升,一段時間后IgM 抗體量逐漸減少而消失。MDSC、Treg、Breg 等多種抑制性免疫細胞亞群可在免疫應答中發揮一定作用,其中MDSC 可通過加速降解精氨酸達到免疫抑制的作用;Breg 可通過分泌IL-10 等抗炎因子或細胞間接觸等方式,對機體免疫產生抑制作用,屬機體免疫的負調控因子;Treg 是以表達CD4、CD25為細胞表型特征的T 細胞亞群,可對其他細胞的免疫應答產生抑制,Treg 的缺失或者功能異常會導致自身免疫性疾病的發生[18]。本研究結果顯示,研究組治療后IgM、IgA、IgG、Treg、Breg、MDSC 均比對照組低,提示微生態制劑輔助治療兒童腹型過敏性紫癜可有效改善免疫應答。分析原因可能與以下幾點機制有關:①微生態制劑可調節腸道菌群,促進益生菌的繁殖,其中雙歧桿菌是微生態制劑中常見的益生菌,可生成膽酸水解酶并與膽酸結合游離,對病原菌的生長繁殖可起到抑制作用[19]。②微生態制劑可直接補充雙歧桿菌、乳酸桿菌等菌群數量,而這些優勢菌群可對上皮細胞產生刺激并使其分泌黏蛋白,進而加速帕內特細胞對分泌型IgA 的分泌,對腸道局部甚至全身性免疫起到調節作用[20]。③微生態制劑可通過巨噬細胞、樹突狀細胞刺激激活并調節免疫反應,并可增強T細胞、B 細胞對抗原刺激的反應性,提高腸黏膜內淋巴組織活性并誘導其產生細胞因子,發揮特異性免疫作用,進而改善免疫功能[21]。
綜上所述,微生態制劑輔助治療兒童腹型過敏性紫癜的臨床療效確切,可有效糾正腸道菌群紊亂,改善患兒腸黏膜屏障功能和免疫應答,緩解臨床癥狀。

