重力喂養聯合非營養性吸吮應用于早產兒的效果觀察
聞曉春 劉永戌 陶怡 聶玲
早產兒指出生胎齡<37 周、出生體質量<2500g的新生兒,該類新生兒各個重要臟器的發育尚未成熟,容易出現呼吸窘迫綜合征、低血壓及腦發育異常等,在喂養過程中還易出現嘔吐、腹脹等不良反應,嚴重影響新生兒的正常生長發育[1-2]。隨著圍產醫學學科發展的進步,新生兒重癥監護室(NICU)收治的早產兒搶救成功率逐漸提高,但如何給予早產兒有效喂養仍然是臨床工作者重點關注的內容[3-4]。重力喂養是將奶液倒入與早產兒胃管末端連接好的無菌容器內,利用奶液自身的重力沿著胃管緩慢流進早產兒的胃中,該喂養方式能夠有效減輕早產兒胃腸的負擔。非營養性吸吮干預通過給早產兒吸吮奶嘴,刺激其口腔黏膜的感覺神經,訓練并強化早產兒的吸吮動作,提高吸吮、吞咽等動作的協調能力[5-6]。本研究將重力喂養聯合非營養性吸吮干預應用于早產兒中,并分析其對胃腸道功能及生長發育的影響。
1 對象與方法
1.1 研究對象
選取2020 年3—10 月我院NICU 收治的早產兒 108 例為研究對象,納入條件:均符合早產兒臨床診斷標準[7];需經間斷口胃管喂養。排除條件:存在先天性心臟病、消化道先天性疾病或感染性疾病;需要呼吸機輔助支持。按照組間基本資料具有可比性的原則分為對照組和觀察組,各54 例。對照組中男30 例,女24 例;胎齡30~36 周,平均胎齡33.25±1.72 周;出生體質量1001~2500 g,平均出生體質量2028.54±100.57 g;出生身長39~47 cm,平均出生身長42.71±2.10cm;出生頭圍25~32 cm,平均出生頭圍30.05±1.57 cm。觀察組中男31例,女23 例;胎齡30~36 周,平均胎齡33.04±1.84周;出生體質量1055~2420 g,平均出生體質量2021.85±100.99 g;出生身長38~47 cm,平均出生身長41.90±2.22 cm;出生頭圍24~32 cm,平均出生頭圍30.24±1.61 cm。兩組基線資料比較差異無統計學意義(P>0.05)。
1.2 喂養方法
兩組早產兒均給予配方奶粉,配置溫度在38~40℃,早產兒出生后根據其不同早產程度給予靜脈營養,在早產兒腸內營養達到418 kJ/(kg·d)后停止靜脈營養。
1.2.1 對照組 給予常規喂養方式,利用注射器抽取每次喂養奶量,連接好注射器和胃管,向早產兒胃管內注入,每隔2~3 h 喂養1 次。
1.2.2 觀察組 給予重力喂養聯合非營養性吸吮干預,具體內容如下。
(1)重力喂養:給予早產兒重力喂養口飼法,喂養前評估早產兒基本情況,喂養時先將注射器與胃管一端相連,回抽以明確是否存在胃潴留,再將注射器與胃管斷開,若早產兒消化較好,按照奶量選擇適合型號的注射器,連接好胃管和重新選擇的注射器,將奶液倒入注射器中,保持注射器與早產兒嘴唇垂直,且在早產兒嘴唇上方15 cm,喂養期間禁止暴力加壓,每2~3 h 喂養1 次。體質量在1.0~1.5 kg 的早產兒每次喂養5 ml,每2 h 喂養1 次,隨后每日增加1~2 ml;體質量在1.5 kg 以上的早產兒每次喂養10 ml,每2 h 喂養1 次,隨后每日增加2~4 ml,最大為20 ml/(kg·d)。重力喂養結束后,給予早產兒俯臥位,采用專業臥墊將其頭部抬高15°,該姿勢維持1 h。每日定時稱體質量,記錄結果,根據體質量及時補充早產兒缺失的營養。喂養期間監測早產兒耐受情況,觀察其是否存在嘔吐、腹瀉等情況,每日定時測量早產兒腹圍,注意觀察胃管的位置及早產兒胃內抽吸物的情況。
(2)非營養性吸吮干預:每次喂養前后給予早產兒一次性奶嘴進行刺激性吸吮,在奶嘴頂端放置無菌棉球,每2~3 h 給予早產兒吸吮1 次,每次3~5 min,具體時間視早產兒吸吮能力而定;對于吸吮能力較差的早產兒,每次吸吮時間至少為3 min,直至早產兒能夠經口正常喂養為止。
(3)置口飼管維護:喂養過程中醫護人員嚴格遵循相關操作規則。喂養前,使用空心注射器回抽,觀察早產兒的胃潴留情況,并做好相關記錄;若早產兒胃內殘余奶量>喂養奶量的1/3,應及時告知醫生,根據醫囑采取相應處理方案;若喂養時奶液流速變緩或流通不暢,立即停止喂養,檢查胃管、注射器,禁止出現暴力推壓行為;口飼喂養期間注意早產兒的口腔健康,每日定時清理,確保口腔內環境清潔。
1.3 觀察指標
(1)喂養指標:包括胃管留置時間、出生體質量恢復正常時間(早產兒體質量恢復至2500 g 的時間)、全胃腸營養時間及住院時間,觀察并記錄兩組早產兒以上喂養指標的情況。
(2)喂養困難事件:包括嘔吐、腹脹、胃潴留及呼吸暫停,觀察并記錄兩組早產兒以上喂養困難事件的發生情況[8]。
(3)胃腸道功能指標:包括每日排便次數、每日排便量、胎便排盡時間及潴留量,觀察并記錄兩組早產兒以上胃腸道功能指標的情況。
(4)生長發育:包括身長增長速度、頭圍增長速度及體質量增長速度,其中身長增長速度=(出院時身長-出生時身長)/住院周數,頭圍增長速度=(出院時頭圍-出生時頭圍)/住院周數,體質量增長速度=(出院時體質量-出生時體質量)/住院天數,觀察并記錄兩組早產兒以上生長發育指標的情況。
1.4 統計學方法
采用SPSS 21.0 統計學軟件處理數據,計數資料計算百分率,組間率的比較采用χ2檢驗;計量資料以“均數±標準差”表示,組間均數比較采用t檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組早產兒喂養情況比較
觀察組干預后胃管留置時間、出生體質量恢復正常時間、全胃腸營養時間及住院時間均短于對照組,差異有統計學意義(P<0.05),見表1。
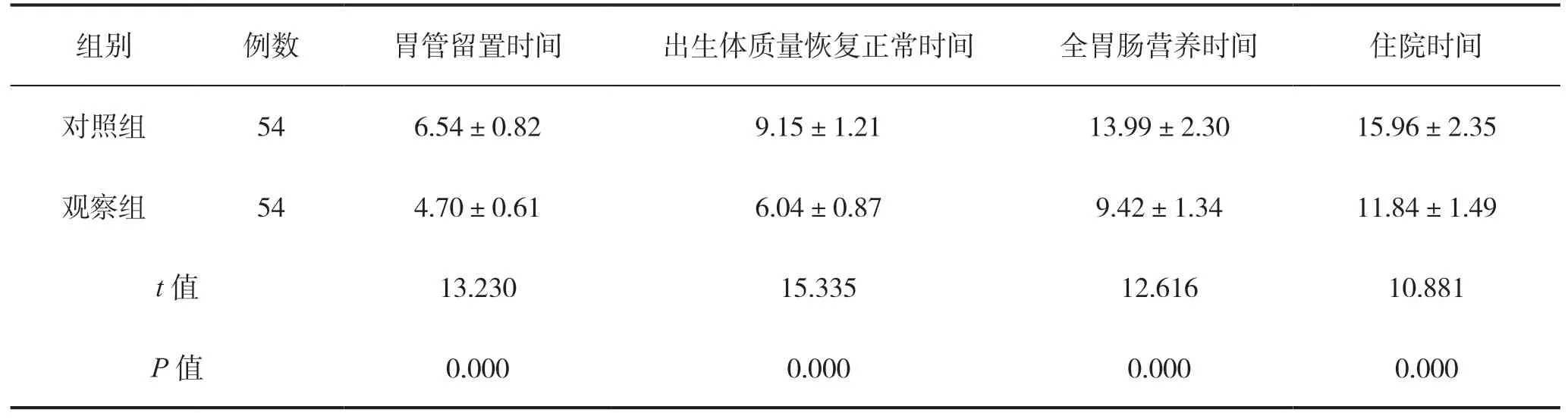
表1 兩組早產兒喂養情況比較(d)
2.2 兩組早產兒喂養困難事件發生率比較
觀察組干預后喂養困難事件發生率低于對照組,差異有統計學意義(P<0.05),見表2。
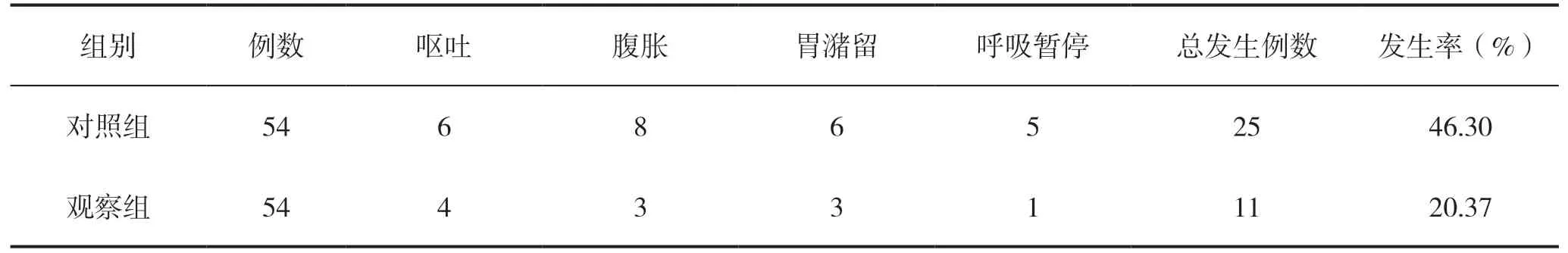
表2 兩組早產兒喂養困難事件發生率比較
2.3 兩組早產兒胃腸道功能指標比較
觀察組干預后每日排便次數、每日排便量均高于對照組,胎便排盡時間短于對照組,潴留量低于對照組,差異均具有統計學意義(P<0.05),見表3。
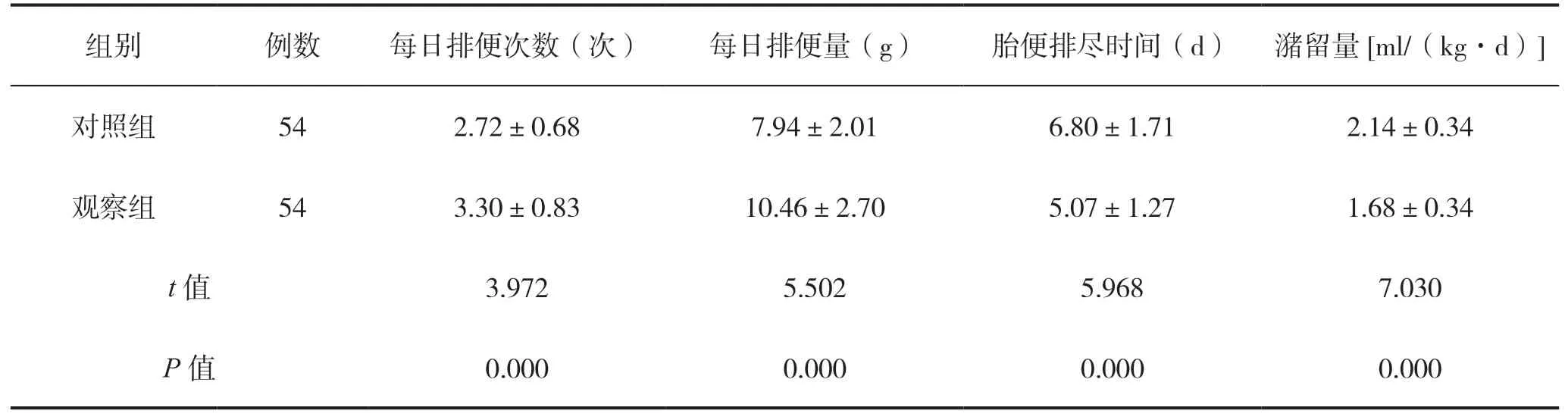
表3 兩組早產兒胃腸道功能指標比較
2.4 兩組早產兒生長發育情況比較
觀察組干預后身長增長速度、頭圍增長速度及體質量增長速度均高于對照組,差異均有統計學意義(P<0.05),見表4。
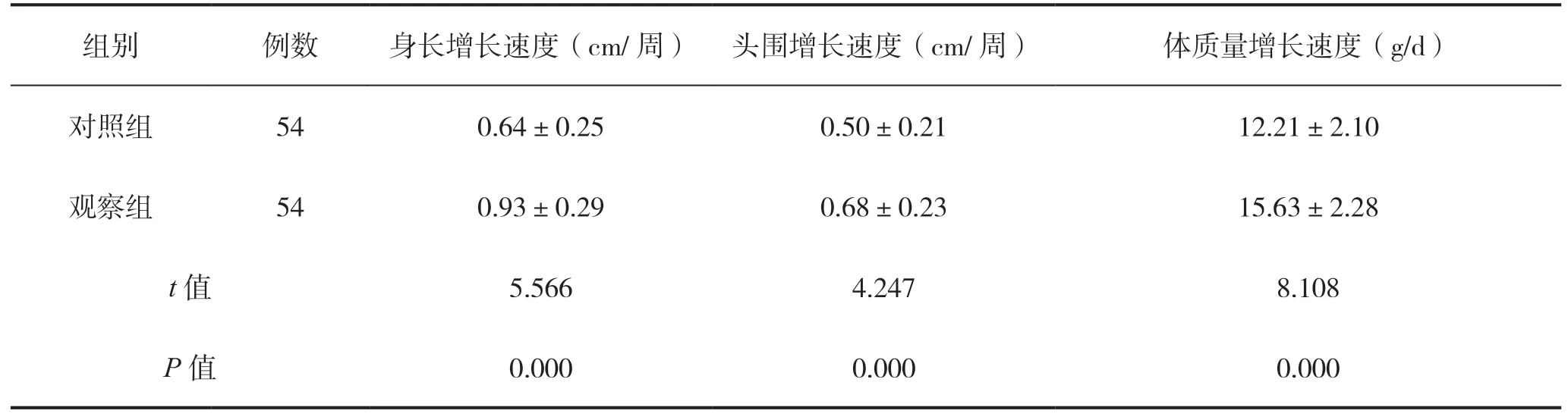
表4 兩組早產兒生長發育情況比較
3 討論
早產兒由于胎齡較小,導致其吸吮、吞咽、消化等生理功能低下,短時間內難以有效適應外界環境,易出現嘔吐、腹脹以及胃潴留等喂養困難事件,而喂養困難會給早產兒的生長發育帶來極其不利的影響[9-10]。在我國出生體質量低、胎齡小是導致早產兒出現喂養困難事件的主要因素之一。胃腸道平滑肌成熟度與早產兒出生體質量及胎齡呈正相關,胃腸激素水平越低,且吸吮能力、吞咽功能越低則其喂養困難發生率越高。此外,早產兒胃容量比正常新生兒的小,進一步增加喂養難度[11]。部分不能自主進食的患者常選擇鼻飼喂養,該方式雖然能夠有效解決吸吮困難的問題,但鼻飼喂養不屬于自然生理過程,注入過多容易在短時間內增加患者的腸腔壁壓力,而早產兒胃腸功能較差,鼻飼喂養對其胃黏膜的刺激更強烈,會進一步加重其喂養困難程度,嚴重影響早產兒的生長發育[12-13]。因此,需給予早產兒有效喂養方式,減輕胃腸負擔,以促進其生長發育,減輕早產兒監護人的負擔[14]。
本研究結果顯示,觀察組干預后胃管留置時間、出生體質量恢復正常時間、全胃腸營養時間、住院時間均短于對照組,說明重力喂養聯合非營養性吸吮干預可改善早產兒的喂養情況,原因為重力喂養能夠充分利用給予早產兒喂養的奶液自身重力,逐漸緩慢注入其胃內,從而在一定程度上減少喂養時對早產兒的胃腸負擔,在重力作用下注入奶汁的速度不會過快,不會對其膈肌的呼吸運動產生影響,進而減少早產兒的胃管留置時間,促使其盡快恢復體質量[15-16]。此外,該喂養方式能夠促進早產兒胃腸的成熟,提高其喂養耐受率。本研究結果顯示,觀察組干預后喂養困難事件發生率低于對照組,表明重力喂養聯合非營養性吸吮干預可降低早產兒的喂養困難事件發生率,原因為重力喂養能夠有效減輕奶汁對早產兒帶來的胃腸負擔,減輕對其胃腸的刺激,同時還能夠為胃腸正常蠕動創造有利條件,促進消化與吸收[17]。而借助奶嘴使早產兒進行非營養性吸吮,可刺激其胃動素、胃酸等物質的分泌,促進機體胃腸動力黏膜的生長,進而逐漸減少喂養困難事件發生[18]。此外,在實施重力喂養后給予早產兒俯臥位,該體位能幫助預防胃食管反流及誤吸,而將早產兒頭部抬高15°,可使膈肌受胃內容物壓力更小,增大早產兒的肺容量,有效促進肺內血液流通循環,從而降低喂養過程中呼吸暫停的發生風險;俯臥位下早產兒活動量更小,能量消耗更少,同時因為早產兒肌肉活動能力較弱,因此難以自主轉動頭部,該體位下可有效避免其頭部位置的頻繁更換,保證其呼吸道通暢,有效降低呼吸暫停、窒息的風險。本研究結果顯示,觀察組干預后每日排便次數、每日排便量均高于對照組,胎便排盡時間短于對照組,潴留量低于對照組,提示重力喂養聯合非營養性吸吮干預可改善早產兒的胃腸道功能指標,原因為在給予早產兒重力喂養前,先給予其非營養性吸吮,刺激口腔感覺神經末梢,促使其迷走神經興奮,從而調節早產兒胃腸道內胃動素、胃酸及胃泌素等因子的分泌,更有助于胃腸黏膜、胃腸道的發育,改善早產兒的胃腸道功能[19]。本研究結果顯示,觀察組干預后身長、頭圍、體質量增長速度均優于對照組,表示重力喂養聯合非營養性吸吮干預可促進早產兒的生長發育,原因為在干預過程中,醫護人員每日定時對早產兒進行稱重,及時了解其發育情況,并且根據體質量及時給早產兒補充營養,維持機體代謝穩定性,從而逐步促進其生長發育[20-21]。此外,重力喂養通過模擬真正的經口進食,刺激早產兒的中樞神經系統,促進胃液分泌,非營養性吮吸干預能夠讓早產兒練習吸吮動作,使其建立良好、協調的吞咽動作,逐漸改善喂養困難情況。且俯臥位下早產兒軀體緊貼于床面可有效提升其安全感及睡眠質量,最終可幫助其盡早實現完全腸道喂養,加快機體生長發育。
綜上所述,給予早產兒重力喂養聯合非營養性吸吮干預,能夠縮短其胃管留置時間、出生體質量恢復正常時間、全胃腸營養時間及住院時間,有效降低喂養困難事件發生率,促進早產兒的生長發育。

