風險預警評估指導下的規范化護理對急性腦梗死機械取栓術患者的影響
肖蓓 拾丹丹 張文 李月芳 孫敏
急性腦梗死是顱腦內部血栓栓子脫落,血液循環障礙,導致腦組織局部發生持續性缺血缺氧壞死的神經內科系統疾病[1]。常表現為四肢乏力、感知覺障礙、吞咽功能障礙以及眩暈昏迷等癥狀,還會誘發患者出現心力衰竭、癲癇大發作等并發癥,嚴重影響了患者生命安全及健康[2]。機械取栓術通過將血管內滯留的血栓進行清除,促使血液流通順暢,保證腦組織血液供應充足,成為臨床治療首選。但由于血管臨床治療存在復雜性和不確定性,再通率僅25%左右,護理工作的參與及發揮面臨許多挑戰及困難[3]。在以往臨床護理過程中,護理人員忽視了患者個體間存在的差異性,且醫護之間溝通效果不佳,導致護理干預較為盲目籠統[4]。因此,采取高效率、高質量護理干預十分關鍵。風險預警評估指導下的規范化護理是通過對患者自身實際情況進行綜合評估分析,制訂針對性較強的護理對策,在心腦血管系統臨床護理領域中的應用效果較為可觀[5]。本文通過對急性腦梗死機械取栓術后患者采取風險預警評估下的規范化護理干預,探究其實施效果。
1 對象與方法
1.1 研究對象
選擇2019 年7 月—2020 年12 月收治的86 例急性腦梗死機械取栓術患者, 納入條件:出現惡心嘔吐、一側或同側肢體感知覺麻木、情緒改變以及視物模糊等癥狀,經由顱腦CT、血生化、心電圖、核磁共振、凝血功能檢查、頭頸部CT 造影血管成像(CTA)、腦電圖以及頸動脈彩超等檢查,符合急性腦梗死診斷標準者[6];對于此次試驗研究目標及具體流程步驟了解詳細,且簽署知情同意書者。排除條件:合并糖尿病周圍神經病變、類風濕性關節炎以及癲癇持續發作者;處于月經周期、妊娠周期以及哺乳期者;伴隨肝、腎、心以及肺等臟器功能嚴重衰竭者;近1 周內曾有顱腦、胸腔以及腹腔等大型手術既往史者;合并凝血功能障礙、介入手術禁忌證者。按照組間基本特征均衡可比的原則分為對照組和觀察組,各43 例。對照組:男27 例,女16 例;平均年齡45.74±3.26 歲;偏癱位置:左21 例,右22 例。觀察組:男26 例,女17 例;平均年齡45.66±3.34 歲;偏癱位置:左20 例,右23例。 兩組患者在年齡、性別、偏癱位置比較差異無統計學意義(P>0.05)。
1.2 干預方法
1.2.1 對照組 實施常規護理干預。嚴密監控患者血氧飽和度、意識、心電圖、呼吸、血壓等,向患者及其家屬詳細講解急性腦梗死專業知識、術后自我護理注意事項等,提高其臨床治療配合程度。同時,制訂科學合理的康復訓練、膳食指導。
1.2.2 觀察組 實施風險預警評估下的規范化護理干預,具體內容如下。
(1)組建風險預警護理小組:主要包括心腦血管系統專業住院醫師1 名、心腦血管疾病臨床護理經驗>5 年以上護師4 名、高級營養治療師1 名、康復治療師1 名、心理咨詢師1 名等。開展規范化護理干預前,可組織小組成員進行急性腦梗死疾病成因、臨床表現、治療措施、術后護理注意事項以及并發癥等相關知識的集中培訓,強化小組成員專業理論知識的了解與掌握。
(2)風險評估標準:護理小組成員收集、分析患者臨床基礎資料、實際病程發展情況。收縮壓處于140~160 mmHg(1 mmHg=0.133 kPa)、心率100~120 次/min、肺部聽診可聞及輕微痰鳴音、機體體溫處于37.5~38.0℃、肺動脈高壓處于40~70 mmHg、對于護理人員提出的問題與指令能夠正確回答與執行、肌張力綜合評估3 級或以下、可承受范圍內輕微疼痛、受壓表面皮膚紅腫明顯麻木感、偶有嗆咳發生且稀薄痰液等,以上每項計1 分;收縮壓160~180 mmHg、心率120~160 次/min、痰鳴音清晰、體溫>38.0℃、肺動脈高壓30~40 mmHg、肌張力綜合評估4 級及以上、疼痛不耐受、受壓表面皮膚呈紫紅色并伴有水皰形成、連續性嗆咳且痰液粘稠不易咳出等,以上每項計2 分。
(3)膳食營養支持:低風險,6~12 分。護理人員可在高級營養治療師的指導下,根據患者飲食習慣及愛好制訂科學合理、營養均衡的飲食計劃,主要包括碎肉50~75 g、植物油8 g、豆腐45 g、雞蛋100 g、純牛奶350 ml、食用鹽2 g、米湯200~250 ml、綠葉菜150 g、胡蘿卜100 g 等,為促使患者對攝入的膳食能夠充分吸收,護理人員可將其加工成熱量1890 kcal、總量1500~2000 ml 的“勻漿糊狀膳食”。護理人員喂養患者時應先將勻漿膳食加熱至38~40℃,為避免患者發生嗆咳或不適,護理人員先給予3~5 ml 膳食液,根據患者耐受情況適當調整,喂養過程中始終遵循少量多次的原則,每口喂養量<20 ml,單次喂養量保持在250~350 ml范圍內,喂養時間30~45 min,每天4~6 次。為預防患者自主攝入食物過程中出現誤吸、反流等不良事件發生,護理人員應將患者床頭調高30°~40°,喂養結束休息20~30 min 后再將床頭歸回原位。
(4)心理疏導:中風險,13~20 分。護理人員可在心理咨詢師的指導下,對患者自身實際心理狀態進行綜合評估,共同制訂心理護理干預對策。為促使患者能夠快速放松,護理人員可將室內溫度調至26~28℃、相對濕度保持在50%~60%、室內光線柔和,營造較為安靜、舒適的室內氛圍。同時,從曲庫中挑選10~15 首音律歡快、節奏輕柔的音樂,向患者及家屬講解音樂在治療過程中的作用及重要性,并鼓勵其根據自身喜好從中挑選3~6 首作為心理治療的背景音樂,協助患者佩戴音量調節至35~50 dB 的耳麥,根據患者對音量的耐受情況適當調整。告知患者將全身肌肉與大腦內部思維進行完全放松與放空8~10 min 后,叮囑患者跟隨護理人員口令經鼻吸氣的同時,雙手最大力度地緊握并感知胸廓逐步隆起的幅度,氣體在胸腔內滯留3~5 s 后,雙手逐漸放松,氣體經口唇緩慢呼出,每次30~40 min,每天2~3 次,連續6~8 d。
(5)肢體康復功能鍛煉:高風險,21~28 分。患者病情允許時,護理人員在康復治療師的參與指導下為其制訂系統合理的康復訓練計劃。護理人員在患者臥床期間可進行健側、患側臥位的交替轉換,于患者軀體前后放置高枕,患側肩頸保持前伸狀態,腋下胸側放置無菌軟枕,腕、肘關節處于伸展功能位,協助患者上肢肩側外展的健側臥位;協助患者上肢以最大限度外展,肘腕伸直、五指張開,后背置一軟枕,掌心向上的患側臥位,間隔1~2 h。護理人員可協助患者取雙腿屈曲、雙足貼于床單位的仰臥位,告知患者跟隨護理人員口令進行臀部抬高距離床單位15~20 cm 及下落的橋式運動,如此反復訓練10~15 次,每天2~3 次。隨著患者自身機體狀態及肢體功能的逐漸恢復,鼓勵患者進行早期的站位步行訓練,指導患者患側肢體進行前后伸跨、擺動、屈膝以及踏步等訓練,每天2~3 次,每次25~30 min,連續訓練8~10 d。
1.3 觀察項目及評價標準
(1)神經功能:通過采用蒙特利爾認知評估量表(MoCA)對兩組患者認知功能進行綜合測評,主要包括言語、命名、執行能力、注意、瞬時記憶、抽象概括、定向7 個方面,測試用時2~10 min,滿分30 分,以26 分為評估界限,量表Cronbach’sα系數為0.83,分數越高說明認知功能越好;采用Fugl-Meyer 運動功能評定量表(FMA)對兩組患者下肢運動功能綜合評估,得分為0~24 分,分數越高說明患者運動功能越好;使用美國國立衛生研究院卒中量表(NIHSS)對兩組患者神經功能缺損程度進行評價,滿分為42 分,分數越高說明神經功能缺損程度越重[7]。
(2)并發癥:記錄兩組患者(肺部感染、壓力性損傷、下肢靜脈血栓、腦血管痙攣)并發癥發生情況,并進行對比分析[8]。
1.4 統計學方法
采用SPSS 26.0 統計學軟件對數據進行處理,計量資料以“均數±標準差”表示,組間均數比較采用t檢驗;計數資料計算百分率,組間率的比較采用χ2檢驗。以P<0.05 為差異具有統計學意義。
2 結果
2.1 兩組患者干預前后神經功能恢復情況比較
干預前,兩組患者MoCA、FMA、NIHSS 評分比較差異無統計學意義(P>0.05);干預后,觀察組 MoCA、FMA 評分高于對照組,NIHSS 評分低于對照組,組間比較差異具有統計學意義(P<0.05),見表1。
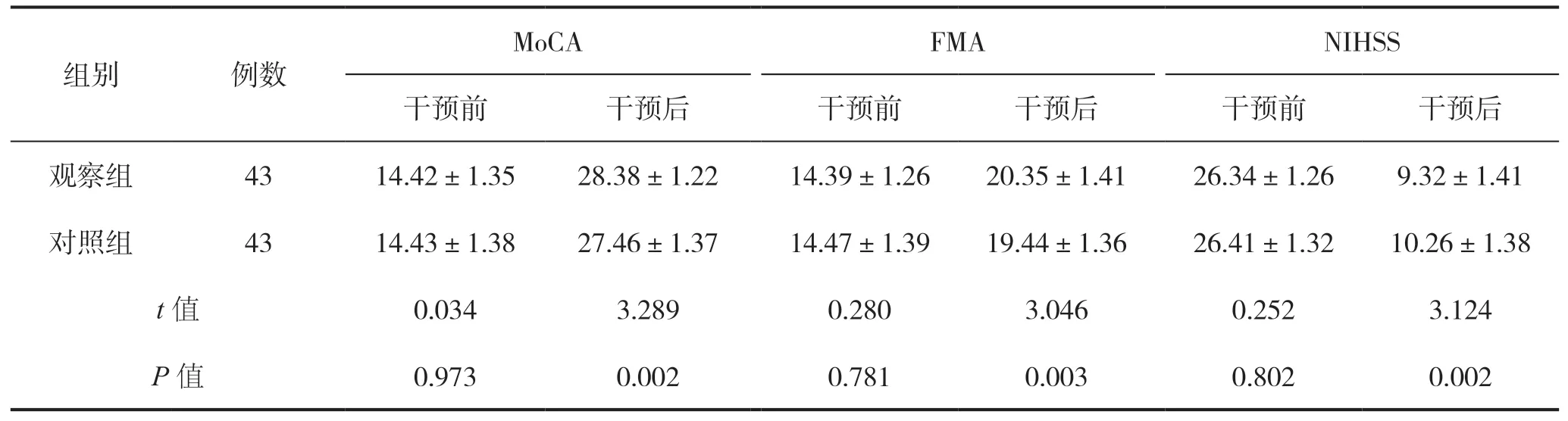
表1 兩組患者干預前后神經功能恢復情況比較(分)
2.2 兩組患者并發癥發生情況比較
觀察組患者并發癥發生率低于對照組,組間比較差異具有統計學意義(P<0.05),見表2。
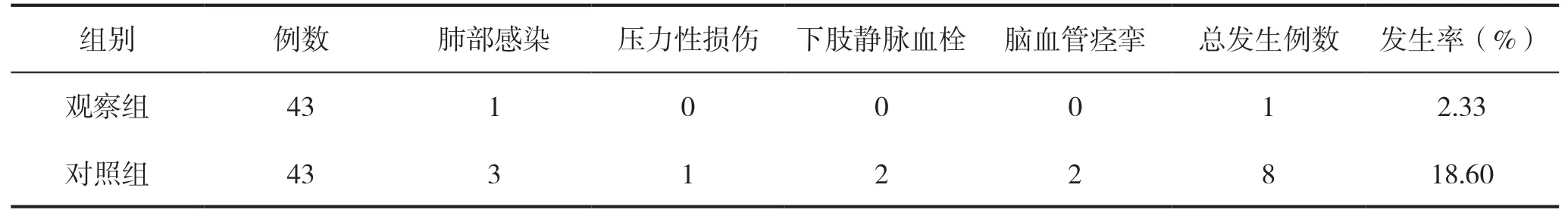
表2 兩組患者并發癥發生情況比較
3 討論
急性腦梗死作為神經內科系統中發病率、致殘率相對較高的疾病之一,經由相關流行病學資料顯示,全球急性腦梗死患者年發病率約1500 萬例,致殘率約占1/3 左右,病死率約占總發生率的1/3,其中美國急性腦梗死年發病率約80 萬例,成為全世界第二大致死疾病[8]。而我國急性腦梗死患者發病率約1300 萬例,預計2030 年將達至3177 萬例,若不及時加以手段進行治療控制,還會引發患者發生急性腦水腫、神經功能障礙以及機體功能衰竭等并發癥,不僅加重了社會及家庭的經濟負擔,還嚴重影響了患者的生命安全[9]。臨床常采用機械取栓術疏通血管墻壁中血栓栓子,促使腦灌注恢復正常,但由于再出血、再灌注損傷等術中術后并發癥未能得以早期預防控制,造成患者神經功能及肢體功能出現障礙,臨床護理效果不容樂觀[10-11]。因此,采取系統化、序慣性護理干預尤為重要。
風險預警評估下規范化護理以加速患者自身機體早期康復為護理目標,通過在心理咨詢師、營養治療師以及康復治療師的參與指導下,對患者自身存在或潛在的風險進行預警評估,根據風險程度的不同制訂針對性較強的心理疏導、肢體康復鍛煉及營養支持的護理干預對策,很好彌補了常規護理干預過程中存在的不足[12]。本研究結果顯示,觀察組患者干預后神經功能恢復評分均優于對照組。為提高患者臨床治療配合程度,護理人員借助音樂干預,對患者進行心理放松與疏導,轉移其對于疼痛的注意力,緩解負性心理情緒,促使患者能夠以較為積極樂觀的心態面對疾病,樹立戰勝疾病的信心,改善患者認知功能狀態[13]。護理人員還可在患者病情允許的情況下制訂肢體康復鍛煉,指導患者急性早期的肢體肌肉訓練,激發神經功能興奮性,加速外周血液流通,按時協助患者進行體位變換,促使患者肢體功能得以早期康復[14]。
本研究結果還顯示,觀察組患者術后并發癥發生率低于對照組,主要因為護理人員可根據患者自身飲食習慣制訂針對性、合理的營養膳食計劃,保證了患者自身機體營養處于相對平衡的狀態,改善患者自身細菌、病毒免疫功能,有效避免了機體感染等并發癥發生概率[15]。
綜上所述,對急性腦梗死機械取栓術患者實施風險預警評估下的規范化護理干預,可達到加速患者神經功能恢復、降低并發癥發生率的效果 。

