急性腦出血患者并發抑郁預測模型構建及應用
寇雨霏,趙華見,劉潺潺
中國科學院大學深圳醫院(光明)神經內科,廣東深圳 518107
隨著人們生活方式日益改變以及人口老齡化問題的逐漸凸顯,急性腦出血患者的發病率正呈逐年攀升趨勢,本病具有發病急、病情進展快以及病死率高等特點,對患者的神經功能產生不同程度的損害,可引起言語障礙、吞咽障礙、偏癱以及意識障礙等[1-2]。目前,臨床上主要重視急性腦出血患者受損軀體功能的恢復方面,往往忽視了患者的精神狀態。卒中后抑郁(post stroke depression, PSD)作為臨床常見腦血管病并發癥之一,不僅增加了患者住院天數以及死亡風險,同時會影響患者神經功能、運動功能以及認知功能的恢復[3]。因此,進一步研究PSD 相關危險因素,并根據其關聯性,可有效預防卒中后抑郁的發生及進展,最大限度的改善腦卒中患者的生活質量。本文通過研究2021年5—10月中國科學院大學深圳醫院收治的212例急性腦出血患者為研究對象,并構建抑郁預測模型,旨在為臨床診治提供數據支持,現報道如下。
1 資料與方法
1.1 一般資料
選取本院收治的212例急性腦出血患者為研究對象。患者及其家屬在同意書上簽名,且醫院倫理委員會已核準。所有受試者均根據是否并發抑郁分為抑郁組53例、無抑郁組147例。其中急性腦出血后抑郁診斷標準參照HAMD-24 評分[4]進行:總分<8 分為無抑郁,≥8 分為輕度抑郁,≥17 分為中度抑郁,≥24 分為重度抑郁。
1.2 納入與排除標準
納入標準:①均在急性發病后2 周進入調查,病情穩定;②可正常交流溝通,且無閱讀障礙,可獨立完成相關問卷調查。排除標準:①伴有抑郁癥、焦慮癥或精神分裂癥等精神疾病者;②肝、腎等臟器發生嚴重功能不全者;③因故無法完成相關調查/研究者。
1.3 方法
基線資料調查:通過醫院自制的一般情況調查問卷完成,主要內容涵蓋年齡,性別,家庭收入情況,體質指數,職業類型,卒中部位,出血量,基礎病史,吸煙史,飲酒史,C 反應蛋白(C reactive protein, CRP),血小板與淋巴細胞比值(platelet to lymphocyte ratio, PLR),中性粒細胞與淋巴細胞比值(neutrophil to lymphocyte ratio, NLR),美國國立衛生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)評分。
1.4 觀察指標
分析急性腦出血患者并發抑郁的單因素及影響因素,建立并驗證急性腦出血患者并發抑郁風險預測模型。
1.5 統計方法
采用SPSS 22.0 統計學軟件處理數據,計量資料符合正態分布,以(±s)表示,組間差異比較采用t檢驗;計數資料以頻數和百分率(%)表示,組間差異比較采用χ2檢驗。P<0.05 為差異有統計學意義。采用單因素Logistic 回歸分析篩選出急性腦出血并發抑郁的影響因素,然后采用多元Logistic 回歸構建急性腦出血并發抑郁預警模型,最后使用MatlabR 2010b 工具包進行基于BP 神經網絡構建急性腦出血并發抑郁的人工神經網絡模型。檢驗水準為α=0.05。
2 結果
2.1 急性腦出血患者并發抑郁單因素分析
經單因素分析發現,職業類型、病變部位(額頭、丘腦)及血清CRP 水平、PLR、NLR、NIHSS 評分均和急性腦出血患者并發抑郁有關(P<0.05),見表1。

表1 急性腦出血患者并發抑郁單因素分析Table 1 Univariate analysis of depression in patients with acute cerebral hemorrhage
2.2 急性腦出血患者并發抑郁影響因素的多因素Logistic 回歸分析
經多因素Logistic 回歸分析可得:腦力型職業、額葉病變、丘腦病變、血清CRP 水平、PLR、NLR、NIHSS 評分均是急性腦出血患者并發抑郁的危險因素(OR>1,P<0.05),見表2。
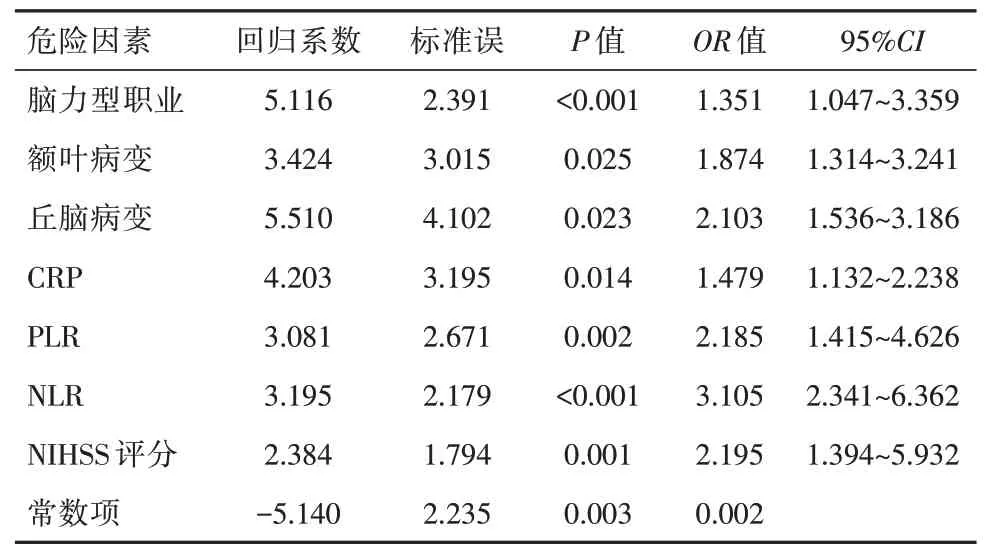
表2 急性腦出血患者并發抑郁影響因素的多因素Logistic 回歸分析Table 2 Multivariate logistic regression analysis of the influencing factors of depression in patients with acute cerebral hemorrhage
2.3 急性腦出血患者并發抑郁風險預測模型的建立及驗證
建模集與驗證集的H-L 擬合優度檢驗(χ2=5.912,P=0.134;t=5.036,P=0.689)。提示了預測模型的預測準確度較好,見圖1、圖2。

圖1 模型預測建模集的急性腦出血患者發生PSD 的校正曲線Figure 1 Model Prediction Modeling Set Calibration Curve for PSD in Patients with Acute Intracerebral Hemorrhage

圖2 模型預測驗證集的急性腦出血患者發生PSD 的校正曲線Figure 2 The model predicts the calibration curve for PSD in patients with acute intracerebral hemorrhage in the validation set
3 討論
迄今為止,關于PSD 的具體發病機制尚且存在一定的爭議,目前普遍認為可能和生活環境、社會地位、腦出血部位以及工作性質等因素有關[5-6]。有研究學者認為PSD 發病是社會-生物-心理共同作用的結果,且反應性機制學說以及原發性內源機制學說是當下被廣泛認同的學說[7-8]。前者認為患者在發生急性腦出血后,勢必會出現肢體活動或(和)語言功能障礙,繼而導致其生活自理能力以及交流能力降低,進一步促使其出現自卑情緒,調節情緒的能力降低,最終引發PSD。后者則涉及多個方面,其中神經遞質異常表達、大腦解剖部位以及炎癥細胞因子均參與了PSD 的發生、發展過程。盡管多年來針對PSD 的病因以及發病機制研究有了長足的發展和進步,但國內外學者對PSD 的研究尚且存在極大的分歧。由此可見,尋找與PSD 患者相關的特異性指標,對PSD 發生的相關因素和環節進行早期干預,具有重要意義,可更好的指導臨床醫療工作。
Goldmann 等[9]的一項針對193例腦梗死患者的研究發現,PSD 的發病率為22.0%~32.6%,而國內文獻報道腦梗死患者并發PSD 的概率8%~46%。本文結果發現,212例急性腦出血患者并發抑郁人數53例,發生率為25%,與上述研究結果相似,提示了急性腦出血患者并發抑郁的風險較高,不容忽視。此外,經單因素及多因素Logistic 回歸分析發現:腦力型職業、額葉病變、丘腦病變、血清CRP 水平、PLR、NLR、NIHSS 評分均是急性腦出血患者并發抑郁的危險因素。考慮原因,腦力型職業患者往往需運用大腦神經系統對工作任務實施記憶、研究,精神狀況長期處于緊張狀態,人際關系亦相對復雜,在發生急性腦出血之后因神經功能勢必出現不同程度的損害,從而促使其難以正常歸回崗位,使得其心理落差以及遭受的打擊更大,因此更易并發抑郁[10]。而去甲腎上腺素以及5-羥色胺神經元胞體均位于腦干,其軸突主要是通過丘腦以及基底核抵達額葉皮質,因此上述部位的病變可能導致神經遞質傳導通路發生障礙,繼而促使去甲腎上腺素以及5-羥色胺的含量減少,進一步增加了PSD 的風險[11]。CRP 屬于急性時相蛋白之一,在機體出現炎癥或損傷時,其在血液中的含量劇烈升高,而隨著CRP 水平的升高,機體內的炎癥反應加劇,從而導致機體內環境失衡,引發代謝紊亂,進一步導致患者的大腦內神經遞質異常分泌,最終引發抑郁[12]。PLR 屬于全身炎癥標志物之一,其水平的升高往往反映了炎癥反應的加重,繼而誘導活化血小板內膜致密顆粒釋放5-羥色胺,進一步誘發抑郁[13]。中性粒細胞的異常激活會通過釋放活性氧的方式引發氧化應激反應,進一步在抑郁的發生、發展過程中起著至關重要的作用。而淋巴細胞屬于外周血白細胞的重要組成部分之一,介導了特異性免疫反應,兩者比值反映了機體炎癥程度,即比值越高,患者炎癥越劇烈,病情往往越嚴重,并發抑郁概率升高[14-15]。NIHSS 評分越高往往預示患者的病情較重,其中5-羥色胺以及多巴胺等胺類遞質相關部委受損的概率較大,進一步增加了遞質分泌紊亂的發生,從而促進了PSD 的發生。另外,本研究驗證了風險預測模型的預測效能,結果發現其具備良好預測效能,提示了在臨床實際工作中,醫護人員可通過該模型對患者抑郁風險實施動態評估,并制訂相關干預措施,以達到改善預后的目的。
綜上所述,急性腦出血患者并發抑郁的影響因素包括腦力型職業、額葉病變、丘腦病變、血清CRP 水平、PLR、NLR、NIHSS 評分等。基于上述因素建立的風險預測模型預測效能良好,具有較高的臨床推廣應用價值。