“4”字體位關節鏡內側入路與常規外側入路制備股骨骨道在前交叉韌帶重建中的應用比較
王 凌 馮德宏 郭 宇 何俊山 丁育健 朱浩明 李雅欣
南京醫科大學附屬無錫人民醫院骨科,江蘇無錫 214000
前交叉韌帶(anterior cruciate ligament,ACL)損傷是臨床常見的膝關節損傷,影響膝關節功能[1]。臨床主要采用關節鏡下重建進行治療,常規外側入路通過高位前外入路置入關節鏡制備股骨骨道觀察股骨解剖止點,手術過程中存在視野不佳,可能會發生股骨股道后壁、下壁爆裂等問題[2-3]。“4”字體位關節鏡內側入路制備股骨骨道經高位前內側入路,關節鏡由此進入,同時附加低位前內側入路,能夠更加準確地進行定位,以獲得良好的股骨隧道[4]。然而,“4”字體位關節鏡內側入路制備股骨骨道在ACL 重建中應用效果的研究尚少見。故本研究探究“4”字體位關節鏡內側入路制備股骨骨道在ACL 重建中的具體治療效果。
1 資料與方法
1.1 一般資料
選取2017 年3 月至2020 年7 月南京醫科大學附屬無錫人民醫院收治的84 例ACL 損傷患者,依照隨機數字表法將其分為兩組,每組42 例。納入標準:①符合《膝關節韌帶損傷修復與重建》[5]中ACL 損傷診斷標準,且均經MRI 檢查確診;②為單側損傷;③年齡15~58 歲;④受傷至手術時間為5~180 d;⑤簽署知情同意。排除標準:①膝關節發育異常;②創傷性關節炎;③內外側副韌帶損傷;④關節內骨折;⑤膝關節手術史。本研究經醫院倫理委員會批準。
1.2 研究方法
所有患者術前行腰硬聯合麻醉或全身麻醉,采用探針測試損傷具體部位,保留ACL 殘端。制備移植物,取同側自體半腱股薄肌腱。
研究組采用“4”字體位關節鏡內側入路,采用附加低位前內側入路,以“4”字體位下為觀察通道,關節鏡由此進入,鉆頭鉆取骨道,膝關節屈曲90°,脛骨骨道定位器呈55°,以脛骨結節內側1.5~2.0 cm 處為骨道外口,制作脛骨骨道,植入移植肌腱,并用螺釘固定,檢查張力、走行,并判斷是否與髁間窩撞擊。
對照組采用常規外側入路,經高位前外入路置入關節鏡觀察股骨解剖止點,于前內側入路內下方緊貼內側半月板前角上方,附加低位前內側入路,定位股骨止點,重建結束后操作同研究組。
術后遵醫囑完成屈膝訓練、負重訓練、慢跑等康復訓練。
1.3 觀察指標
①手術時間、術中出血量、股骨骨道長度(術中采用測深尺測量股骨骨道長度)。②Lysholm 評分[6]和國際膝關節評分委員會(International Knee Documentation Committee,IKDC)評分[7]:于術前和術后1 年采用Lysholm 評分表和IKDC 評分評定膝關節功能,其中,Lysholm 評分包括跛行、支持、交鎖、不穩定、腫脹、上樓、下蹲和疼痛,總分100 分,分數越高表示恢復越好;IKDC 評分包括活動水平、疼痛頻率、疼痛程度、僵硬或腫脹程度、最大活動程度、交鎖、對活動的影響程度和自評膝關節功能,總分100 分,分數越高表示恢復越好。③膝關節穩定性:于術前和術后1 年采用Lachman 試驗和軸移試驗評定膝關節穩定性[8]。Lachman試驗:患者取仰臥位,輕度旋轉患肢,膝關節屈曲15°~20°,Ⅰ級為可感覺脛骨間前移動;Ⅱ級為可見到脛骨間前移動,髕下韌帶的正常坡度消失;Ⅲ級為仰臥時脛骨被動性向前半脫位;陰性為ACL 正常。軸移試驗:Ⅰ級為屈膝過程中出現“滑動”復位;Ⅱ級為中度軸移,能感覺到;Ⅲ級為出現一過性交鎖,之后突然復位。④記錄兩組并發癥發生情況,陰性為未出現復位或膝關節錯動。
1.4 統計學方法
采用SPSS 22.0 對所得數據進行統計學分析,計量資料采用均數±標準差(±s)表示,比較采用t檢驗;計數資料采用例數表示,比較采用χ2檢驗。以P <0.05 為差異有統計學意義。
2 結果
2.1 兩組一般資料比較
兩組一般資料比較,差異無統計學意義(P >0.05),具有可比性。見表1。
表1 兩組一般資料比較
2.2 兩組手術時間、術中出血量、股骨骨道長度比較
兩組手術時間、術中出血量比較,差異無統計學意義(P >0.05)。研究組股骨骨道長度長于對照組(P <0.05)。見表2。
表2 兩組手術時間、術中出血量、股骨骨道長度比較(±s)
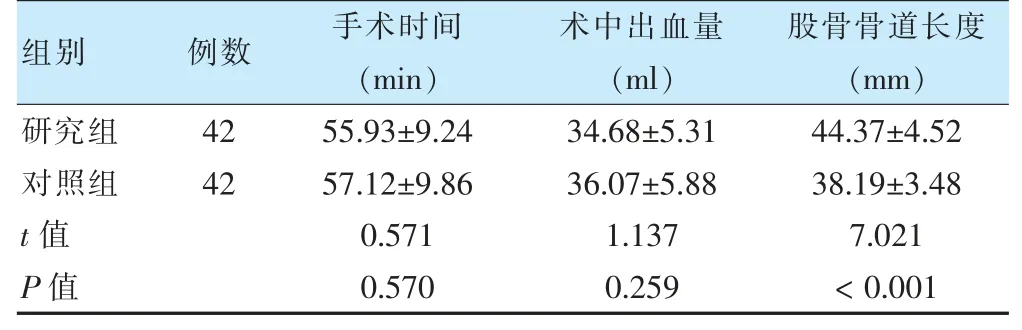
表2 兩組手術時間、術中出血量、股骨骨道長度比較(±s)
2.3 兩組術前及術后1 年Lysholm 評分和IKDC 評分比較
術后1 年,兩組Lysholm 評分和IKDC 評分均高于術前,且研究組高于對照組,差異有統計學意義(P <0.05)。見表3。
表3 兩組術前及術后1 年Lysholm 評分和IKDC 評分比較(分,±s)
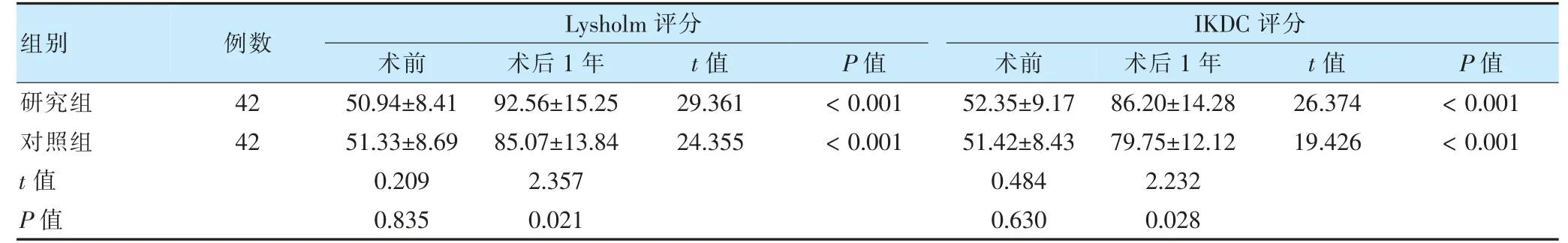
表3 兩組術前及術后1 年Lysholm 評分和IKDC 評分比較(分,±s)
注 IKDC:國際膝關節評分委員會
2.4 兩組術前及術后1 年膝關節穩定性比較
術后1 年,兩組Lachman 試驗和軸移試驗均優于術前,差異有統計學意義(P <0.05)。見表4。
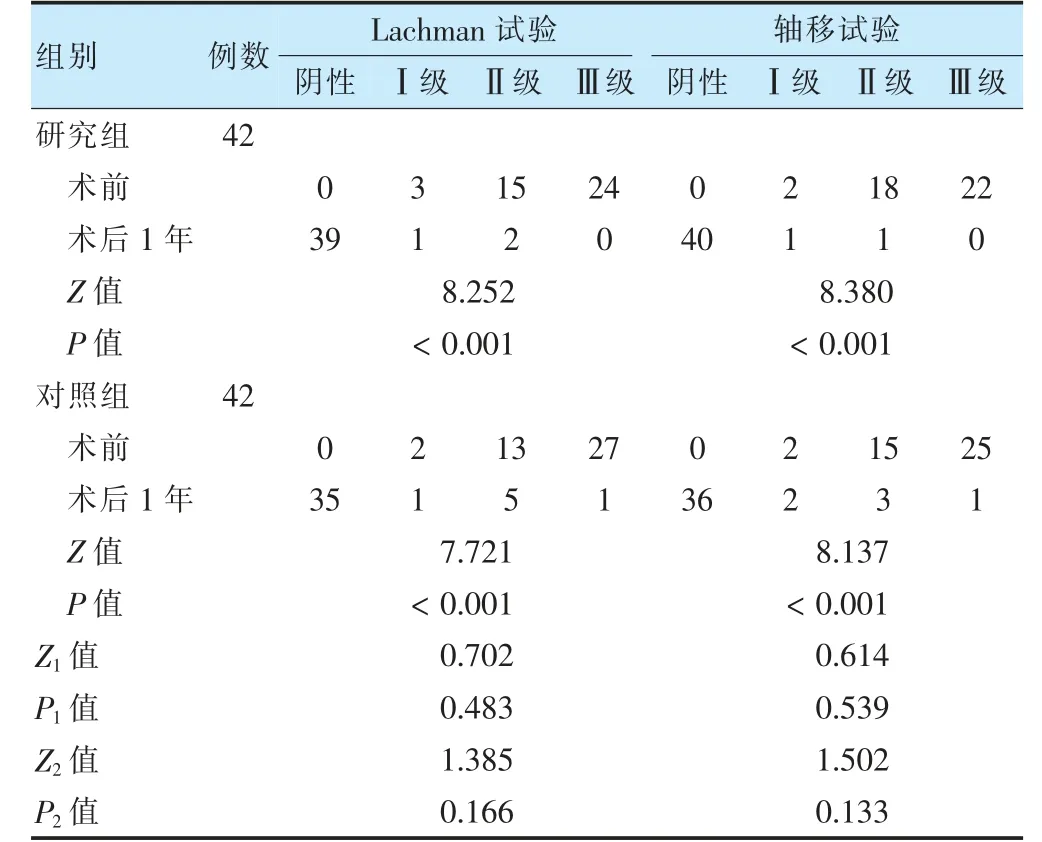
表4 兩組術前及術后1 年膝關節穩定性比較(例)
2.5 兩組并發癥情況比較
研究組有2 例關節僵硬,1 例靜脈血栓,并發癥總發生率為7.14%(3/42);對照組有1 例關節僵硬,并發癥總發生率為2.38%(1/42)。兩組并發癥總發生率比較,差異無統計學意義(χ2=0.262,P=0.608)。4 例患者經對癥治療均達到治愈要求。
3 討論
重建ACL 的關鍵在于重建后膝關節屈伸活動時,重建韌帶的等長性,防止其過度拉長、松弛[9-14]。ACL 重建術中骨髓道定位一直是影響術后膝關節解剖結構和生理功能恢復的關鍵因素[15-18]。股骨止點重建時判斷錯誤,可導致患者術后膝關節運動范圍減少,出現膝關節不穩及韌帶撞擊等現象[19-20]。
本研究中,與對照組比較,研究組股骨骨道長度更長。“4”字體位從高位前內側入路觀察時可以近似正面直視ACL 的股骨止點,能夠更準確地判斷ACL股骨止點足印區高低和深淺,有效防止定位點偏前或偏后的情況發生。“4”字體位關節鏡內側入路能夠最大限度增加骨道內移植物長度,進而獲得最大程度的腱骨愈合[21]。研究發現,常規外側入路容易導致股骨骨道較短,進而限制移植物長度[22-23]。本研究術后1 年研究組Lysholm 評分和IKDC 評分更高。附加低位前內側入路較為偏外,進入后與股骨外踝內側壁夾角小,股道內口呈橢圓形,占用面積大,更接近解剖止點形態[24-26]。股骨骨道定位后股骨踝后緣骨皮質的完整性對膝關節穩定性至關重要[27]。“4”字體位關節鏡內側入路能夠確保股骨骨道定位準確,保證移植物等長重建,有利于膝關節功能的恢復[28-29]。本研究中,術后1 年兩組Lachman 試驗和軸移試驗結果均明顯改善,且并發癥發生率均較低。附加低位前內側入路能夠解剖定位關節鏡下前十字韌帶股骨止點,恢復膝關節良好的穩定性和旋轉性,有利于屈伸功能的恢復,且附加低位前內側入路更加偏外、偏遠,可有效避免機械擁擠的影響[30]。
綜上,與常規外側入路比較,“4”字體位關節鏡內側入路制備股骨骨道在ACL 重建中更接近解剖重建,術后膝關節功能穩定性更好。

