全可視化內鏡技術治療腰椎椎間孔狹窄癥的療效分析
宋正鑫,衛力晉,劉巖,吳立君,毛英夫,楊傳忠
(北京京煤集團總醫院骨科,北京 102300)
腰椎椎間孔狹窄(lumbar foraminal stenosis,LFS)是引起腰椎神經根壓迫的常見病因,其發病率可達8%~11%[1],保守治療效果不佳時需要手術治療。近年來,經皮椎間孔鏡技術作為一種微創減壓技術,已經廣泛應用于治療各類腰椎間盤突出癥及腰椎管狹窄癥,并取得了滿意的臨床療效[2],但應用于LFS的臨床研究報道較少。由于LFS病變的特點及位置的特殊性,使得傳統內鏡技術在治療該疾病時非常容易刺激到出口神經根,導致術中患者劇烈疼痛,嚴重影響手術進程,因此,需要一種安全高效的內鏡技術來解決這一難題[3]。全可視化內鏡技術作為一種新的內鏡技術,其可視化的椎間孔成形優勢,使手術更為安全,效率更高,逐步得到了微創脊柱外科醫生的廣泛認可[4]。北京京煤集團總醫院骨科自2018年1月至2020年1月,采用全可視化內鏡技術治療LFS患者43例,取得了滿意的臨床療效,現報告如下。
1 資料與方法
1.1 一般資料 納入標準:(1)單側下肢癥狀,伴或不伴有下腰痛;(2)CT及MRI證實椎間孔區狹窄;(3)經系統保守治療6周以上無效;(4)選擇性神經根阻滯有效。排除標準:(1)椎間孔區脫出游離型椎間盤突出;(2)伴有節段不穩定或椎體滑移;(3)合并重度脊柱畸形;(4)言語不利,不能配合局麻手術。
本組共43例,男性15例,女性28例;年齡39~79歲,平均(59.90±8.93)歲;手術節段:L3~42例(4.7%),L4~519例(44.2%),L5S122例(51.1%);所有患者術前經CT及MRI證實椎間孔狹窄、出口神經根周圍脂肪消失,并按照Lee等[5]提出的LFS分級標準,1級2例(4.7%),2級16例(36.2%),3級25例(58.1%)。患者主要癥狀表現為下肢的麻木、疼痛、間歇性跛行,伴或不伴有腰痛,其中25例患者存在明顯靜息痛,18例表現為間歇性跛行。所有手術均由同一術者完成。
1.2 手術方法 患者俯臥位,調整手術床使腰椎前屈,依據患者體型及腰椎生理曲度確定棘突中線旁開距離(6~12 cm),C型臂透視定位并體表標記手術椎間隙,參考以手術間隙為中心的標準正側位圖像標定穿刺方向及基本路徑;消毒鋪單,注射器注滿1%利多卡因連接17號穿刺針,穿刺同時行分層阻滯麻醉,透視引導下穿刺針定位于椎間孔背外側,穿刺針尖定于上關節突肩背部,透視證實后,改換0.5%利多卡因在椎間孔周圍充分阻滯麻醉,后經穿刺針套管置入導絲,經導絲引導放置“鉛筆頭”導棒,置入工作套管及可視環鋸,透視確認工作套管位于椎間孔背外側、緊貼上關節突肩背部(見圖1);連接內鏡、成像系統,鏡下經低溫等離子顯露上關節突,常規顯露上關節突尖部至基底部全貌,同時在椎間孔區預防性電凝止血,經可視化環鋸逐步切除上關節突增生部分,重點切除上關節突尖部,顯露出椎間孔區黃韌帶外緣(見圖2),逐步擴大椎間孔骨性空間后,切除椎間孔黃韌帶直至顯露到出口神經根下緣,此時用探鉤松解出口神經根與覆蓋在其背側的黃韌帶,松解后再逐步切除神經根背側覆蓋的黃韌帶,并沿出口神經根走形向內顯露至硬膜囊外側緣、向外顯露至下位椎體后上緣,探查神經根腹側,必要時切除椎體后緣骨贅及增生膨隆的纖維環、突出髓核,再次全程探查出口根,確認減壓滿意后,撤出內鏡,全層縫合穿刺切口。

圖1 術中全可視化內鏡技術穿刺透視圖像

圖2 可視化環鋸切削上關節突成形
1.3 術后處理 術后臥床2 h后可佩戴腰圍下地,術后6 h開始規律口服非甾體類消炎鎮痛藥,術后24 h可出院。
1.4 評價指標 記錄手術時間、術中射線暴露次數、圍手術期并發癥;分別在術前及術后1 d、1個月、3個月、末次隨訪時采用疼痛視覺模擬評分(visual analogue scale,VAS)、Oswestry功能障礙指數(Oswestry disability index,ODI)評估患者的腰腿疼痛程度和腰椎功能。末次隨訪時依據改良Macnab標準[6]評估臨床療效,優:癥狀完全消失,恢復原來的工作和生活;良:大部分癥狀緩解,偶有疼痛,對工作生活無影響;可:癥狀減輕,活動受限,影響正常工作和生活;差:治療前后無差別,甚至加重。
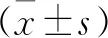
2 結 果
所有患者均順利完成手術,手術時間45~125 min,平均(71.90±15.43)min;術中透視次數3~9次,平均(5.40±1.46)次;無手術相關并發癥發生。所有患者術后均獲得隨訪,隨訪時間12~26個月,平均(15.9±3.3)個月。術前、術后1 d、術后1個月、術后3個月、末次隨訪時腰痛VAS分別為(5.02±1.10)分、(2.37±0.69)分、(1.44±0.55)分、(1.21±0.41)分、(1.02±0.46)分,與術前相比,術后腰痛VAS明顯降低,差異有統計學意義(P<0.05);術前、術后1 d、術后1個月、術后3個月、末次隨訪時下肢疼痛VAS分別為(7.67±1.17)分、(3.00±0.72)分、(2.40±0.69)分、(2.02±0.83)分、(1.84±0.84)分,與術前相比,術后下肢疼痛VAS明顯降低,差異有統計學意義(P<0.05);術后1個月、術后3個月、末次隨訪時ODI分別為(28.47±3.95)%、(24.74±3.63)%、(18.42±2.88)%,與術前(67.77±7.32)%相比明顯下降,差異有統計學意義(P<0.05,見表1);末次隨訪時,根據改良Macnab評定標準,優17例(39.5%),良19例(44.2%),可5例(11.6%),差2例(4.7%),優良率達83.7%,癥狀改善率達95.3%。1例患者在術后2個月時再次出現同側下肢疼痛,考慮減壓椎間隙髓核突出,給予內鏡下翻修、突出髓核摘除,術后癥狀緩解;1例患者術后3個月時再次出現腰腿痛,考慮節段性不穩定,經保守治療2個月無效后行腰椎后路減壓、融合手術。
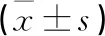
表1 手術前后腰腿痛VAS與腰椎ODI比較
典型病例為一58歲男性患者,以“腰痛伴右下肢跛行6個月,加重1周”入院。入院診斷:腰椎椎間孔狹窄癥(L5S1右側)。既往體健。術前腰痛VAS評分4分,右下肢疼痛VAS評分6分。明確無手術禁忌后,給予局麻及強化下行“全可視化內鏡下L5S1右側椎間孔擴大、神經根減壓術”。術后腰腿痛明顯緩解,術后第2天出院。術后3個月隨訪時,腰痛VAS評分1分,右下肢疼痛VAS評分0分。手術前后影像學資料見圖3~4。

圖3 術前MRI及CT示L5S1右側椎間孔狹窄

圖4 術后3個月MRI及CT示右側L5S1椎間孔減壓滿意
3 討 論
3.1 LFS疾病特點 LFS被定義為神經根骨性出口的狹窄,其形成的原因包括椎間盤高度下降、腰椎關節突關節骨關節炎、上關節突向近端的半脫位以及黃韌帶增生肥厚或纖維環的膨隆[7]。LFS通過矢狀位MRI或CT影像可以診斷,發生節段主要在L4~5和L5S1[8]。但影像學上出現了椎間孔狹窄,并不一定會出現臨床癥狀,無癥狀性腰椎椎間孔狹窄在老年患者中有較高的發生率,其發生率可達26%[8]。因此,LFS患者術前需要常規行選擇性神經根阻滯術,以進一步明確診斷及責任節段。LFS患者腰腿痛癥狀較之中央椎管狹窄或側隱窩狹窄患者更為嚴重,尤其在休息時,二者差異更為明顯,考慮是由于LFS患者后根神經節(dorsal root ganglion,DRG)受到壓迫所致[9],DRG受到刺激后產生的神經肽類物質會放大患者對疼痛的感知。研究證實腰骶部DRG的位置存在差異,L4和L5DRG多位于椎間孔內,且其直徑相較于其他的DRG更大[1];因此,LFS在手術減壓時容易刺激到DRG而出現術中患者痛感明顯、術后下肢痛覺過敏等問題。
3.2 LFS手術方式歷史及演變 傳統的治療腰椎椎間孔狹窄癥的手術方式大致分為2類:切除關節突的減壓融合術和保留關節突的微創減壓術[10-12]。經椎旁肌間隙入路、保留關節突的顯微鏡下椎間孔切開減壓術于20世紀80年代末被一些學者提出后,經過不斷改良,逐步成為了治療該疾病的金標準[13-14]。盡管其手術成功率高達83%,但仍有一些患者會出現術后下肢疼痛和感覺障礙,考慮其與手術中過多的刺激后根神經結有關[15-17]。同時,因為其有限的手術視野,容易出現減壓不徹底。近年來,經皮脊柱內鏡下上關節突部分切除、椎間孔減壓術治療LFS取得了滿意的臨床結果[3,18]。但是,常規內鏡技術處理椎間孔骨性狹窄的效率較低,以及非可視化操作帶來的風險,使得如何安全高效的完成經皮內鏡下椎間孔減壓手術,仍是一個挑戰。
3.3 常規內鏡技術治療LFS的困難 LFS內鏡下減壓手術,核心部分為增生的上關節突的切除,特別是上關節突尖部的切除。常規內鏡技術使用逐級環鋸或骨鉆來切除部分上關節突,這樣的技術需要通過定位導桿預先建立一個穩定的成形路徑,在術中X線透視引導下,緊貼上關節突尖部或肩部來反復切削骨質,逐級完成椎間孔擴大成型,這部分操作均在非可視狀態下完成。有研究報道,常規內鏡技術椎間孔入路手術出口神經根的損傷發生率高達8.9%[19],非可視化的操作是主要因素。而且,對于LFS患者,因為病變導致出口神經根本就受到不同程度的擠壓,任何椎間孔區的盲視操作均容易出現神經損傷的風險,盲視操作手術中患者痛感明顯,嚴重影響手術進程,甚至終止手術。
3.4 全可視化內鏡技術治療LFS的優勢 近年來,隨著全內鏡手術在脊柱外科的廣泛開展,手術醫生對手術過程全部可視化的需求強烈,因此出現了一些可視化工具,實現了全可視化內鏡技術在臨床的應用,并取得了滿意的臨床療效[20]。全可視化內鏡技術應用鏡外環鋸將傳統內鏡技術中盲視操作的椎間孔擴大成形步驟實現可視化,較大直徑的鏡外環鋸在切除增生骨質時效率高、操作精準;而且因為可視化操作避免了傳統成形時的放射線暴露;同時能時刻觀察神經根結構,減少神經根損傷風險;不需要額外的操作工具,降低了手術費用。全可視化內鏡技術治療LFS時,穿刺針、鏡外環鋸及工作通道均定位于椎間孔外,不干擾椎間孔,內鏡監視下完成椎間孔擴大成形,降低了神經根損傷風險,減少了患者術中因神經根刺激出現的疼痛,患者體驗良好,術中射線暴露少,減壓精準高效、操作安全。
3.5 全可視化內鏡技術治療LFS的臨床療效 本研究43例患者均順利完成了手術,無手術并發癥發生,腰痛VAS評分由術前(5.02±1.10)分降至末次隨訪時的(1.02±0.46)分,下肢痛VAS評分由術前(7.67±1.17)分降至末次隨訪時的(1.84±0.84)分,腰椎ODI評分由術前(67.77±7.32)%降至末次隨訪時的(18.42±2.88)%;結果證實全可視化內鏡下神經根減壓安全、有效。末次隨訪時依據改良Macnab評定標準,優良率達83.7%,癥狀改善率達95.3%,臨床療效滿意。術后隨訪時,有1例復發性椎間盤突出和1例繼發性節段不穩定,分別進行了內鏡下翻修和開放融合手術;這2例患者均為本研究的早期病例,后期手術中我們認為LFS患者雖然伴有一定程度的椎間盤突出,但局部結構經過長時間的退變過程已經變得穩定,所以在完成上關節突成形和椎間孔黃韌帶切除后,確認出口神經根活動度滿意時,不需要常規切除前方的突出椎間盤,以避免破壞穩定性,降低椎間盤突出復發和繼發性節段不穩定的發生概率。
綜上所述,全可視化內鏡技術治療腰椎椎間孔狹窄癥降低了內鏡下治療該疾病的風險,提高了手術效率,減少了射線暴露,操作完全、療效滿意,值得臨床推廣。然而,本研究病例數及隨訪時間有限,遠期療效仍有待觀察,尚需進一步臨床研究。

