封堵器碎石術+輸尿管鏡下HLL對輸尿管結石患者療效及血液流變學指標的影響
李康樂 朱要輝 柳應旭
1 許昌龍耀醫院外科,河南省許昌市 461700;2 平煤神馬醫療集團總醫院泌尿外科; 3 河南省人民醫院泌尿外科
輸尿管結石(UC)是泌尿外科常見疾病,近年發病率逐年上升。對于UC患者,臨床主張采用藥物保守治療結石體積較小者,而對于結石體積較大且難以自行排出者,多通過手術治療。輸尿管鏡下鈥激光碎石術(HLL)為近年微創術式的首選,在輸尿管鏡直視下碎石,能減少損傷,但也存在一定的局限性,如結石漂移、結石殘留等,增加患者再次手術治療風險[1]。因此,如何在保證結石清除效果,避免結石移動等并發癥情況下提高預后效果,成為臨床研究、關注的重點。基于此,本文選取我院94例UC患者,旨在分析封堵器碎石術+輸尿管鏡下HLL治療的效果,現報道如下。
1 資料與方法
1.1 一般資料 本研究經我院醫學倫理委員會審核批準。選取我院2018年5月—2020年4月收治的94例UC患者,依照隨機數字表法分為兩組,各47例。對照組女20例,男27例;年齡23~64歲,平均年齡(43.59±9.17)歲;結石直徑7~15mm,平均結石直徑(11.06±1.74)mm;結石位置:中上段21例、下段26例。觀察組女17例,男30例;年齡23~64歲,平均年齡(45.03±8.76)歲;結石直徑7~15mm,平均結石直徑(11.71±1.53)mm;結石位置:中上段24例、下段23例。兩組一般資料均衡可比(P>0.05)。
1.2 選擇標準 納入標準:均經CT等檢查確診;均擬行手術治療,符合手術指征;無輸尿管狹窄;免疫功能正常;知情本研究并簽署同意書。排除標準:輸尿管畸形;凝血等血液系統疾病;妊娠期、哺乳期女性;心、肝、腎功能不全;上尿路腫瘤;精神類疾病;既往輸尿管等腹部手術史;先天性上尿路畸形。
1.3 方法 對照組接受輸尿管鏡下HLL治療。患者取截石位,全麻,將輸尿管硬鏡(WOLF 8.9F)置入輸尿管,之后將輸尿管軟鏡斑馬導絲插入,在輸尿管下放置鈥激光光纖,至結石部位,根據結石體積、硬度設置鈥激光功率,釋放激光將結石粉碎至末狀,使用取石鉗取出難以擊碎的結石,確認無漏后,使用生理鹽水沖洗,退鏡。觀察組接受封堵器碎石術+輸尿管鏡下HLL治療。輸尿管硬鏡置入方法同對照組,之后經輸尿管鏡操作通道將IVX-SC10輸尿管結石封堵器置入,在越過結石后拉手柄,確認手柄卡鎖位置、效果、形狀,封堵完成后將鈥激光光纖置入,釋放激光進行碎石,對于直徑>2mm的結石,使用取石鉗取出,退鏡。術后兩組均留置雙J管、導尿管。
1.4 觀察指標 (1)比較兩組療效。結石有效清除標準:殘留結石直徑<3mm。(2)比較兩組圍術期指標,包括手術時間、住院時間、術中失血量。(3)比較兩組術前及術后6h血清可溶性血管細胞黏附分子-1(sVCAM-1)、血沉(ESR)水平。分別于術前、術后6h采集患者5ml靜脈血,在2 500r/min離心轉速,8cm離心半徑下進行離心分離,10min后取血清,采用酶聯免疫吸附法測定血清sVCAM-1,采用Western印跡法檢測ESR。(4)比較兩組并發癥情況。
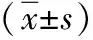
2 結果
2.1 療效 術后1個月,觀察組有效結石清除45例,結石清除率為95.74%(45/47);對照組有效結石清除39例,結石清除率為82.98%(39/47)。觀察組結石清除率較對照組高(χ2=4.029,P=0.045)。
2.2 圍術期指標 與對照組對比,觀察組術中失血量較少,住院時間較短(P<0.05),而兩組手術時間對比,無顯著差異(P>0.05),見表1。
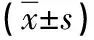
表1 兩組圍術期指標對比
2.3 血清sVCAM-1、ESR 術后6h,觀察組血清sVCAM-1較對照組低,ESR較對照組高(P<0.05),見表2。
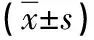
表2 兩組血清sVCAM-1、ESR對比
2.4 并發癥 觀察組發熱、結石上移至腎臟發生率低于對照組(P<0.05),而兩組輸尿管損傷發生率對比,無明顯差異(P>0.05),見表3。

表3 兩組并發癥對比[n(%)]
3 討論
輸尿管鏡下HLL為目前臨床治療UC的主要手段之一,通過利用輸尿管鏡,能直視UC患者腔內結構,準確尋找結石位置,之后利用鈥激光發射光束進行碎石,可迅速緩解輸尿管梗阻狀態,恢復輸尿管通暢[2-3]。但因術中受到水流沖擊影響,可造成結石漂移,增加腎臟損傷風險,甚至需進行二期手術處理,加重患者經濟負擔。
有研究顯示,輸尿管鏡下封堵取石導管聯合鈥激光碎石治療輸尿管上段結石,能減少結石漂移,提高結石清除率,促進恢復[4]。本文結果顯示,觀察組術中失血量較對照組少,住院時間較對照組短,且術后1個月結石清除率較對照組高(P<0.05),而兩組手術時間對比無顯著差異(P>0.05)。提示UC患者接受封堵器碎石術+輸尿管鏡下HLL治療,能提高結石清除率,減少術中失血量,縮短住院時間,與以上研究結果類似。與單純輸尿管鏡下HLL對比,封堵器碎石術+輸尿管鏡下HLL具有以下優勢:(1)封堵器越過結石后使葉片呈完全展開狀態,能顯著增加結石通過難度,阻止結石漂移;(2)且對術野清晰度無影響,能方便醫者精準碎石,減少損傷;(3)粉碎的結石可經牽引封堵器直接從輸尿管口拖出至膀胱排出,減少結石漂移,降低結石殘留風險[5-6]。
手術創傷等可引起機體應激反應,增加血液黏度,改變血液流變學[7]。因此,檢測其水平對臨床評估血液流變學水平具有數據指導意義。本文結果還顯示,術后6h,觀察組血清sVCAM-1較對照組低,ESR較對照組高(P<0.05)。其中,sVCAM-1為細胞黏附分子,在機體遭受創傷時,其水平可顯著增高;ESR為血液流變學的重要指標之一,在受到較大創傷時,其水平波動幅度增加。表明UC患者接受封堵器碎石術+輸尿管鏡下HLL治療,對血液流變學指標影響較小。原因可能為:輸尿管鏡下HLL相較于封堵器碎石術+輸尿管鏡下HLL,會增加結石漂移風險,可對機體造成較大損傷有關。另外,本文結果還發現,觀察組發熱、結石上移至腎臟發生率低于對照組(P<0.05),而兩組輸尿管損傷發生率對比,無明顯差異(P>0.05),說明UC患者接受封堵器碎石術+輸尿管鏡下HLL治療,安全性高。高灌注壓易引起含菌尿液反流,引發術后發熱,嚴重者可發展為敗血癥,同時也會導致碎石在高壓沖洗下進入腎盂腎盞,出現結石殘留[8-9]。而封堵器碎石術所用輸尿管管路封堵器遇水后具有良好的潤滑性,表面具有親水涂層,易穿過結石縫隙形成球形,從而封堵于結石上方,進而可避免結石碎塊隨水進入腎臟。
此外,行封堵器碎石術+輸尿管鏡下HLL還應注意:(1)為避免結石漂移,進鏡前需對葉片實施浸泡,且在越過結石時應輕緩操作,還可適當降低沖水壓力;(2)折疊狀葉片應與結石保持適度距離,約1cm,為水流循環提供空間,同時也能避免結石碎片嵌入葉片而逃逸;(3)治療過程中禁止旋轉手柄,以減少葉片螺旋引起的輸尿管損傷;(4)為提高輸尿管黏膜脫套操作順利度,無須將結石碎片同封堵器同時拖出輸尿管腔;(5)進入輸尿管后,在保持視野清晰的前提下,應降低灌注液壓力,甚至在輸尿管導管引導下上行過程中可以不注水,以避免結石上移;(6)術中若遇到結石完全嵌頓或息肉包裹,導致封堵取石導管導絲無法越過時,應在低壓灌注視野清晰前提下,自邊緣碎石,當出現小縫隙或結石松動上移跡象時,需馬上試插阻攔導絲;(7)在導絲越過結石展開葉片后,可適當增加注水壓力,促使結石遠端輸尿管擴張,以保證術野清晰,提高碎石效率;(8)碎石過程中,盡量采用高頻低能(頻率20~30Hz,能量0.5~0.8J)模式,以減少其對結石的機械沖擊力,從而粉末化結石。
綜上所述,UC患者接受封堵器碎石術+輸尿管鏡下HLL治療,能提高結石清除率,減少術中失血量,縮短住院時間,且對血液流變學指標影響較小,安全性高。

