基于中醫傳承輔助平臺探討鄧家剛教授治療脾胃濕病的用藥規律*
劉偉鋒 ,吳東陽 ,范麗麗 ,王 強 ,施學麗 ,梁靜妍 ,郝二偉 **
(1. 廣西中醫藥大學附屬國際壯醫醫院 南寧 530201;2. 廣西中醫濕病方藥理論與轉化重點實驗室 南寧 530200;3. 廣西中醫藥大學中藥藥效重點實驗室 南寧 530200;4. 廣西中醫藥大學藥學院南寧 530200;5. 廣西中醫藥大學壯醫藥學院 南寧 530001)
脾胃濕病屬于中醫一個系統類疾病,是指外感濕邪,或內傷七情,或調養失常等諸多因素,致脾失健運,水濕不化而變生的一系列與脾胃功能失職相關的病癥。脾胃濕病多見于現代醫學消化系統急慢性炎癥,如胃潰瘍、功能性胃腸炎、腸易激綜合征等疾病。世界衛生組織相關數據顯示,胃部的疾病在人群中的發病率高至80%,而且,以每年17.43%的速度增加;我國有1.2 億人胃腸病人,慢性胃炎的發病率為30%;功能性消化不良作為最常見的一種功能性胃腸病,在歐美國家人群中的患病率達19%-41%,而我國為18%-45%;消化性潰瘍則屬于全球性多發病,據國外資料估計約10%的人一生中患過此病,約占胃鏡檢查患者的80%以上,且隨年齡增長患病率逐漸增高[1]。
“濕病”作為一個獨立的病名概念最早見于《金匱要略·痙濕暍病脈證治第二》,該篇論述了痙病、濕病及暍病這三種內科雜病的發病原因及診治方藥,首開中醫以病證結合辨證五臟疾病之先河。鄧家剛教授為中醫內科主任醫師,第六批全國老中醫藥專家經驗繼承工作指導老師,其從事中醫經典著作《金匱要略》《臨床中藥學》等學科的教學、科研及臨床長達四十多年,積累了豐富的治療內科雜病的經驗,創立了“鄧氏理濕學派”,將研究的重點聚焦于中醫的濕病方向,以藏象學說和臟腑辨證理論為指導,按五臟系統將濕邪內阻引不同臟腑功能所致之疾病或因臟腑功能失調引起濕阻某臟的疾病歸屬于相應臟腑系項下,構成“五臟濕病分類系統”,如心系濕病、肺系濕病、脾系濕病、肝系濕病、腎系濕病。“脾胃濕病”一詞為鄧家剛教授創立的“鄧氏理濕學派”中“五臟濕病辨證防治體系”的核心概念之一,脾胃濕病為脾系濕病中脾臟濕病與胃腑濕病的統稱,包括胃脘痛、胃痞病、腹痛、泄瀉、痢疾、脾癉、濕阻諸病,現代醫學消化系統多種慢性炎癥及功能性疾病和代謝性疾病均可據此辨證論治,從而形成鄧氏理濕學派對中醫濕病辨證防治的特色。
本研究將鄧家剛教授辨治脾胃濕病的臨床病例資料納入“中醫傳承輔助平臺(V2.5)”軟件數據庫,經由數據挖掘等方法進行分析、總結,旨在傳承其學術思想,指導脾胃濕病治療的用藥,同時為健脾益胃方等新藥新方的開發提供思路。
1 資料與方法
1.1 臨床資料
本研究選取 2016 年 9 月至 2018 年 9 月期間,鄧家剛教授于廣西國際壯醫院、廣西中醫藥大學第一附屬醫院仁愛分院治療脾胃濕病的門診病例,篩選出符合條件的有效病例處方119張。
1.2 診斷標準
以國醫大師路志正《中醫濕病證治學》[2]為診斷標準和依據,結合脾胃濕病的臨床表現及四診信息進行診斷。具有脾氣虛衰,運化失職,水濕異常,濕困脾胃的脘腹痞滿,納呆嘔惡,噯腐吞酸,口膩不渴,食欲不振,面黃浮腫,四肢沉重,便溏泄瀉,神疲乏力,眩暈昏冒等胃痛、嘔吐、痢疾、便血、泄瀉、腹痛、便秘等脾胃濕病所見癥狀。
1.3 納入標準
①有明確的病理表現,符合脾胃濕病的相關癥狀;②經過一定周期的治療,癥狀得到消除或緩解;③醫案數據完整,包括一般資料、基本病情、治療經過、主訴、癥狀、辨證、處方、劑量等。
1.4 排除標準
①單味中藥處方;②同一患者復診與初診相同的處方;③與脾胃濕病無關的辨證用藥處方;④外用處方;⑤醫案不完整,無確切藥物組成和劑量的處方。
1.5 處方錄入與核對
對病名、證型及中藥名稱進行規范。根據《中醫內科學》[3]對病名進行統一,如“胃痛”“胃脘痛”統一為“胃痛”;根據《中醫臨床診療術語·證候部分》[4]對證型名稱進行統一,如“脾虛濕滯證”“脾虛濕阻證”統一為“脾虛濕困證”;“痰濕結滯證”、“痰濕瘀滯證”統一為“痰濕結滯證;“濕阻脾胃證”“濕困脾胃證”統一為“濕困脾胃證”等。
參考《中華人民共和國藥典》[5]《中華本草》[6]《中藥學》[7]中藥名,對入選的119 張劑中所涉及到的中藥名進行規范化處理,民族藥、習稱藥名皆以標準名錄入,如“貓須草”以“腎茶”錄入;“紅參”以“人參”錄入;“白芨”以“白及”錄入。炮制品和生品均以標準名錄入,如“醋延胡索”以“延胡索”錄入;“生牡蠣”以“牡蠣”錄入。道地藥材均去其藥名中的道地產區簡稱,以其原藥名錄入,如“川木通”錄為“木通”。
1.6 數據分析
采用中國中醫科學院中藥研究所研發的“中醫傳承輔助平臺(V2.5)”,進行數據管理和挖掘,對處方中藥使用頻次、性味歸經、功效分類、基于關聯規則的組方規律、基于復雜系統熵聚類的核心組合等進行統計與分析。
2 結果
2.1 一般資料
男性患者77 例,占64.71%;女性患者42 例,占35.29% ;年齡在15-75 歲,平均年齡(45.35±13.35)歲,其中 31-40 歲 32 例,占 26.89%;41-50 歲 27 例,占22.69%;51-60 歲 28 例,占 23.53%;61-70 歲 18 例,占15.13%。
2.2 病證分析
共錄入門診病案119 例,分別收錄胃脘痛病(55例,46.22%)、濕阻病(21 例,17.65%)、胃痞病(16 例,13.45%)、便秘病(8 例,6.72%)、腹痛(含腹脹)(4 例,3.36%)、脅痛(3 例,2.52%)、吐酸(含嘈雜)(3 例,2.52%)、呃逆(1 例,0.84%),另有兼病者,痹病兼胃脘痛病(3 例,2.52%)、不寐病兼胃脘痛病(3 例,2.52%)、郁病兼胃脘痛病(2 例,1.68%);共分證型21 種,排名前六的為肝胃(脾)不和(45 例,37.81%)、脾虛濕困證(18 例,15.13%)、脾虛氣滯證(14 例,11.76%)、痰熱傷陰證(8 例,6.72%)、濕熱困脾證(5 例,4.20%)、痰濕結滯證(5 例,4.20%),證型分布比例見表1;由虛實分布統計可以看出鄧教授所治療的脾胃濕病,以實證居多,虛證次之,虛實夾雜最少,詳見圖1。
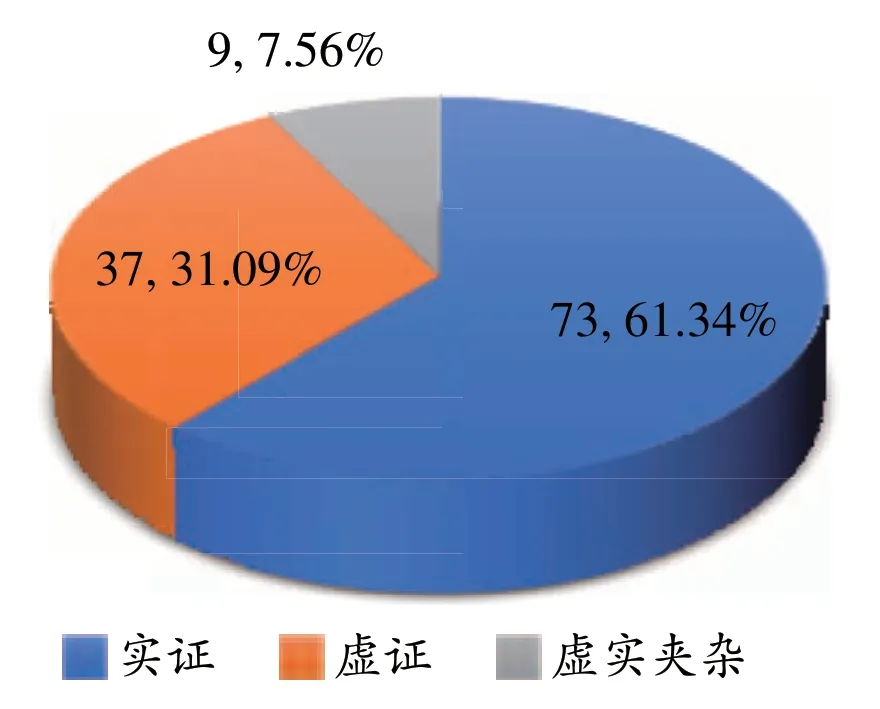
圖1 證型虛實分布比例
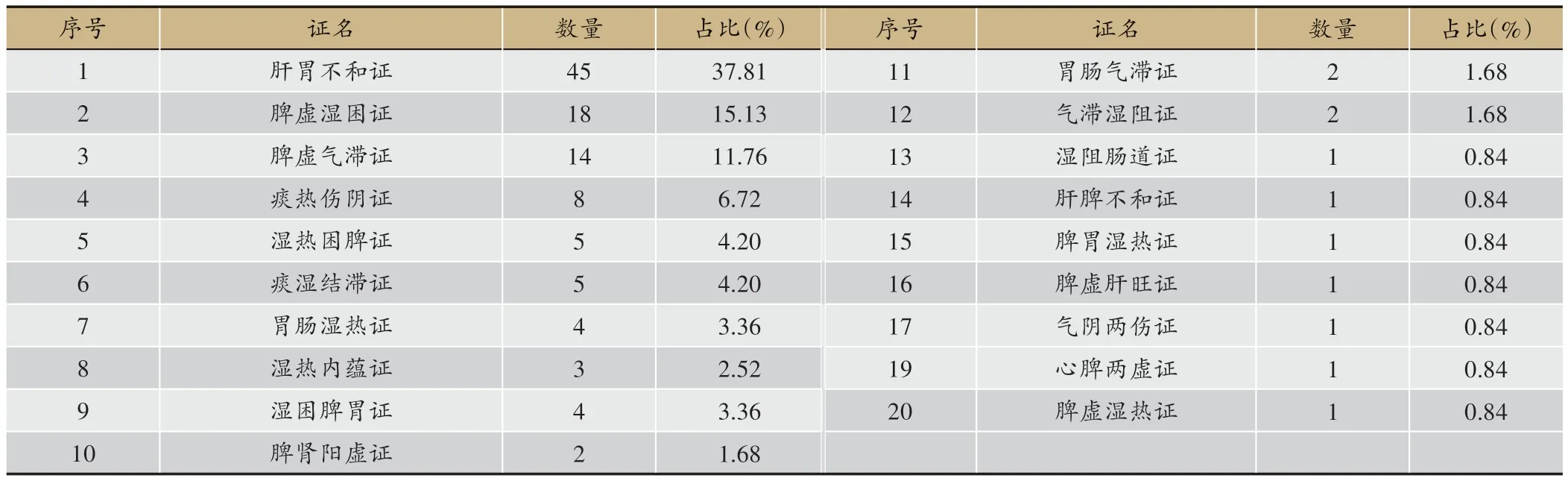
表1 鄧教授治療脾胃濕病方證型分布情況
2.3 用藥頻次
本組119 個處方共用藥153 味,其中有21 味使用頻次高于30次,排名前十的為陳皮(67)、厚樸(64)、茯苓(59)、半夏(55)、郁金(53)、柴胡(53)、白芍(47)、石斛(46)、梔子(46)、黨參(44)等(表2、圖2)。
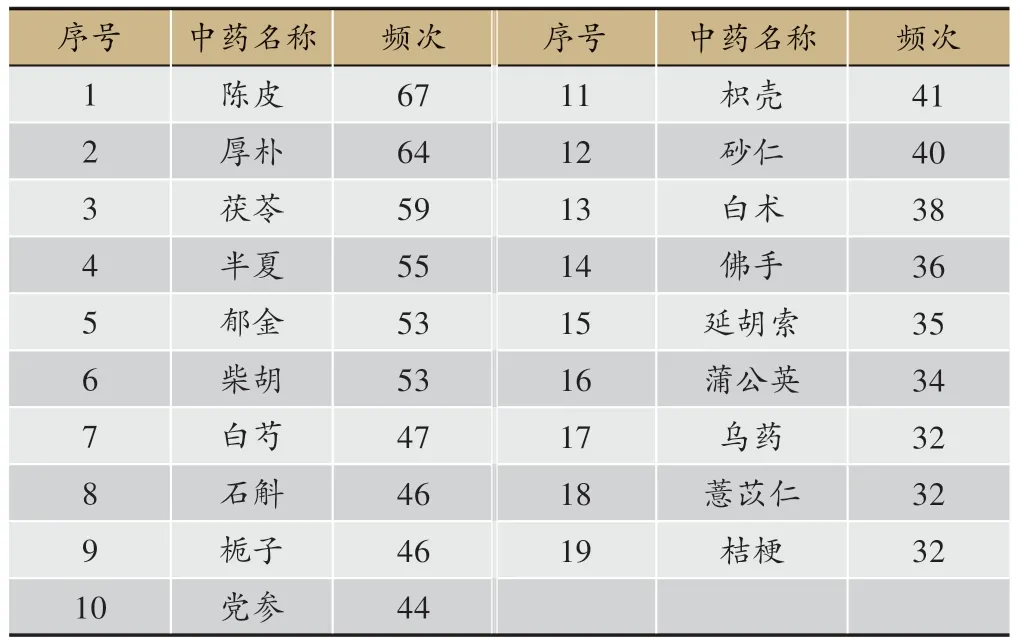
表2 鄧教授治療脾胃濕病方使用頻次>30次的藥物
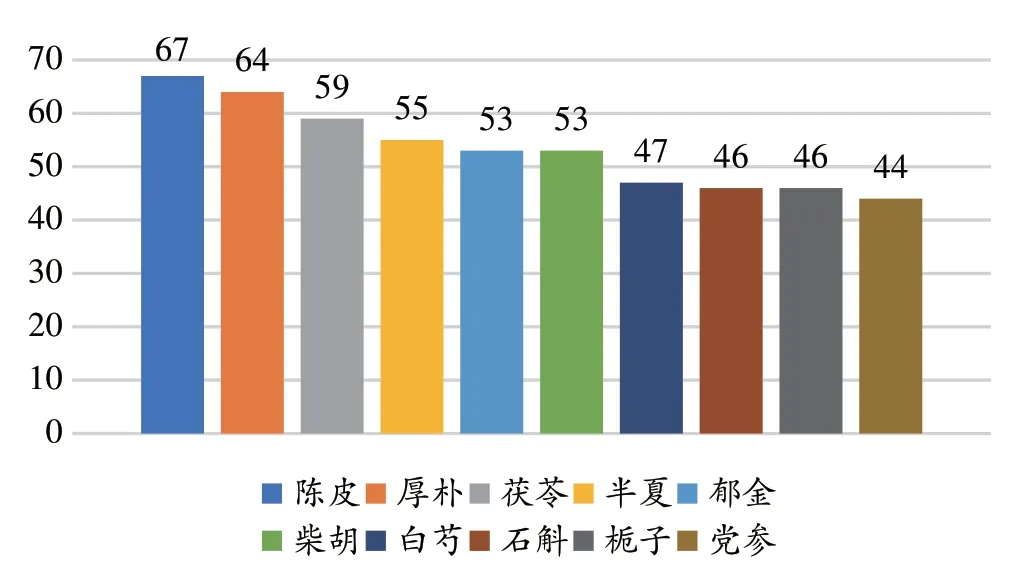
圖2 鄧教授治療脾胃濕病方使用頻次排名前10的藥物
2.4 藥物功效分類
以《中藥學》[7]功效分類為標準,按主要功效分類,本組119個處方所用的中藥,使用頻次較高依次為:補虛藥(22.21%)、理氣藥(12.90%)、清熱藥(11.92%)、利水滲濕藥(8.75%)、化濕藥(8.09%);按具體功效分類,使用頻次排名前5 的功效類別依次為:補氣藥(240)、理氣藥(252)、化濕藥(158)、活血化瘀藥(124),具體使用情況見表3、圖3。
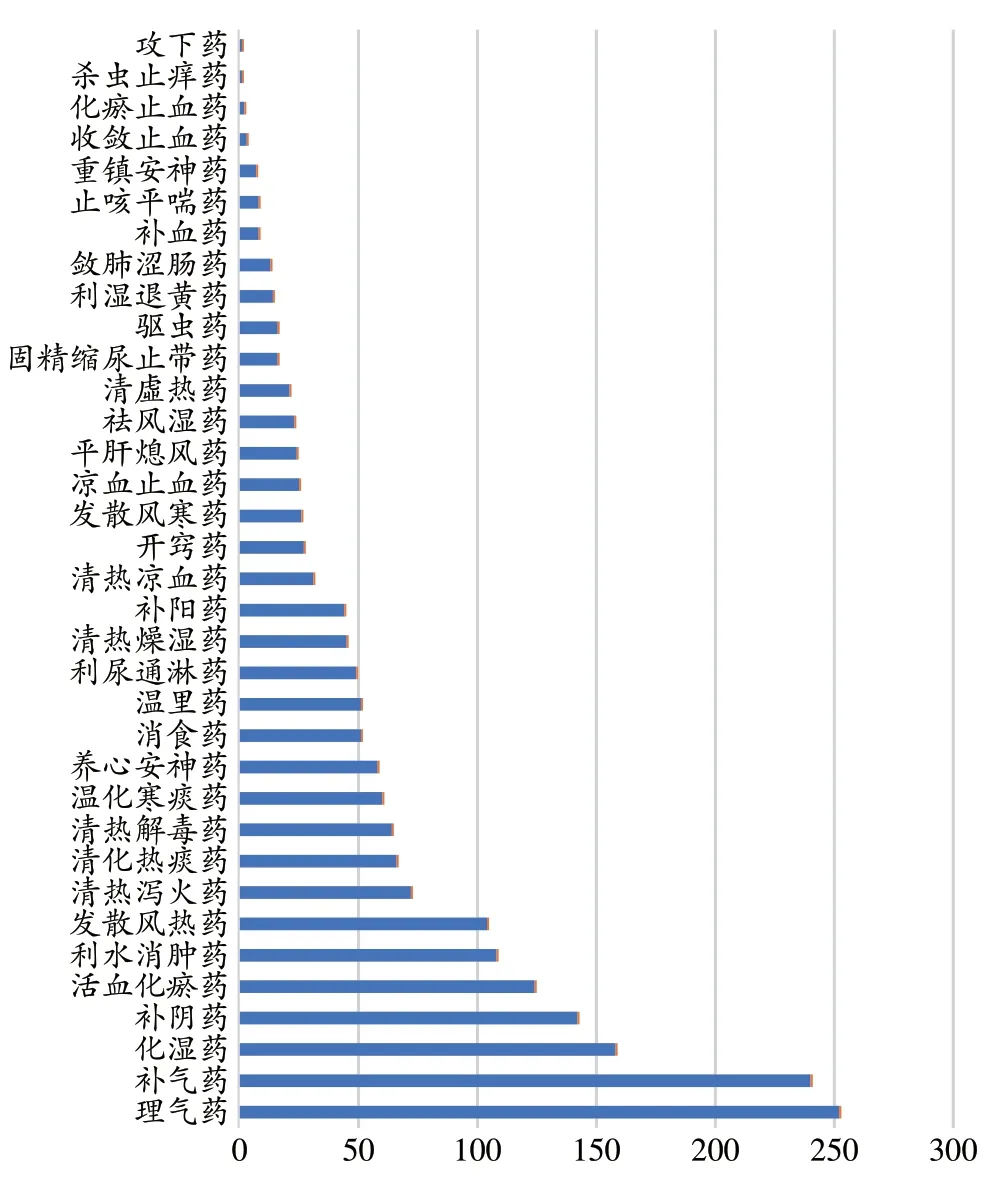
圖3 鄧教授治療脾胃濕病方藥物功效分類
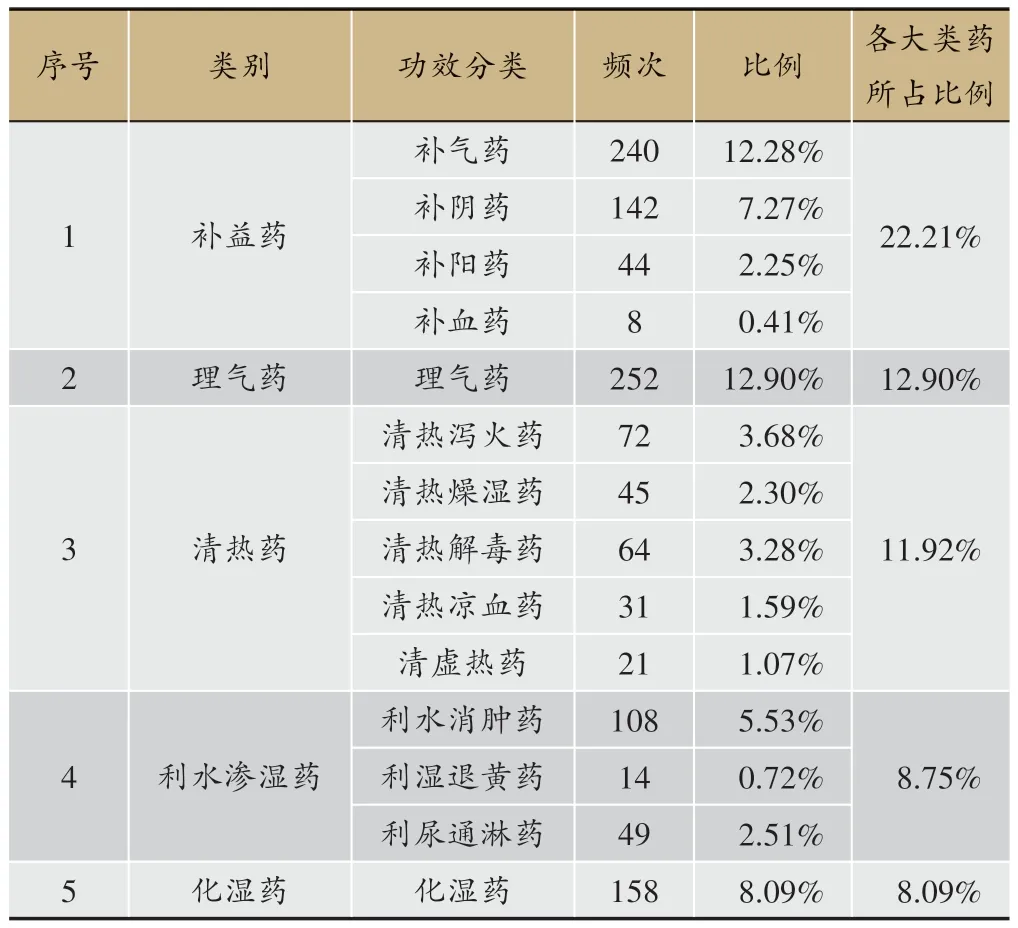
表3 鄧教授治療脾胃濕病方藥物主要功效分類
2.5 藥物歸經
藥物歸經分析可知,本組119 個處方所用中藥的歸經涉及10條經絡,尤以脾經(851)、胃經(679)、肝經(640)、肺經(603)四經為多,腎經(424)和心經(363)次之,再次為膽經(204)、大腸經(165)、膀胱經(101)、小腸經(51),具體情況見圖4。
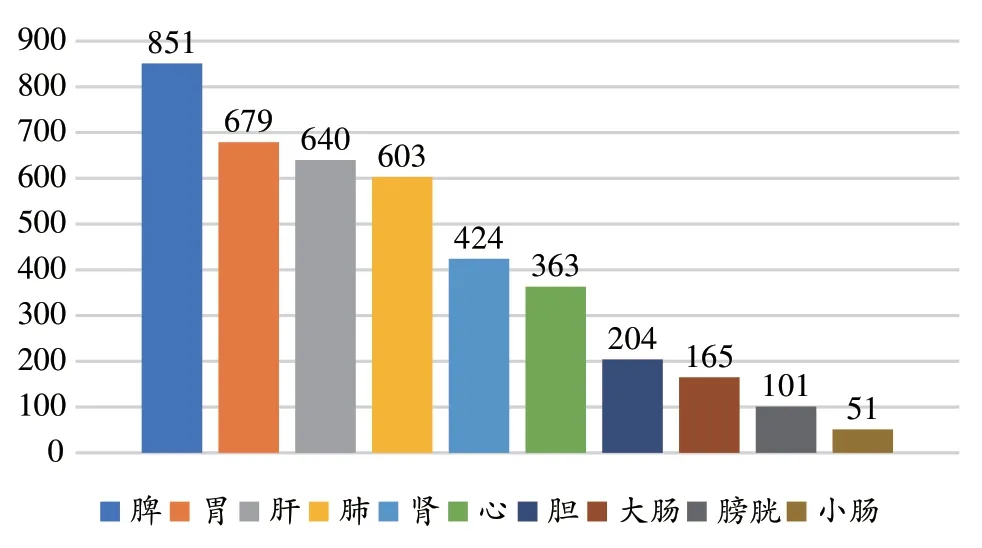
圖4 鄧教授治療脾胃濕病方藥物歸經使用頻次統計
2.6 藥物四氣五味
本組119 個處方所用中藥的“四氣”以溫性藥(614)頻次最高,其次為寒性(502),再次為平性(301),而熱性藥物的使用頻次最低;“五味”則次苦味(821)、辛味(795)和甘味(665),遠高于其他藥味(圖5)。

圖5 鄧教授治療脾胃濕病方中藥物的四氣五味
2.7 基于關聯規則分析的組方規律
應用關聯規則分析方法,使用軟件根據樣本量將支持度設置為32,置信度為0.85,將藥物組合按出現的頻次由高到低進行排序,去除含甘草藥對(甘草和百味,以調和藥性為主要用法,故不納入藥對的分析討論),常用的藥物組合為:陳皮和茯苓(45)、半夏和陳皮(41)、白芍和柴胡(40)、柴胡和厚樸(35)、白芍和厚樸(34)、柴胡和枳殼(34)等。本組119 個處方藥物的組方規律分析見表4。藥物組合關聯規則詳見表5,藥物組合關聯規則網絡見圖6
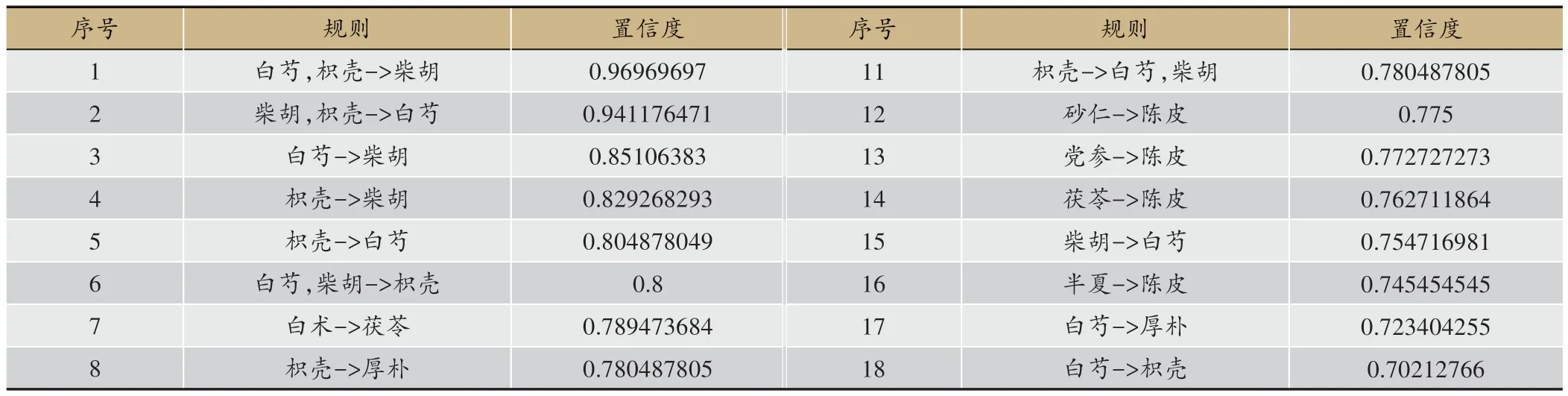
表5 鄧教授治療脾胃濕病方藥物組合關聯規則
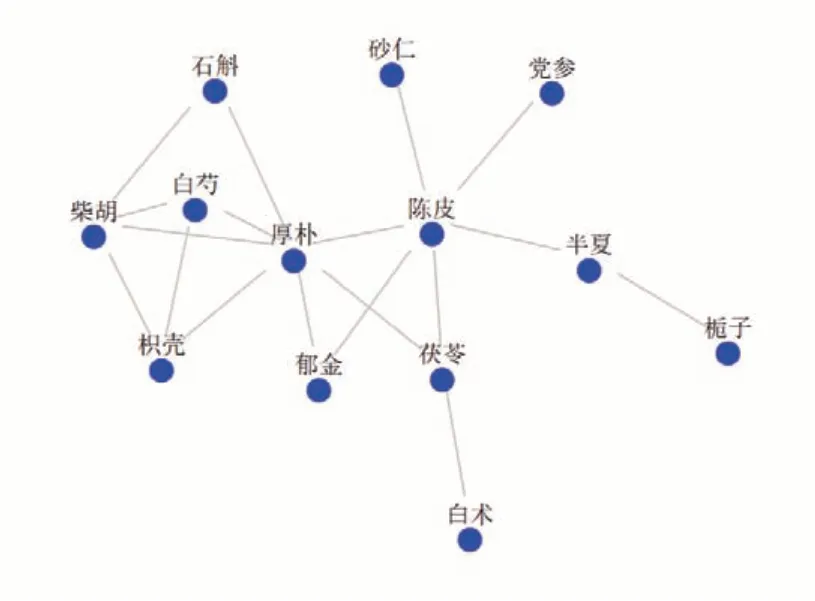
圖6 鄧教授治療脾胃濕病方藥物組合關聯規則網絡圖
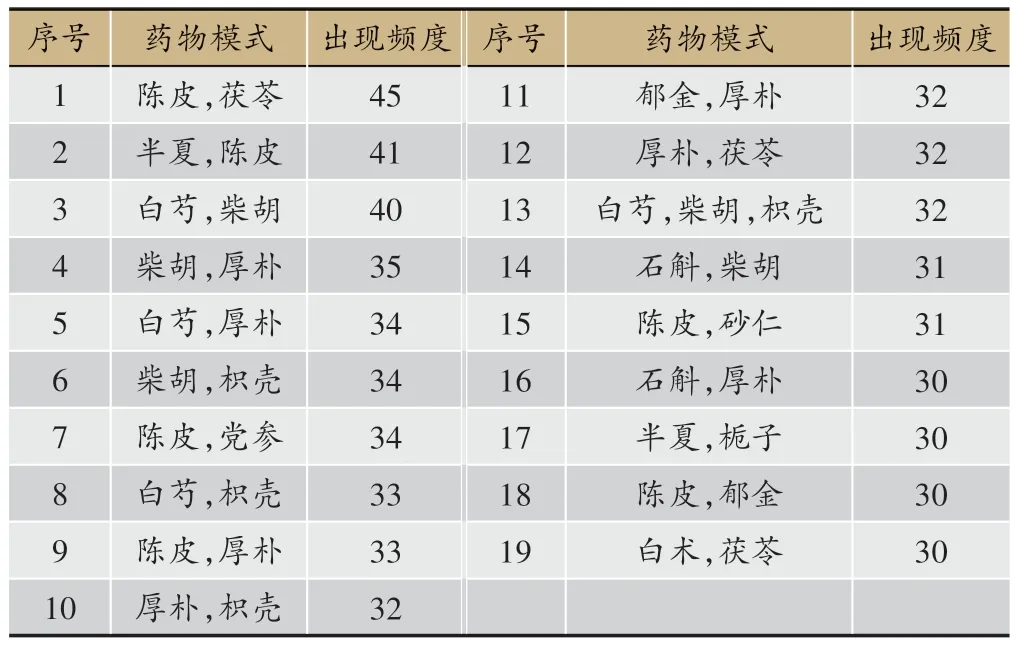
表4 鄧教授治療脾胃濕病方藥物組方規律分析表
2.8 藥物核心組合分析
以改進的互信息法的藥物間關聯度分析結果為基礎,設置相關度為8,懲罰度為2,基于復雜系統熵聚類,演化出3-5 味藥核心組合16 個,如枳殼_柴胡_白術、陳皮_烏藥_半夏、薏苡仁_柴胡_白術_茯苓、吳茱萸_黃連_伸筋草等(表6、圖7)。
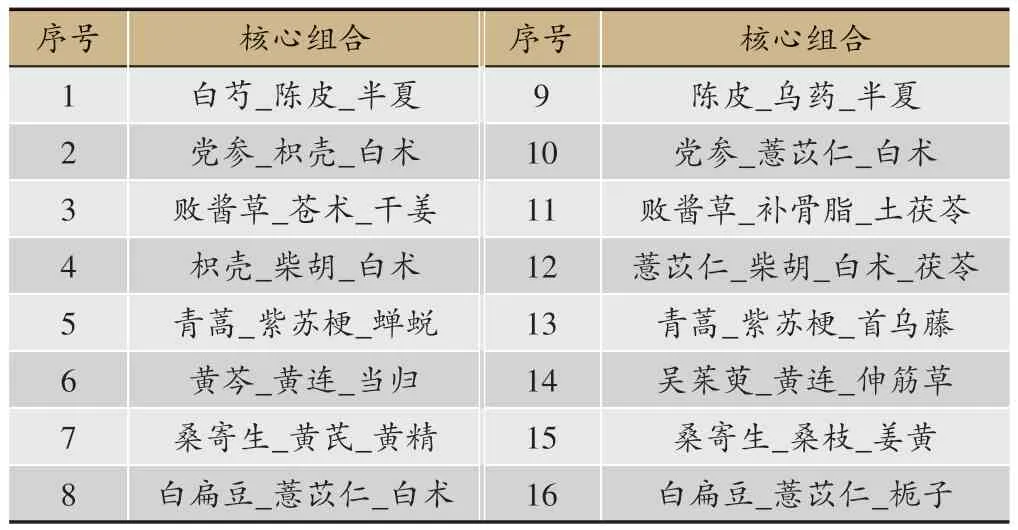
表6 鄧教授治療脾胃濕病方藥物核心組合
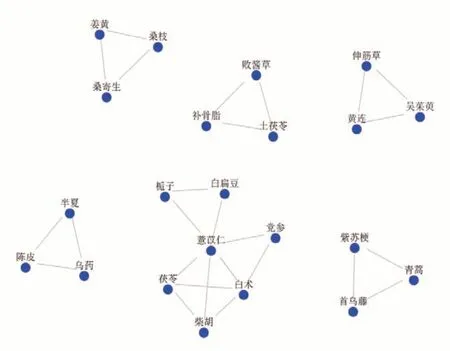
圖7 鄧教授治療脾胃濕病方藥物核心組合
3 討論
3.1 一般資料分析
本組脾胃濕病具有明顯的年齡和性別特點,從患者年齡來看,以中老年患病居多。《素問·經脈別論》[8]:“飲入于胃,游溢精氣,上輸于脾。脾氣散精,上歸于肺,通調水道,下輸膀胱。水精四布,五經并行,合于四時五藏陰陽,揆度以為常也。”中老年人正氣漸衰,氣血不足,臟腑失于濡養而功能減退,故而肺通調水道的作用不能發揮,水道不通,水濕代謝異常,所以容易導致痰飲、浮腫等病癥;脾氣衰弱,運化水谷功能衰退,故而無法消化水谷,易致飧瀉;同時腎臟陽氣虧虛,水液失于溫煦和氣化,則致水腫、五更瀉等。此外,脾胃濕病具有男性患病率比女性高的特點。原因在于,男性多從事勞動強度較大的工作,多汗濕衣,或水中作業,復感濕邪,侵襲經脈,氣血運行不暢而發腹痛,或客于脾胃,發為嘔吐、泄瀉等;暴飲暴食,嗜好濃茶煙酒,肥甘厚膩,損傷脾氣,從而導致胃脘疼痛,痞滿納差,或嘔吐泛酸,泄瀉。
3.2 病證分析
本組脾胃濕病以胃脘痛病(55例)、濕阻病(21例)和胃痞病(16 例)居多,病機上大抵可概括為外邪、積滯、痰濕、氣滯、體虛。在證候上則主要以肝胃不和證(45 例,37.81%)、脾虛濕困證(18 例,15.13%)和脾虛氣滯證(14例,11.76%)三種病證為主。脾胃濕病發病初期多為實證,多由外感濕邪、飲食失度、情志過極所引發,而脾胃濕病后期則久病體虛,脾胃虛弱,由實證轉為虛證。脾虛則氣機升降無力、水液輸布異常,痰濕瘀血等實性病理產物隨之產生,臨床可見虛實夾雜的病理征象,故在用藥上須標本兼顧,治標則疏肝理氣,燥濕利水;固本則補中益氣,健脾和胃。
3.3 鄧教授治療脾胃濕病用藥規律分析(表8)

表8 鄧教授治療脾胃濕病的治則治法
3.3.1 五臟生濕,脾胃為主
鄧教授認為,五臟皆能生濕,尤以脾胃為關鍵。肺、脾、腎、三焦、膀胱之氣化共同完成正常水液的代謝平衡,其中脾是水之堤防[9]。清·石壽棠《醫原·百病提綱論》[10]曰“:內濕起于肺、脾、腎,脾為重,腎為尤重;蓋肺為通調水津之源,脾為散輸水津之本,腎又為通調散輸之樞紐。”《溫病條辨》[11]曰:“脾主濕土之質,為受濕之區,故中焦濕證最多。”脾失健運,脾不散精,聚而成濕;肺失宣肅,水精不布,停而生濕;腎失氣化,水無所主,水濕自生;心失溫煦,血脈不利,瘀而生濕;肝失條達,樞機不暢,氣滯濕阻[12],可見,五臟失司則濕從內生,五臟和合則濕邪得化。但因脾胃在濕的生成及演變轉歸中處于核心在位,無論是內外之濕,均可傷及脾胃,脾胃濕病在濕病當中占有重要的地位[13]。本組脾胃濕病的所用藥物歸經,居前五位的是脾經(999)、胃經(823)、肺經(731)、肝經(719)和腎經(479),從而提示,在治療脾胃濕病時既要以脾胃為中心,又要辨證論治, 分清主次,適當顧及其他臟腑,才能使五臟協調,濕邪得化。
3.3.2 苦燥甘潤,標本兼顧
鄧教授治療脾胃濕病,多以苦溫燥濕,健中助運之法,以達標本兼治之功,所用藥物多苦味(902)、辛味(870)、甘味(802);四氣則以溫(665)最多,其次為寒(560),再次為平(402)。“濕為陰邪,非溫不化”,故治濕多用溫藥;而溫熱燥烈之藥多耗氣傷陰,又當投甘寒之品以制溫熱藥過偏之性。再者,濕有寒濕,有濕熱,濕熱之證當以苦寒之品,寒以清熱,苦以燥濕,故寒涼之藥亦為多用。鄧教授認為,中藥之平性藥性,是中藥藥性的一種特殊類型,具有“體平用偏、雙向適用、條件顯性”之特性[14],故喜用平性之品,俾其隨證配伍,遇寒則寒,遇熱則熱,既可防溫熱以傷津,又可止寒涼以伐胃。就藥味而言,多用苦、辛之品,如厚樸、陳皮、蒼術、枳殼、郁金、烏藥之類,苦能堅陰燥濕,辛能行滯散邪,《金匱》有言:“血不利則為水”,濕阻氣滯,瘀滯成濕,互為因果,故治濕用苦辛之品,也為時常之法;脾喜甘,脾弱失運,施以白術、黨參、白扁豆等甘溫之品,補氣健脾,俟脾氣健旺,運化復常,則水濕自去。
3.3.3 疏肝理脾,水濕自去
鄧教授認為,肝主疏泄,脾主運化,肝失條達,木郁土壅,脾運化失司,水濕內生[15],故肝失疏泄與脾臟生濕密切相關,治療脾胃濕病,不僅著眼于健脾,而且要特別重視疏肝。從本組119 個處方中,所用高頻藥物如陳皮(67)、厚樸(64)、茯苓(59)、半夏(55)、郁金(53)、柴胡(53)、白芍(47)等多有疏肝理脾之效。陳皮具有理氣健脾,燥濕化痰的功效,可治脾胃氣滯證和痰濕壅滯證。《本草備要》[16]中載:“(陳皮)為脾、肺氣分之藥。脾為氣母,肺為氣龠。凡補藥澀藥,必佐陳皮以利氣。調中快膈,導滯消痰,大法治痰,以健脾順氣為主。”厚樸芳香化濕,為消除脹滿之要藥,既可燥濕消痰而治痰飲咳喘,又可理氣除滿而治濕阻氣滯、脘腹脹滿。郁金,活血止痛、行氣解郁、清心涼血、利膽退黃,《本草匯言》[17]曰:“郁金清氣化痰散瘀血之藥也,其性輕揚,能散郁滯,順逆氣,上達高巔,善行下焦,為心肺肝胃,氣血火痰郁遏不行者最驗。”柴胡善于疏泄肝氣而解郁結,濕病證治中,以“和”法從肝論治脾胃濕病[18-19],作為疏肝解郁之要藥柴胡最為多用。
3.3.4 本虛標實,宜通瘀滯
鄧教授認為,脾胃濕病具有本虛標實的病機特點。《內經》云:諸濕腫滿,皆屬于脾。”脾主運化,若先天稟賦不足,素體本虛,加之過勞體倦內傷,或久病耗傷氣血,從而導致脾氣虛衰,運化水谷功能障礙,致使水濕內生,而見正虛(脾虛)邪實(濕勝)之象。所以脾胃濕病,其雖有實證之標,然其病之本在脾胃虛弱。因此,治療脾胃濕病,多用健脾益氣之補虛藥(22.21%),如甘草、白術、茯苓等,以扶正固本,其助脾臟運化水濕。此外,濕為陰邪,其性重著黏滯,易使氣機阻滯,氣機不暢則水濕不得運行布化,從而使得水濕內停加重。正如張景岳云:“凡治腫者,必先治水,治水者必先治氣,若氣不能化,則水必不化。”[20]故治水濕為患,常用理氣藥舒暢氣機兼以苦溫化濕,如陳皮、厚樸、枳實等。“脾喜燥而惡濕,土愛暖而喜芳香”,化濕藥性味辛香溫燥,善于燥化濕邪、醒脾和胃、調暢氣機而使脾胃功能得以正常發揮,治療脾胃濕病當其所用,如廣藿香、厚樸、蒼術、砂仁等。“理濕勿忘通瘀滯”,這是鄧教授理濕學術思想的重要觀點。鄧教授認為濕邪黏滯重濁,易致血行不暢,或濕邪阻絡,經脈不利,從而形成血瘀,導致一系列因濕致瘀的病理變化;同時,瘀血致病,氣機阻滯,氣化失司,水液代謝異常,亦可因瘀致濕。臨床上,濕阻與血瘀并存是濕病的一大特點[21],因濕致瘀,因瘀致濕,數見不鮮,形成惡性循環而使濕病膠著難解。因此,治療脾胃濕病應在理濕的同時,多伍用郁金、牡丹皮、赤芍、三七、丹參等活血化瘀藥,目的在于通瘀滯而助除濕。
3.3.5 反性配伍,中正求平
中醫認為,疾病的發生是人體陰陽失調的結果,因此,治療疾病,務必“謹察陰陽所在而調之,以平為期”(《素問·至真要大論》)。鄧教授認為,疾病是一個復雜的病變過程,在一個疾病周期中,總是平衡與失衡相互交替的,不論是外感還是內傷疾病,絕對的寒證或絕對的熱證,絕對的實證或絕對的虛證,是極為少見的,尤其是慢性病癥,更是寒熱虛實兼見,如脾胃濕病之脾虛濕熱證,則是典型的本虛標實的例證,故臨床施治時,當以相反相成之思路遣藥處方,方為得法。為此,鄧教授系統分析了歷代醫家治療復雜病證的經典方藥,總結出寒溫和合,反性配伍的配伍規律和組方方法,在治療脾胃濕病時,常施以寒熱配伍,如敗醬草配伍蒼術、干姜以治大腸濕熱之腹痛;潤燥配伍,如白芍配伍陳皮、半夏以治濕阻氣滯之胃脘脹痛;補瀉配伍,如黨參、白術配伍土茯苓、萆薢以治脾虛濕阻之泄瀉等。
3.3.6 洞察七情,喜用藥對。
鄧教授認為,遵《神農本草經》提出的藥之七情和合,為醫者當熟知藥性,在臨床用藥時,方能靈活配伍,創新藥對。經運用關聯規則分析本組119 個處方用藥,得出陳皮和茯苓(45)、白芍和柴胡(40)、半夏和陳皮(41)等19 個常用藥對。參考《中國藥對大全》[22]、《經方藥對》[23]、《常用中藥配對與禁忌》[24]、《藥對論》[25]等書籍,并查閱藥智網中藥方劑數據庫知,陳皮和砂仁、半夏和陳皮、白術和茯苓、柴胡和厚樸、柴胡和白芍、枳殼和厚樸等為經典藥對,而陳皮和黨參、白芍和厚樸、郁金和厚樸、石斛和柴胡、半夏和梔子等為新藥對。黨參性味甘平,長于補脾益肺,并有養血生津的功效;陳皮辛能發散,苦可降泄,長于行脾胃之氣,又有健脾燥濕之效,二者相伍,可使補脾益氣而無瘀滯之虞。白芍和厚樸:白芍酸能斂陰,又歸肝脾,故能斂陰和營,柔肝止痛,調經養血;而厚樸苦能燥濕以除痰,辛可行氣而消脹,與白芍配伍,收中有散,可增白芍疏肝理脾之功,而白芍微寒斂陰亦可防厚樸溫燥傷陰之弊。郁金和厚樸:郁金為活血化瘀藥,其行散降泄,入血分行血涼血,入氣分行氣解郁;厚樸為化濕藥,既具燥濕消痰之效,又有理氣降逆之功。“氣行則血行,氣滯則血瘀”,故而厚樸與郁金同用,可增郁金活血化瘀之功;而濕阻與血瘀常并存,因而郁金活血行氣亦可助厚樸化濕消痰。石斛和柴胡:柴胡藥性升散,易劫肝陰;而石斛養陰生津,可補柴胡傷陰之弊,使之獨留疏肝之用。半夏和梔子:梔子性味苦寒清降,能清三焦火邪熱毒,導三焦濕熱從小便而去;半夏辛溫而燥,長于燥脾濕而化痰濁,溫臟腑而化寒痰,降胃氣而止吐嘔。二藥藥性寒溫互補,藥味辛苦相宜,內燥外導,除濕化痰之力愈彰。
4 結論
鄧教授認為:五臟皆能生濕,以肺脾腎三臟為主,尤以脾為根本;脾胃為氣機升降之樞紐,濕邪內襲,易犯脾胃,脾失健運,濕從內生再困脾胃,循環往復;提倡從肝脾論治,常用疏肝降逆、疏肝扶脾、疏肝和胃之法;用藥提倡反性配伍,其調治脾胃濕病,擅于運用理氣化濕、疏肝健脾、兼以養陰行滯的方藥,尤其注重其所倡導的反性配伍用藥法度的應用,提倡反性配伍和“理濕勿忘通瘀滯”的思想。

