一次性肛周膿腫根治術治療肛周膿腫的效果及對肛門功能、創口愈合的影響
張梅
肛周膿腫是一種臨床發病率較高的肛腸疾病,患者直腸肛管組織或周圍間隙、肛周皮膚出現感染,膿液和壞死組織積聚,繼而引發肛周膿腫[1]。該病臨床表現出肛周皮膚紅腫破損、肛周瘙癢、直腸出血、肛門或直腸疼痛等癥狀,嚴重時可累及鄰近間隙,最終進展為全身感染,對患者日常生活影響較大[2]。臨床上多采用分期手術治療肛周感染,但該種手術方式創傷較大,患者術后恢復慢、疼痛感強烈,還存在一定的疾病復發可能[3]。一次性肛周膿腫根治術能夠在引流的同時切除膿腫腔內壞死組織,并對內口進行正確處理,以此切斷病源,避免肛瘺形成[4]。本研究通過對92例肛周膿腫患者進行分析,旨在探討一次性肛周膿腫根治術對肛門功能、術后疼痛程度、創口愈合情況、生活質量的影響,詳情如下。
1 資料與方法
1.1 一般資料
選取綿陽市中心醫院收治的共計92例肛周膿腫患者作為研究對象,選取時間為2020年5月-2021年6月,納入標準:(1)均符合文獻[5]《外科學》中的相關診斷標準;(2)意識清晰、依從性良好;(3)臨床資料完整無缺失。排除標準:(1)發病前即存在肛門功能或形態異常;(2)合并惡性腫瘤;(3)合并內分泌系統疾病、消化系統疾病、精神疾病;(4)合并重要臟器功能不全;(5)合并其他肛腸疾病;(6)存在麻醉或手術禁忌證。按照隨機摸球法將患者分成觀察組(n=46)與對照組(n=46),觀察組男27例,女19例;年齡24~65歲,平均(39.12±3.65)歲;病程 5~23 d,平均(15.93±2.45)d;膿腫位置:肛門皮下28例,骨盆直腸5例,坐骨直腸間隙9例,高位肌間4例。對照組男28例,女18例;年齡22~67歲,平均(39.23±3.57)歲;病程 7~24 d,平均(15.96±2.33)d;膿腫位置:肛門皮下27例,骨盆直腸4例,坐骨直腸間隙11例,高位肌間4例。兩組上述基線資料比較,差異無統計學意義(P>0.05)。患者同意本研究。本研究經過醫院醫學倫理委員會審核批準。
1.2 方法
對照組實施傳統分期手術,行常規腸道準備和局部麻醉,使患者取截石位,作放射性切口切開膿腫腔,利用止血鉗分離膿腫腔間隙,促使膿液排出,再將膿腫腔內壞死組織刮除,反復沖洗創面,填塞凡士林油紗條,引流,待患者肛瘺形成后實施二期肛瘺手術。
觀察組實施一次性肛周膿腫根治術,行常規腰麻、消毒鋪巾,通過肛門指診檢測患者括約肌松緊度,探查內口位置、膿腫走向,在膿腫波動最明顯的部位作切口,分離膿腫間隔,經切口插入探針,再沿探針切開內口、膿腫腔表面覆蓋物,對于肛門皮下膿腫、坐骨直腸間隙膿腫患者,使用7號絲線結扎內口側黏膜,進行引流處理;對于骨盆直腸間隙膿腫患者,在切口與內口間引入橡皮筋并進行掛線處理,使用生理鹽水反復沖洗創面,再用碘仿紗布填塞創口,包扎。
1.3 觀察指標及評價標準
(1)肛門功能:術后2個月評價肛門功能,患者大便形態正常、能夠正常排便,判定為功能正常;肛門無法控制稀便,判定為部分失禁;肛門無法控制成形的大便,判定為嚴重失禁。(2)術后疼痛程度:比較兩組術后3 d肛周疼痛程度。無明顯疼痛感,不影響患者睡眠,判定為0級;存在輕微疼痛感,無須藥物止痛,判定為1級;疼痛感明顯,需借助藥物控制,判定為2級;口服藥止痛無效,需借助靜脈點滴止痛,影響患者睡眠,判定為3級。(3)創口愈合情況:比較兩組創口愈合時間、創口腐肉脫落時間,術后1個月統計創口縮小率,創口縮小率=(術前創口面積-術后1個月創口面積)/術前創口面積×100%。(4)生活質量:采用簡明健康調查問卷(SF-36)評估患者術前及術后1個月的生活質量,該量表滿分100分,得分與生活質量呈正比。
1.4 統計學處理
2 結果
2.1 兩組肛門功能比較
與對照組比較,觀察組肛門功能正常患者占比明顯更高(P<0.05),部分失禁、嚴重失禁患者占比明顯更低(P<0.05),見表1。
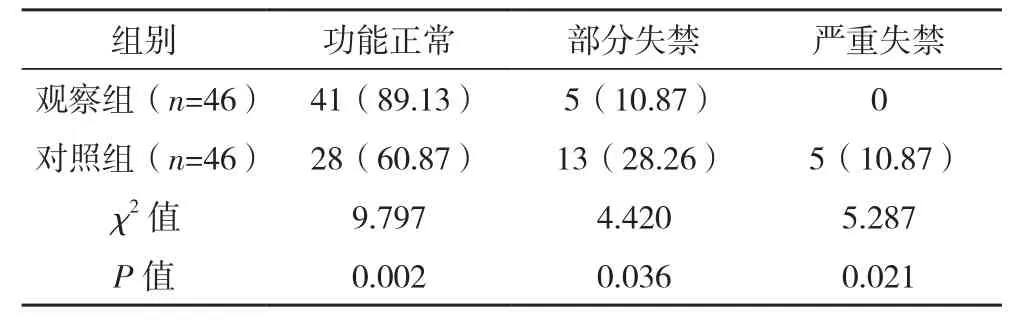
表1 兩組肛門功能比較[例(%)]
2.2 兩組術后3 d疼痛程度比較
與對照組比較,觀察組術后3 d疼痛0級患者占比明顯更高(P<0.05),2級、3級患者占比明顯更低(P<0.05),兩組1級患者占比比較差異無統計學意義(P>0.05),見表2。
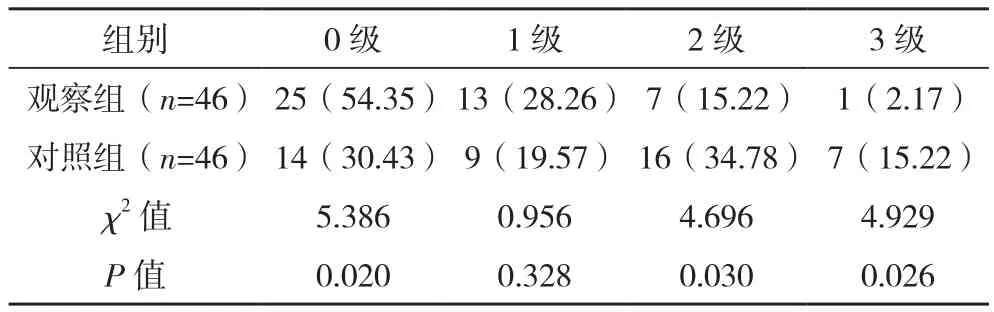
表2 兩組術后3 d疼痛程度比較[例(%)]
2.3 兩組創口愈合情況比較
與對照組比較,觀察組創口愈合時間、創口腐肉脫落時間明顯更早(P<0.05),創口縮小率明顯更高(P<0.05),見表 3。
表3 兩組創口愈合情況比較(±s)
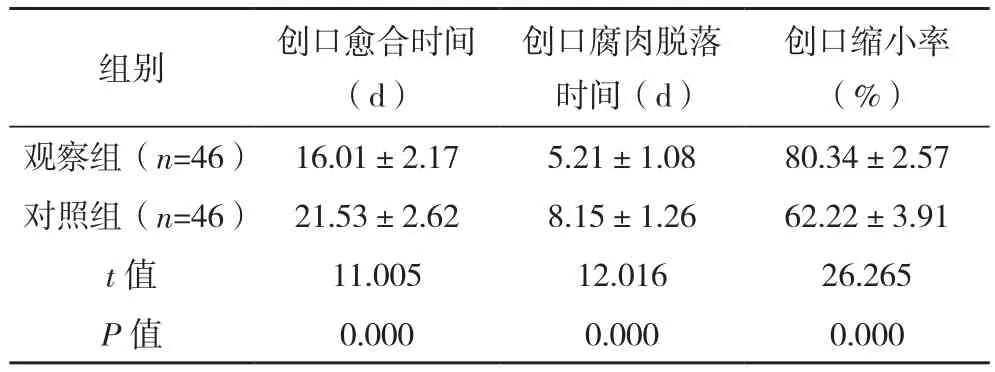
表3 兩組創口愈合情況比較(±s)
創口腐肉脫落時間(d)組別 創口愈合時間(d)創口縮小率(%)觀察組(n=46) 16.01±2.17 5.21±1.08 80.34±2.57對照組(n=46) 21.53±2.62 8.15±1.26 62.22±3.91 t值 11.005 12.016 26.265 P值 0.000 0.000 0.000
2.4 兩組生活質量評分比較
兩組術前SF-36評分比較,差異無統計學意義(P>0.05),術后1個月較術前均有明顯提高(P<0.05),與對照組比較,觀察組評分明顯更高(P<0.05),見表 4。
表4 兩組生活質量評分比較[分,(±s)]
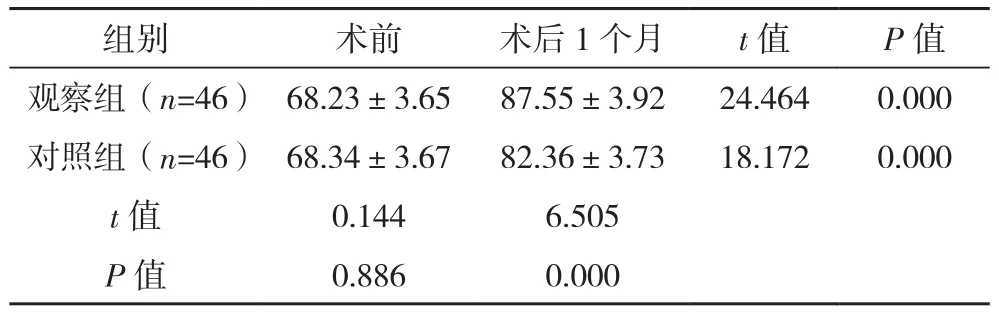
表4 兩組生活質量評分比較[分,(±s)]
組別 術前 術后1個月 t值 P值觀察組(n=46) 68.23±3.65 87.55±3.92 24.464 0.000對照組(n=46) 68.34±3.67 82.36±3.73 18.172 0.000 t值 0.144 6.505 P值 0.886 0.000
3 討論
肛周膿腫在臨床上較為常見,該病多發于男性群體,主要由肛腺感染、肛裂、內痔等因素導致,若不及時采取治療措施,易引起膿毒血癥休克、肛門直腸瘺、肛門陰道瘺等并發癥,對患者正常生活造成不利影響[6-7]。因此,選擇合理有效的治療方式至關重要。
手術是肛周膿腫常用的治療方式,傳統分期手術先對患者膿腫腔分泌物進行引流,再進行二期肛瘺手術,雖能夠控制膿腫擴散情況,但治療周期長,對患者身體造成的創傷較大,且易復發,效果不理想[8]。一次性肛周膿腫根治術能夠引流膿液、去除壞死組織,以此避免膿腫擴大,該種手術方式無須分期進行,可顯著縮短治療時間,減輕患者身心壓力和經濟負擔[9]。一次性肛周膿腫根治術對患者機體所造成的切口相對較小,能夠減輕患者術后疼痛、保護括約肌功能,促使患者更快恢復,還可降低創面清潔和護理難度,有效規避切口感染風險,進一步改善預后情況[10]。此外,該種手術方式對膿液和壞死組織清理得較為徹底,可一次性清除病灶,在避免二次手術創傷的同時降低復發率[11]。
從本研究結果可知,觀察組肛門功能正常患者占比明顯高于對照組,部分失禁、嚴重失禁患者占比明顯低于對照組,究其原因是由于一次性肛周膿腫根治術能夠更為精準地處理膿腫腔內口,徹底清除病灶,減少對患者括約肌的損傷,保護括約肌功能完整性,以此促進肛門功能恢復。張義等[12]研究發現實施一次性肛周膿腫根治術治療的患者無痛、重度疼痛占比分別為59.6%、1.9%,而傳統分期治療患者為34.6%、15.4%,提示一次性肛周膿腫根治術能夠改善患者術后疼痛情況,促使其良好預后。本研究中,兩組術后疼痛1級患者占比比較差異無統計學意義(P>0.05),觀察組0級患者占比明顯高于對照組,2級、3級患者占比明顯低于對照組,究其原因是由于一次性肛周膿腫根治術采用切開掛線的方式對患者進行治療,能夠縮短切口長度,減小手術創傷,以此減輕患者術后疼痛感受。
從本研究結果可知,于對照組相比,觀察組創口愈合時間、創口腐肉脫落時間明顯更早,創口縮小率明顯更高,究其原因是由于一次性肛周膿腫根治術引流徹底,能夠較好地清潔創面,避免肛周膿腫擴散,可為創面愈合提供良好環境,改善愈合情況。此外,兩組術后生活質量明顯提高,與對照組相比,觀察組SF-36評分明顯更高,究其原因是由于一次性肛周膿腫根治術能夠促使患者的肛門功能更快恢復,提高治療效果,且該種手術方式用時短、疼痛輕,可極大減輕患者身心負擔,最終改善其生活質量。
綜上所述,一次性肛周膿腫根治術治療肛周膿腫患者效果較好,對肛門功能有明顯改善作用,能夠減輕術后疼痛,促使創口良好愈合,對患者生活質量具有重要作用,值得推廣。

