基于分級診療體系的基層醫院胃癌診治微創化之路
王強,周喜洋,魯超,周育成,徐曉武,王天宇,王子健,蔣啟濤,牟一平
(1.浙江省天臺縣人民醫院 普外科,浙江 臺州 317200;2.浙江省人民醫院 普外科(胃腸胰外科)/浙江省胃腸病學重點實驗室,浙江 杭州 310014;3.復旦大學附屬腫瘤醫院 胰腺外科,上海 200032;4.杭州醫學院 臨床醫學院,浙江 杭州 310059)
胃癌是我國的常見病、多發病。根據2016年公布的中國癌癥數據,胃癌發病率和病死率均高居第三位[1]。手術切除是胃癌最主要的治療手段。腹腔鏡手術具有切口小、視野清、出血少、恢復快等微創優勢,成為二十一世紀外科學發展的主旋律[2]。但基層醫院,特別是山區和海島等經濟相對欠發達地區,微創外科發展滯后,許多患者不得不到省級醫院治療[3-4]。浙江省人民醫院于2015年全面托管天臺縣人民醫院,進行技術幫扶和分級診療,保證同質服務。如何切實提高基層醫院的胃癌微創診治水平,成為其中的一個重要任務。本文總結基層醫院胃癌診治微創化的經驗,現報道如下。
1 資料和方法
1.1 一般資料
回顧性分析2015年1月至2018年12月間天臺縣人民醫院胃腸外科診斷為胃癌行手術根治的患者臨床資料。納入標準:(1)診斷胃腺癌并接受手術治療,T分期T1~T4a;(2)ASA分級Ⅲ級及以下,能耐受開腹或腹腔鏡手術;(3)無遠處轉移;(4)患者本人及家屬知情同意;(5)患者臨床資料完整無缺失。排除標準:(1)病理診斷非胃腺癌;(2)病理診斷胃腺癌,T分期T4b,或存在遠處轉移;(3)胃癌手術聯合其他臟器切除;(4)因腫瘤引起出血而急診手術者。逐年分析分級診療幫扶后的效果,重點關注微創化指標,包括微創治療例數、微創治療比例、自主開展腹腔鏡手術例數、微創術后并發癥等,探討基層醫院胃癌微創化診治發展趨勢。
1.2 分級診療幫扶模式
天臺縣人民醫院派遣科主任及科內骨干至浙江省人民醫院進修學習6~12 個月;后者醫院派遣骨干醫師常駐前者醫院,協助開展腹腔鏡胃癌手術。具體內容包括:系統講授胃癌患者的規范化術前評估和準備流程,建立以微創為核心的多學科診療(MDT)制度;所有病例術前資料經MDT精準評估,確定手術指征及手術方式;術中指導腹腔鏡胃癌手術方式方法,“手把手帶教”操作實踐,從穿刺孔布局、手術器械的選擇到術中操作的細節,分享規范化的手術流程和手術技巧;術后回顧學習腹腔鏡手術視頻,分析并探討術中操作不足之處;全程參與胃癌術后的管理。
1.3 手術并發癥及相關概念定義
胃癌術后出血、十二指腸殘端瘺、吻合口漏、胃排空延遲等并發癥定義參照2018 年國際胃癌協會發布的國際共識[5]。全腹腔鏡胃癌根治術定義為胃癌根治性切除與消化道重建步驟均在腹腔鏡下完成;腹腔鏡輔助胃癌根治術定義為根治性切除步驟在腹腔鏡下完成,消化道重建取開腹小切口完成。基層醫院自主開展腹腔鏡胃癌根治術定義為主刀及助手均為天臺縣人民醫院科室成員,沒有外院醫師參與。
1.4 統計學分析
采用R3.5.3軟件完成統計分析。計量資料進行正態性檢驗,符合正態分布者以()表示,偏態分布者用中位數(范圍)表示;計數資料以頻數和率表示。計量資料屬正態分布且方差齊的,組間比較采用方差分析(ANOVA);屬正態分布但方差不齊或偏態分布,組間比較采用Krusal-Wallis檢驗。計數資料組間多重比較采用R×C列聯表χ2檢驗或Fisher確切概率法檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 基線資料及分級診療幫扶后天臺縣人民醫院微創手術情況
2015年1月至2018年12月間共有175例患者入組并在天臺縣人民醫院行胃癌根治術,其中T3~T4a患者106例(60.6%)。行腹腔鏡胃癌根治術74例,其中T3~T4a患者30 例(40.5%)。根據年度劃分,2015至2018年分別開展胃癌手術41例、55例、41例、38例。
不同年份間患者的性別、年齡分布均無統計學差異,患者病理分期T分期及N分期無統計學差異。從術前合并癥情況分析,既往合并心肺疾病史、合并腹部手術史的患者差異無統計學意義(P=0.56,P=0.52)。超過80歲的高齡患者也有上升趨勢,但差異無統計學意義(P=0.36)。見表1。
幫扶前天臺縣人民醫院從未開展腹腔鏡胃癌根治術,幫扶后腹腔鏡胃癌手術穩步增長,與2015年11例(26.8%)相比,2016年29例(52.7%)、2017年14 例(34.1%)、2018 年20 例(52.6%),手術率均明顯增加。另外,天臺縣人民醫院自主開展腹腔鏡胃癌手術量逐年增加,2015年1例(2.4%),2016年4例(7.2%),2017年3例(7.3%),2018年8例(21%),手術率明顯增加(P=0.026),詳見表1。2015至2016年,天臺縣人民醫院開展的5例腹腔鏡胃癌根治術中,3例為腹腔鏡輔助手術,2例為全腹腔鏡手術;2017至2018年開展的11例腹腔鏡胃癌根治術中,10例為全腹腔鏡手術,1例腹腔鏡輔助手術。
2.2 腹腔鏡胃癌手術相關的指標變化趨勢
分析顯示,腹腔鏡胃癌手術的時間2015至2018年逐年縮短,差異有統計學意義(P=0.03)。相應地,腹腔鏡手術并發癥有下降趨勢,但差異無統計學意義(P=0.98)。根據Clavien-Dindo分級,各年度各分級并發癥無統計學差異(P=0.99)。值得注意的是,2016至2018年,無圍手術期死亡發生。術后中位住院時間有下降趨勢,差異無統計學意義(P=0.23)。見表1。
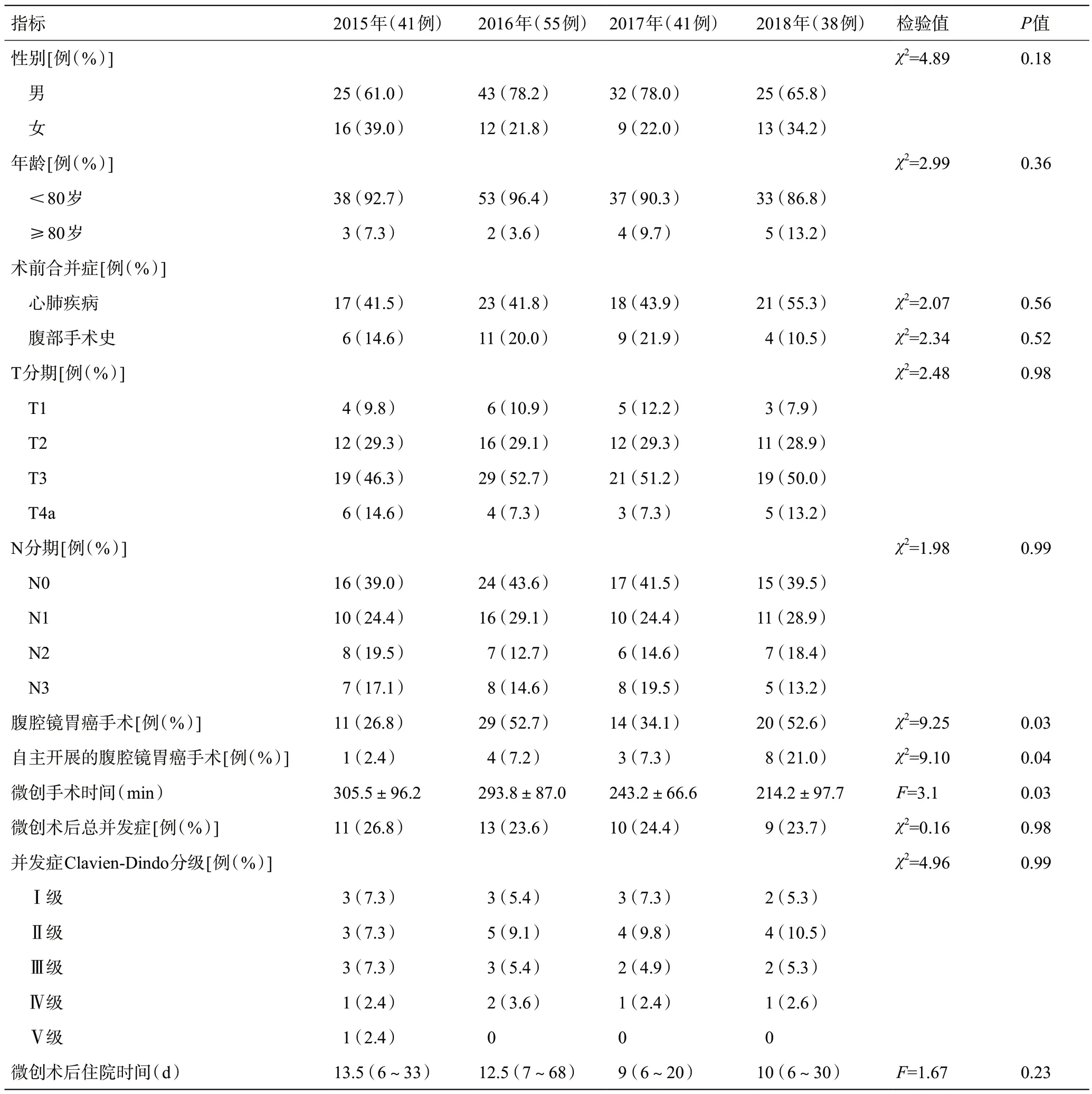
表1 2015—2018年天臺縣人民醫院各年度胃癌手術臨床資料表
3 討論
浙江省人民醫院牟一平教授團隊在2004年即開展腹腔鏡胃癌手術和胰腺手術,創建的“微創胰胃外科學”于2011 年成為浙江省首批創新學科[6]。胃癌微創診治因此成為重要的針對基層醫院的合作幫扶項目之一。經過4年的合作幫扶,天臺縣人民醫院微創胃癌手術量穩步增長,腹腔鏡胃癌手術占比不斷提升,得到患者的廣泛認可。腹腔鏡胃癌手術的手術時間以及術后的住院時間逐年縮短,為患者帶來了微創技術進步的益處。
天臺縣人民醫院從2015年開始自主開展的腹腔鏡胃癌手術量逐年提高,手術過程逐步由腹腔鏡輔助手術過渡到全腹腔鏡手術,手術醫師逐步掌握了腹腔鏡下消化道重建的手術技巧和微創高階縫合技能,“造血”成功。在合作幫扶方面,我們不僅僅注重腹腔鏡手術帶教給基層醫院“輸血”,更著重于“造血”,打造適合基層醫院微創手術治療之路。這有別于一些不定期的臨時性專家會診手術,充分體現分級診療制度對于醫療同質服務的保證,實現共同富裕的醫療價值。
值得強調的是,微創外科技術是一把“雙刃劍”。對于已經熟練掌握該技術的手術醫師,可為患者帶來微創獲益。但與傳統開腹手術相比,腹腔鏡手術在感知上由原先三維的操作視野變為二維的平面視野,立體解剖位置深淺的感知難度加大;此外,腔鏡器械的杠桿操作與傳統的手術操作不同,術者操作手移動方向與器械前端移動方向正好相反,且腔鏡操作減弱了與組織直接觸覺的感知反饋,腹腔鏡下的切割、分離、止血、縫合等操作難度明顯增加。因而,我們在幫扶過程中,在胃癌手術中“手把手帶教”操作,從穿刺孔布局、手術器械選擇到術中操作細節,分享規范化的手術流程和手術技巧;術后回顧學習腹腔鏡手術視頻進行二次培訓,分析并探討術中操作不足之處,改良操作與配合,溝通與磨合主刀、助手、扶鏡手、洗手護士臺上配合流程,從而打造出適合基層醫院的微創胃癌手術治療團隊。
除了幫扶基層醫院打造微創手術團隊配合及手術能力,我們也積極培訓醫師對于胃癌的評估診治決策能力。一方面天臺縣人民醫院派遣科主任及科內骨干醫師至浙江省人民醫院進修學習6~12個月,另一方面后者醫院派遣骨干醫師常駐前者醫院,協助科室腹腔鏡胃癌手術的術前評估并把關術后管理,內容包括:系統理論授課,普及以微創為核心的胃癌患者規范化術前評估流程及MDT模式,術前常規總結整理患者手術相關資料,MDT精準評估手術指征、手術禁忌、手術時機,全程參與胃癌術后的管理,真正做到“嚴于術前,精于術中,善于術后”。在規范管理幫扶下,天臺縣人民醫院腹腔鏡胃癌手術并發癥逐年降低,同時術后住院時間逐年下降,成效明顯,使基層患者真正享受到胃癌微創治療的優勢,降低病死率,提高無瘤生存率[7-8],為共同富裕的中醫療同質化邁出堅實步伐。
需要指出的是,國內胃癌診療規范僅推薦浸潤深度在T1N0-1胃癌患者進行腹腔鏡手術治療[9],日本胃癌治療指南對腹腔鏡手術適應證推薦仍較為謹慎,僅推薦臨床I期患者[10],進展期胃癌的腹腔鏡手術僅建議在技術水平成熟的醫院開展。天臺縣人民醫院行腹腔鏡胃癌根治術74例,其中T3~T4a患者占40.5%(30/74),遠低于同期行開腹胃癌手術的患者比例75.2%(76/101),這說明在進展期胃癌的手術選擇上,我們行腹腔鏡手術較為謹慎。另外,各基層醫院基礎與條件設備差異大,單個幫扶中心數據會限制其結論的應用與推廣,有待多中心研究進一步探討。