參芪消結湯聯合認知行為干預對乳腺癌改良根治術后患者的影響
徐 輝
乳腺癌是在多種致癌因子的作用下乳腺上皮細胞發生增殖失控的現象,晚期會出現惡病質的表現,嚴重影響患者的生命安全。乳腺癌改良根治術是臨床外科治療乳腺癌的首選方法,但手術創傷對組織損傷程度較大,產生的疼痛及炎癥反應易使機體免疫功能受損,同時術后形體改變等給患者帶來強烈的心理刺激,影響預后。臨床術后常規治療方案以抗炎、止痛等緩解癥狀為主,但長期使用抗生素等藥物可誘導機體產生耐藥性。認知行為干預是一種以患者認知水平為依據,給予患者對應的干預措施,提高治療依從性的方法。中醫認為,乳腺癌屬于“乳巖”“乳石癰”范疇,惡性腫瘤患者術后正氣虛弱,陰陽失調,臨床上采用益氣養陰中藥輔助為治療方案,可改善其手術創傷引起的臟腑功能失調[1]。黃芪消結湯中含有黃芪、黨參等中藥成分,具有補氣固表、滋陰補血、健脾補腎之功效。本研究旨在探討參芪消結湯聯合認知行為干預對乳腺癌改良根治術患者免疫功能的影響,現將此次研究所得報道如下。
1 資料與方法
1.1 一般資料本次研究對象均選取河南省信陽市人民醫院2019年3月—2021年3月收治的80例擇期實施乳腺癌改良根治術的患者,分為對照組(40例)、觀察組(40例),分組方法為按照隨機數字表法。其中對照組患者年齡為30~67歲,平均(41.28±5.36)歲;病理類型:浸潤性小葉癌12例,浸潤性導管癌22例,其他6例。觀察組患者年齡為31~66歲,平均(42.65±3.26)歲;病理類型:浸潤性小葉癌13例,浸潤性導管癌23例,其他4例。對2組以上所描述的基線資料使用統計學軟件進行比較后可發現,P>0.05,提示其數據差異無統計學意義,故2組可進行后續比較。
1.2 病例選擇標準西醫診斷標準:參照《中國抗癌協會乳腺癌診治指南與規范(2017年版)》[2]中相關乳腺癌的標準;患者均有乳腺腫塊、乳頭溢液、乳頭乳暈異常、腋窩淋巴結腫大等臨床現象;乳腺觸診檢查均可觸到腫塊。中醫診斷標準:參照《淺析中醫中藥治療乳腺癌》[3]中關于“乳巖”證型的診斷標準:早期:乳房內有腫塊,多見于外上方,質地堅硬,表面高低不平,逐漸長大;中期:經年累月,始覺有不同程度的疼痛。腫塊形如堆栗或覆碗,與周圍組織粘連,皮核相親,推之不動,皮膚呈“橘皮樣”改變,乳頭內縮或抬高。若皮色紫褐,上布血絲,即將潰爛;后期:潰后巖腫愈堅,瘡口邊緣不齊。有的中間凹陷很深,形如巖穴,有的高突,狀如翻花,常流臭穢血水。患側上肢腫脹。可在患側腋下、缺盆上下凹處觸到質地堅硬的腫塊,或轉移至內臟或骨骼。可出現發熱,神疲,心煩不寐,形體消瘦等證。納入標準:符合上述中、西醫診斷標準并經免疫組化、病理和臨床檢查確診者;患者及家屬簽署知情同意書;治療、服藥依從性良好者;臨床資料準確完整者等。排除標準:預計生存期≤3個月者;合并有心、肺系統疾病者;肝腎功能異常者;精神、行為障礙者等。此次研究獲得信陽市人民醫院醫學倫理委員會批準并通過。
1.3 方法
1.3.1 治療方法對照組患者在全麻下實施乳腺癌改良根治術,術后常規鎮痛,切口放置引流管,術前30 min及術后給予頭孢呋辛鈉(上海上藥新亞藥業有限公司,國藥準字H20041579,規格3.0 g/支)1.5 g溶入100 ml生理鹽水中靜脈滴注,2次/d。觀察組在對照組基礎上,于術后第2 天給予參芪消結湯輔助治療,組方:黨參、黃芪25 g,白術、當歸、茯苓、熟地黃、牡蠣各15 g,制何首烏15 g,枸杞子15 g,甘草10 g,陳皮 9 g,山楂、雞內金各30 g。加水400 ml煎至200 ml,分早、晚2次口服。2組患者均治療21 d。
1.3.2 干預方法治療期間2組患者均給予認知干預,向患者宣教負面情緒、對疾病錯誤的認知給病情造成的不良影響。指導患者正確面對疾病,幫助患者保持精神及心理放松,鼓勵患者主動進行康復鍛煉。患者術后6 h飲用少量溫開水,術后1~2 d逐漸過度為高蛋白、易消化飲食。術后密切觀察切口敷料滲血情況,引流袋定時擠壓,保持通暢,術后6~7 d引流液減少可酌情拔除引流管。
1.4 觀察指標①采用視覺模擬評分法(VAS)[4]評估治療前、治療3 d、7 d后的疼痛程度,最高分為10分,分數越高代表疼痛程度越重;②2組創面愈合時間、引流管留置時間、術后住院時間比較;③采集2組患者治療前后空腹靜脈血約6 ml,待其自行凝固后,其中3 ml靜脈血以3000 r/min,離心10 min取上血清,采用酶聯免疫檢測法檢測T淋巴細胞:CD3+、CD4+、CD8+水平、計算CD4+/CD8+值;④采集③中靜脈血3 ml,置于預先盛有抗凝劑的采血管中,以3000 r/min離心10 min,分離血漿,檢測活化部分凝血酶時間(APTT)、凝血酶原時間(PT)、凝血酶時間(TT)、纖維蛋白原(FIB)、D-二聚體(D-D)、血小板計數(Plt)水平。

2 結果
2.1 VAS評分2組與治療前比,治療3~7 d后VAS評分均逐漸降低,且觀察組均低于對照組(P<0.05)。見表1。

表1 2組患者不同時間VAS評分比較 (分,
2.2 手術相關指標觀察組手術相關時間指標均短于對照組(P<0.05)。見表2。

表2 2組患者手術相關指標比較
2.3 免疫功能2組與治療前比,治療后血清CD3+、CD4+、CD4+/CD8+水平均升高,且觀察組高于對照組;血清CD8+水平均降低,且觀察組低于對照組(P<0.05)。見表3。

表3 2組患者治療前后免疫功能比較 (例,
2.4 凝血功能與治療前比,治療后,2組血漿APTT、PT、TT均延長,且觀察組長于對照組;血漿Plt、FIB、D-D水平均降低,且觀察組低于對照組(P<0.05)。見表4。
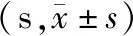
表4 2組患者治療前后凝血功能比較

續表4 2組患者治療前后凝血功能比較 (例,
3 討論
乳腺癌早期癥狀不明顯,常以乳房腫塊、乳房皮膚異常等局部癥狀為主,是女性常見惡性腫瘤之一。乳腺癌改良根治術是臨床上常見的手術類型,但由于其手術創傷影響患者的凝血及免疫功能,術后常規藥物治療雖有一定效果,但其不良反應較多。
乳腺癌是由于外邪入侵導致氣血瘀滯,邪毒蘊結,氣血陰陽失調,機體抗病能力的降低等內環境失調;治療應以益氣補血、養陰生津、調理沖任為主[5]。參芪消結湯中的黨參補中益氣;黃芪補氣固表,提升陽氣;制何首烏、枸杞子、熟地黃滋補肝腎、填精益髓;茯苓、白術健脾益氣,燥濕利水;當歸補血活血、調節免疫;甘草補脾益氣,調和諸藥;雞內金、山楂、陳皮調和開胃、燥濕化痰。全方共奏益氣扶正、健脾補腎、理氣散結之效[6]。認知行為干預可幫助患者敞開心扉,正確面對疾病,減少對疾病的錯誤認知引起的負面影響,輔助提高治療效果[7]。本次研究結果顯示,觀察組術后住院、創面愈合、引流管留置時間均短于對照組;治療后觀察組血漿APTT、PT、TT均長于對照組,Plt、FIB、D-D水平及不同時期VAS評分均低于對照組,提示參芪消結湯聯合認知行為干預可緩解乳腺癌改良根治術患者術后疼痛,改善其凝血功能,與王磊等[8]研究結果相符。現代藥理學研究認為,黃芪含有的黃芪多糖可提高人體白細胞誘生干擾素的功能;黃芪甲苷具有抗疲勞、抗病毒抗菌、抑制腫瘤細胞增殖等多種作用,可激活中性粒細胞及巨噬細胞的活性,增強其吞噬功能和殺菌功能,調節機體免疫功能[9]。本次研究結果顯示,治療后觀察組血清CD4+/CD8+、CD3+、CD4+水平均高于對照組,血清CD8+水平低于對照組,提示參芪消結湯聯合認知行為可改善乳腺癌改良根治術患者免疫功能,與丘平[10]的研究結果相符。
綜上,參芪消結湯聯合認知行為干預可緩解乳腺癌改良根治術患者疼痛,改善凝血功能及免疫功能。另外,其在此病的綜合應用機制值得增加樣本量進行深入研究與探討。

