不寐病證型-證素分布及用藥規律的病例研究
陳奕群,張偉健,莊震坤,羅曉婉,張志玲
(1.廣州中醫藥大學第四臨床醫學院,廣東深圳 518033;2.深圳市中醫院,廣東深圳 518033)
不寐病是以難以入睡、眠淺易醒,甚則整夜不能入睡為主要表現的臨床常見病,始載于《黃帝內經》,相當于現代醫學的睡眠障礙[1]。本病易反復發作,其起病時作時止,遷延反復,輕可僅見較難入睡,別無他癥,重則徹夜難眠,嚴重影響患者的日間功能及身心健康[2]。隨著現代人生活方式和飲食結構的改變,近年來該病的發病率呈顯著增長趨勢,目前西醫主要采取認知行為療法或藥物療法進行治療[1-3]。然而,認知行為療法在國內難以推廣,而藥物治療又存在較多的不良反應,如成癮性和耐藥性,以及遠期療效欠佳等問題[1,4]。而中醫藥作為治療不寐病的有效手段之一,方便、經濟,療效確切,尤其在控制疾病發作、減少副作用和降低復發率方面具有顯著優勢,值得在臨床中推廣[5]。目前比較一致的觀點是不寐病的基本病機為陽不入陰,但臨證發現,不寐病的病機發展往往復雜多變,常可見體虛,郁、瘀、濕、熱等多種病理因素的相互兼夾與轉化[6-7]。而臨床上仍缺乏針對不寐病的相關診療標準或共識意見,這就造成了臨床各家在不寐病的辨證和遣方用藥上均有所不同,各成體系,雖有一定療效,但辨證組方的主觀性與不規范性仍可能制約中藥療效的發揮[8-10]。為進一步闡明不寐病的病因病機及用藥規律,本研究對近5年深圳市中醫院門診治療不寐病相關病例的性別、年齡、中醫證型、證候要素及用藥規律等進行統計分析,以期為不寐病的中醫診療規范提供參考,從而更好地發揮中醫藥對不寐病的防治作用。現將研究結果報道如下。
1 對象與方法
1.1 研究對象所有病例均來源于2016年9月~2021年9月就診于深圳市中醫院門診,運用中醫或中西醫結合治療的不寐病患者,共8 336例。其中,男2 445例,女5 791例;年齡最大90歲,最小10歲,平均年齡40.46歲。
1.2 納入標準①運用中醫或中西醫結合治療不寐病的病例;②中醫第一診斷為“不寐病”的病例;③西醫第一診斷為“睡眠障礙”或“失眠”的病例;④有明確中醫證型的病例;⑤具體中藥組成記錄完整的病例;⑥運用劑型為中藥湯劑(或免煎中藥顆粒)治療的病例。
1.3 排除標準①運用純西醫治療不寐病的病例;②中醫第一診斷“不寐病”包含2個以上證型的病例;③無明確中醫證型診斷的病例;④無具體中藥組成記錄的病例;⑤運用劑型為非中藥湯劑治療,或中藥湯劑包含幾種不同的劑型的病例。
1.4 病例資料預處理中醫證型參照1997年《中華人民共和國國家標準-中醫臨床診療術語(證候部分)》[11]及1993年《中藥新藥臨床研究指導原則(試行)》[12]進行校正,如“肝脾不調”統一為“肝郁脾虛”,“肝郁氣結”統一為“肝郁氣滯”等;中藥名稱依據2015年《中華人民共和國藥典:一部》[13]作統一規范化處理,如“廣藿香”統一為“藿香”,“甘草片”“炙甘草”統一為“甘草”等。
1.5 研究和統計方法對2016年9月~2021年9月就診于深圳市中醫院門診,運用中醫或中西醫結合治療不寐病的8 336份病例進行回顧性分析。應用Excel 2016對病例中的性別、年齡、中醫證型、證候要素和用藥分布情況進行統計并導出;運用SPSS 25.0統計軟件對上述數據進行統計分析。計數資料用率或構成比表示,中醫證型分布、病位證素、病性證素及用藥規律分析均采用描述性分析。
2 結果
2.1 不寐病患者的性別、年齡分布情況共納入8 336份不寐病病例,其中,男2 445例(占29.33%),女5 891例(占70.67%),男女比例為1∶2.409 4,男女占比情況比較,差異有統計學意義(P<0.05)。不寐病患者的年齡分布在10~90歲之間,其中,年齡最大90歲,最小10歲,平均年齡為40.46歲。不同年齡段的發病分布情況見表1。
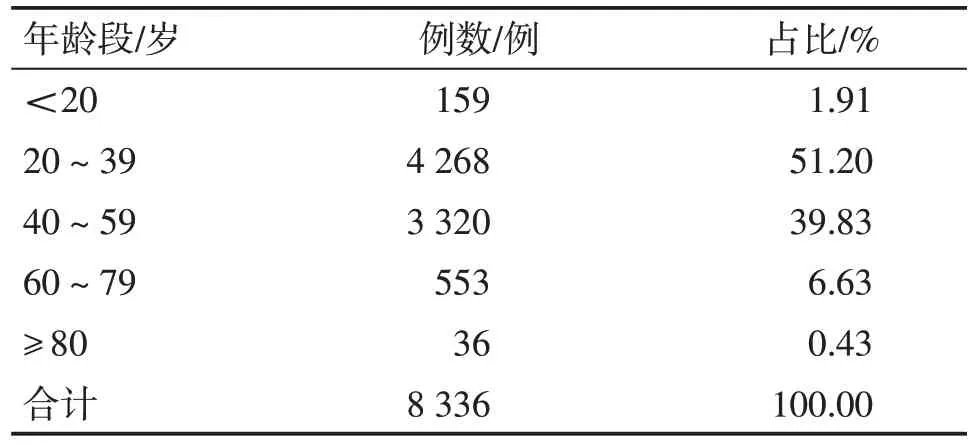
表1 不寐病患者不同年齡段的發病分布情況Table 1 Distribution of insomnia patients in different age groups
2.2 不寐病中醫證型分布情況8 336份不寐病病例中,共涉及中醫證型94種,總頻次為8 336次。出現頻次最高的前3位證型依次為肝郁脾虛、肺脾氣虛、心脾兩虛。其中,出現頻次在250次以上的8種證型的分布情況見表2。
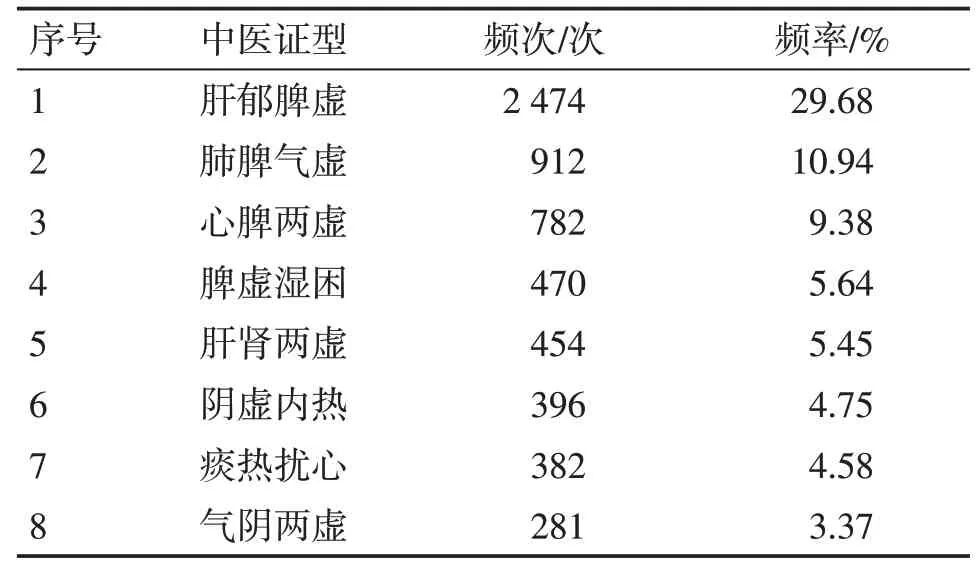
表2 不寐病患者的中醫證型分布情況(頻次>250次)Table 2 Distribution of TCM syndrome types of insomnia patients(frequency being over 250 times)
2.3 不寐病證候要素分析
2.3.1 不寐病的病位證素分布情況8 336份不寐病病例中,共涉及病位證素7個,總出現頻次為11 743次,其中以脾、肝、心為常見的病位證素。結果見表3。

表3 不寐病患者的病位證素分布情況Table 3 Distribution of diseases-location syndrome elements of insomnia patients
2.3.2 不寐病的病性證素分布情況8 336份不寐病病例中,共涉及病性證素14個,總出現頻次為15 746次;其中,常見的前4位病性證素依次為氣虛、氣滯(氣郁)、陰虛、熱(火)。結果見表4。
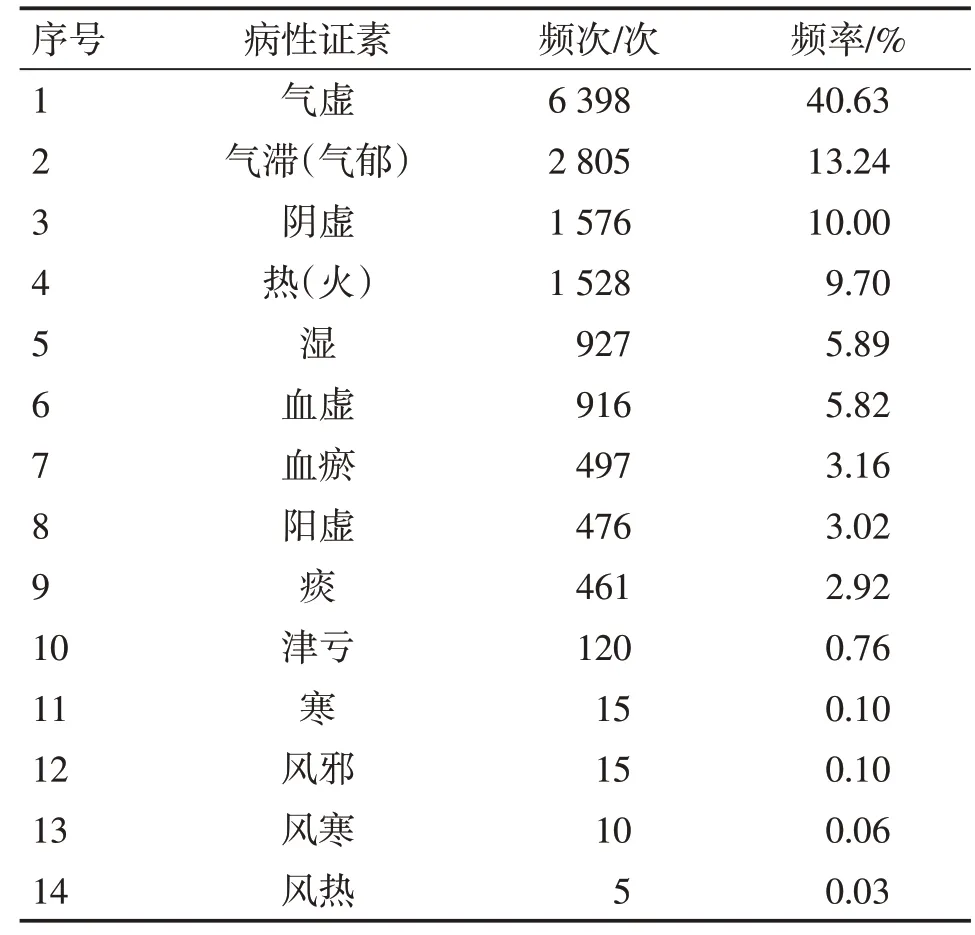
表4 不寐病患者的病性證素分布情況Table 4 Distribution of disease-nature syndrome elements of insomnia patients
2.4不寐病用藥規律分析
2.4.1 不寐病的用藥頻次統計8 336份不寐病病例中,共涉及中藥463味,使用頻次共150 554次;其中甘草、白芍、柴胡使用次數最多,其次為白術、陳皮、龍骨、酸棗仁、遠志、茯苓、當歸、川芎等。使用頻次≥2 000次的20味中藥的分布頻次和頻率(頻次/150 554×100%)見表5。
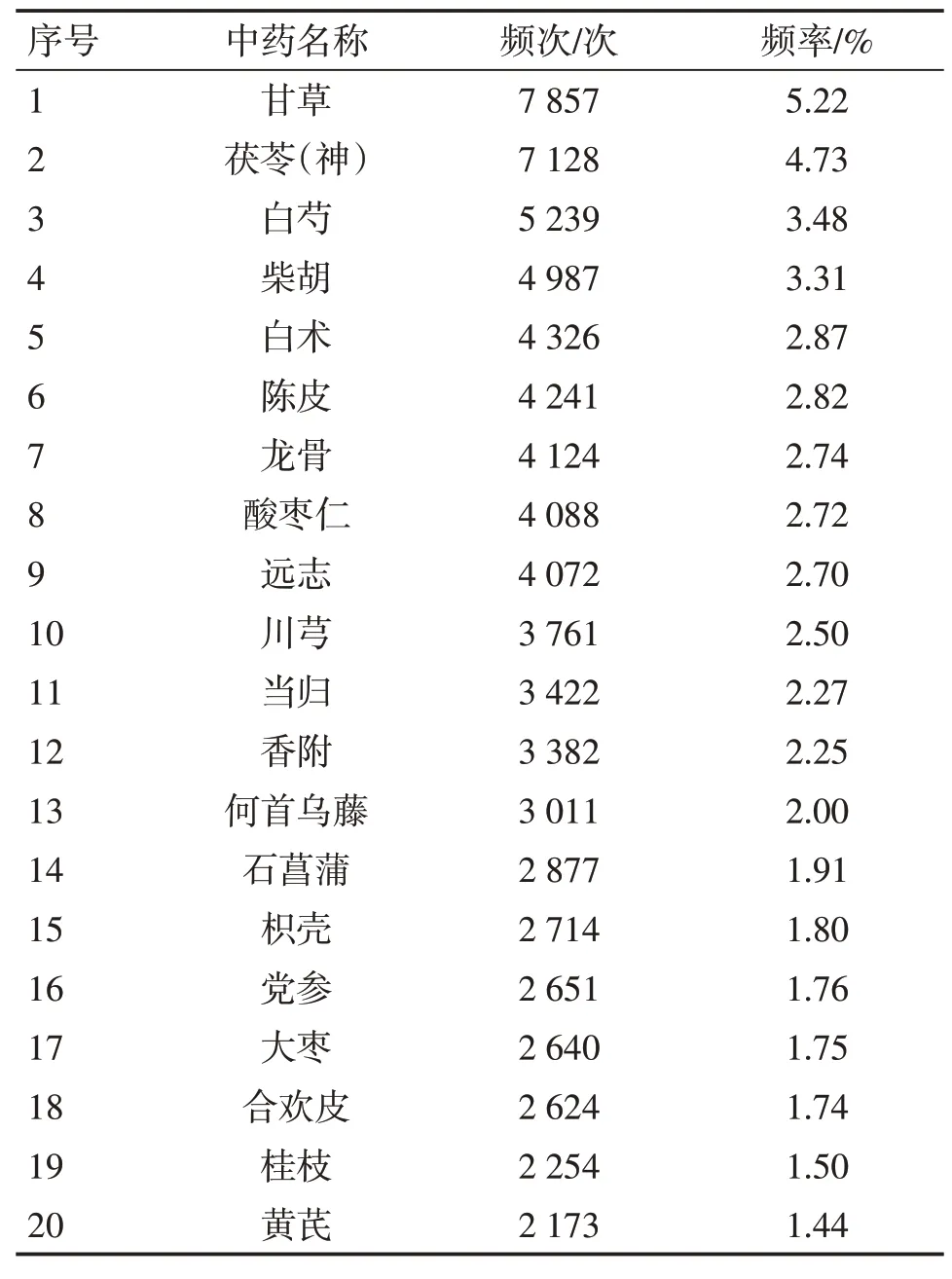
表5 不寐病治療中使用頻次≥2 000次的中藥分布情況Table 5 Distribution of herbs used≥2 000 times in the treatment of insomnia
2.4.2 不寐病各證型用藥分布情況 基于表2的證型統計結果,分別統計8 336份不寐病病例中各證型使用頻率最高的前8位藥物,其中不寐病8種常見證型用藥分布情況見表6。
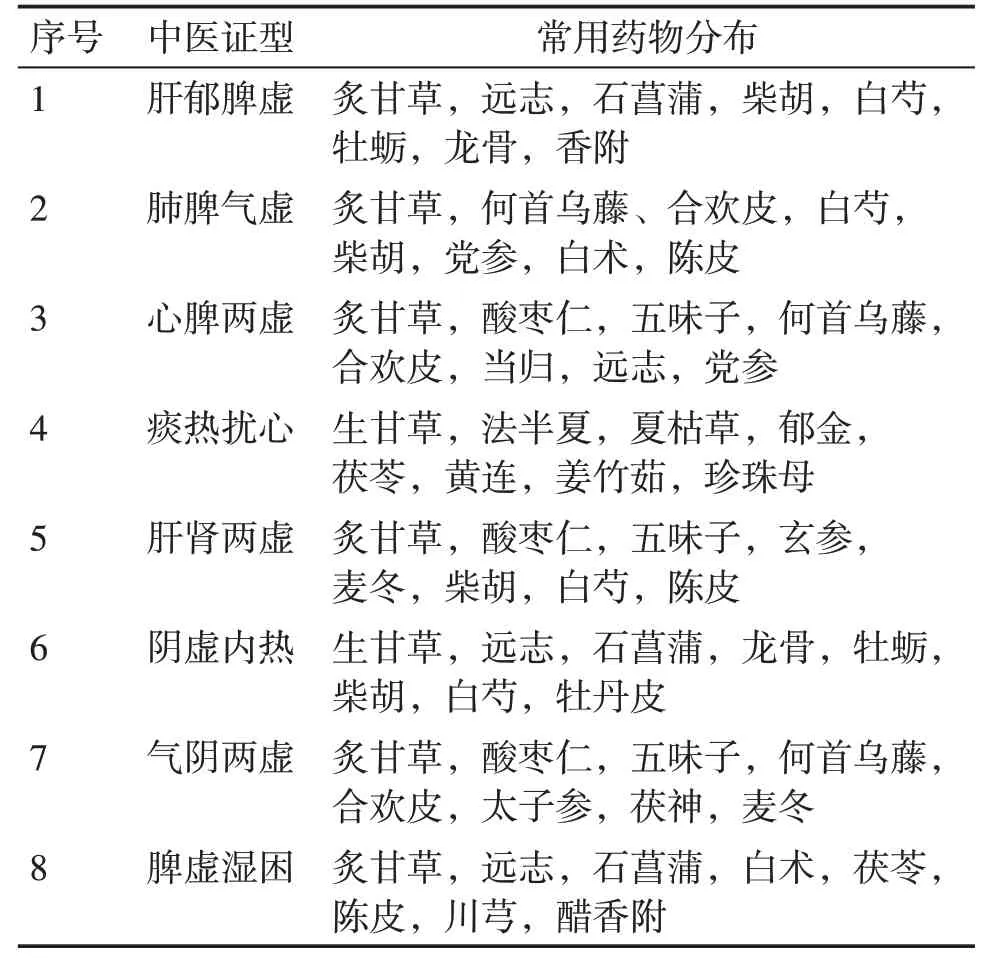
表6 不寐病8種常見證型的用藥分布情況Table 6 Distribution of the medication for the 8 common syndrome types of insomnia
3 討論
本研究基于深圳市中醫院門診不寐病例的研究結果顯示,在不寐病的性別分布方面女性患病人數明顯多于男性。《中國成人失眠診斷與治療指南(2017版)》[1]指出,性別是失眠的危險因素之一,女性相較于男性更容易發生失眠。陸曉峰等[14]在其研究中表明女性的睡眠質量差于男性。在不寐病的年齡分布方面,指南亦指出年齡也是失眠的危險因素,伴隨年齡的增長,其發病率逐年升高[1]。本研究中40~59歲的中年不寐病患者人群約占40%,提示失眠尤其是慢性失眠患者在中年人中較常見,并具有病程纏綿、易反復發作的特點。基于中醫學“未病先防,既病防變”的健康理念,在此年齡階段的中年人群,在日常生活中可在中醫理論指導下給予適當的非藥物綜合干預,如飲食上注意健脾養血,情志上注意保持樂觀豁達,生活上注意動靜結合、適當鍛煉等,以防止疾病的發展[15]。
此外,20~39歲青年階段的失眠患者占總人數的51.20%,超過半數,提示失眠患者在深圳已經趨向年輕化,考慮與深圳城市的年輕化、快節奏的高壓生活方式及不規律的飲食習慣有關,需引起高度重視。邱菊等[16]在其研究中表明,過大的生活及工作壓力、不良的飲食作息會導致失眠。相關研究[17-18]表明,此階段患者的身體素質較中年人群容易恢復,建議及時就診,給予藥物干預。
根據表2證型分布統計結果,臨床上失眠患者最常見的8種證型依次為肝郁脾虛、肺脾氣虛、心脾兩虛、痰熱擾心、肝腎兩虛、陰虛內熱、氣陰兩虛及脾虛濕困。從中可以看出,不寐病的發病多以脾虛、肺虛、心虛、肝虛、腎虛等五臟虧虛因素為主,部分患者可由肝郁、痰熱、虛熱、濕氣等邪氣因素所誘發。中醫理論認為,脾為氣機樞紐,脾氣虛日久則肺氣也虛,故可見肺脾氣虛證,而氣虛則不能助心行血,導致氣血運行受阻,心失所養而致不寐;脾虛也可致心失所養,故可見心脾兩虛證;脾虛失于運化,水濕內生,故可見脾虛濕困證;聚濕生痰,肝郁日久化熱,痰熱相合,擾動心神,可致不寐病,傷及陰精,則會導致肝腎兩虛證;陰虛生內熱,可演化為陰虛內熱證;若機體氣陰兩傷,心失所養,則可見氣陰兩虛證。
結合病性證素的統計結果可推測,氣滯(氣郁)(2 805例)和熱(火)(1 528例)可能為不寐病發生發展過程的重要驅動因素,而出現頻率最高的氣虛(6 398例)為其核心病機貫穿于該病的始終。《靈樞·邪客篇》指出:“營氣者,泌其津液,注之于脈,化以為血”。氣虛則血液化生功能減退而出現血虛(916例),氣血虧虛日久必損及陰陽,故中后期患者多以體虛為本,同時伴有血瘀、痰、熱、濕、外邪侵擾等虛實夾雜表現。
中醫學認為,不寐病發病的總病機當為陽不入陰,陰陽失調。《靈樞·大惑論》曰:“衛氣不得入于陰,常留于陽,留于陽則陽氣滿”;“不得入于陰則陰氣虛,故目不得瞑矣。”以往中醫認為其主要證型是心脾兩虛、肝火擾心、心腎不交、痰熱擾心、心膽氣虛[19-20]。然而,伴隨國家城鎮化的快速推進,互聯網及手機的普及使用,現代社會生活已然發生巨大的變化,其最大的特點之一便是人們生活節奏加快,工作壓力增大,久坐熬夜成為習慣,過勞成為現狀[16]。同時,飲食習慣也較過去更加雜亂。“起居無常,飲食無節”已經成為現代社會的通病。因此,現代社會不寐病發病的病因也當與情志、飲食關系密切[16]。
中醫學認為,過度思慮及不健康的飲食習慣會造成脾氣虛弱,營氣無以泌其津液于脈中以化血,故氣虛則血虛,血虛則心神無以為養。氣為陽,血為陰,陰陽虛弱故陽不入陰,陰不涵陽,氣血不相調和,心失所養而神不安,故見不寐。加之工作學習壓力大,社會競爭過于激烈,使人精神緊張,焦慮抑郁,情志不暢,久則肝郁。肝主疏泄,喜條達舒暢,肝郁則氣郁,郁結日久則化火,或氣滯而生血瘀。脾虛則健運失司,水濕內生,氣郁、火、濕氣、瘀血阻礙,更使陽不入陰,陰陽失調,而見不寐。臨床發現,不寐病患者大多伴有煩躁易怒或焦慮抑郁的情緒障礙表現,現代醫學亦把不寐病歸為典型的心身疾病。此外,五行學說認為,肝木克制脾土,兩者之間存在制勝關系。《金匱要略》亦指出,見肝之病,知肝傳脾。肝郁日久,必然橫逆克脾土,使脾土更加虛弱,形成惡性循環,故應提高警惕,及時阻斷。由上可知,現代社會不寐病發病的主要病機應為肝郁脾虛,心神失養。這與本研究的中醫證型、病性證素分布相符合。
從病位證素的統計結果來看,不寐病的病位主要在于心,與脾、肝、肺、腎相關,尤以肝、脾最為密切。明清時期亦有醫家對于不寐病與肝脾的相關性進行闡述。《癥因脈治》認為:“或因惱怒傷肝,肝氣怫郁,或盡力謀慮,肝血有傷,肝主藏血,陽火擾動血室,則夜臥不寧矣”。《類證治裁·不寐》則指出:“思慮傷脾,脾血虧損,經年不寐”。現代中醫認為,脾胃為后天之本,身居中焦,為五臟六腑之源,氣血化生之場所;中焦脾胃斡旋氣機,為人體氣機升降之樞紐,土得木而達;肝膽不舒,肝氣可橫逆克脾、犯胃,損害脾胃正常的升降運化功能。肝脾相關,肝病則脾為之受累,肝氣郁結,則氣機升降受阻,脾胃虛弱,則氣血生化乏源,故臨床常見疲倦乏力、食欲不振、腹脹、喜太息等癥狀。此外,本研究中氣虛占比為不寐病的病性證素之最。氣是人體最基本的物質,具有推動人體各種精微物質化生、防御、溫煦的功能,故氣虛日久為本病遷延纏綿、反復發作的的重要原因。因此,劉紅權教授提倡不寐病應剛柔辨證,標本并治,并以治心為主,這對鞏固不寐病的臨床療效和減少不寐病的復發都具有重要作用[21]。
本研究用藥規律分析結果表明,中醫治療現代社會不寐病,注重將補益虛損、交通陰陽、養心安神、疏肝理氣、祛濕化痰等法同用,祛邪固本,氣血同調,痰濕瘀熱兼治。根據五臟虛損的主次予以調補,根據邪實的病理屬性不同,適當配伍祛濕化痰藥、重鎮安神藥、理氣藥和清熱藥等。其中,使用頻率及關聯度最高的前3位中藥分別為甘草、茯苓(神)、白芍。甘草甘緩和中,黃元御在《長沙藥解》中指出:“甘草備沖和之正味,歸水火二氣之間,培植中州,養育四旁,乃調濟氣血、交媾精神之妙藥”。研究[22-23]表明,甘草與桂枝、龍骨、牡蠣合用可以降低血清白細胞介素6(IL-6)和腫瘤壞死因子α(TNF-α)水平,從而提高睡眠質量,延長睡眠時間。茯苓味甘而平,陶弘景認為其能益氣力,保神守中,久服安魂魄,養神。現代中藥學認為其能利水滲濕,健脾安神。現代研究[24]表明,茯苓各部位均能治療心神不安、失眠等問題,其中茯神寧心安神的功效最強,茯苓含有的茯苓總三萜可通過降低海馬區天冬氨酸抑制興奮性神經元,且其羧甲基茯苓多糖具有較好的催眠作用。白芍味苦性平,現代中藥學認為其能通過斂陰養血以養心,使心神得養而起助眠作用。研究[25]表明,白芍具有較好的鎮靜安神作用。此外,白芍與柴胡相合,可使患者氣血通調而發揮安神助眠作用,多用于肝氣郁結之不寐。研究[26]表明,柴胡皂苷A、D能夠使芍藥苷的吸收滲透系數顯著提高,以促進芍藥苷的吸收,兩者相互協同,從而增強其療效。
基于表6各證型常用藥物的統計結果,對比《藥對論》列舉的400余對中藥藥對,歸納出不寐病常用藥對4對,分別為遠志-石菖蒲,何首烏藤-合歡皮,龍骨-牡蠣,酸棗仁-五味子[27]。遠志苦溫,《玉楸藥解》認為其辛散開通,開心利竅,益智安神,治心竅昏塞。石菖蒲辛平,《玉楸藥解》指出其可開心益智,下氣行郁。二者合用,一升一降,開竅寧神。研究[28]表明,石菖蒲具有含細辛醚類化合物的揮發油,可抑制中樞神經系統而起到鎮靜催眠及抗驚厥等作用。當遠志與石菖蒲合煎時可以增加細辛醚類化合物,間接增強石菖蒲的鎮靜催眠效果[29]。中醫認為,合歡皮能解郁安神,何首烏藤能養血安神,兩者合用,善治情志不遂所致的不寐病。現代藥理實驗[30]證明,合歡皮與戊巴比妥鈉有顯著的鎮靜協同作用,同時何首烏藤的主要成分夜交藤苷能夠提高去甲腎上腺素與抑制多巴胺釋放,從而達到抑制神經興奮,起到鎮靜催眠作用。龍骨與牡蠣這一藥對最早出自于《傷寒論》中,其能平肝潛陽、鎮驚安神,適用于頑固性失眠或重癥失眠。實驗研究[31]表明,龍骨與牡蠣的水煎液能夠延長小鼠的睡眠時間,證明兩者合用具有鎮靜催眠的作用。酸棗仁合五味子具有安神解煩的功效,為肝腎同調、滋養安神的代表,兩者的醇提取物與戊巴比妥鈉具有協同作用,能夠起到鎮靜催眠效果[31]。
由上可知,在不寐病的治療上,應謹守補虛養心祛邪的治療原則,發作期以養心安神為主,甚者則重鎮安神,兼以祛邪,如疏肝理氣、活血化瘀、清熱化痰等,中后期兼顧本虛。
綜上,本研究基于深圳市中醫院近5年治療不寐病的相關病例,系統闡述了不寐病的性別、年齡、中醫證型、病位證素和病性證素的分布特點以及中醫治療不寐病的用藥規律,研究結果較好地反映了現代社會不寐病發病的病因病機和臨床辨治現狀,可為不寐病相關臨床診療規范與共識的制定提供參考,更好地發揮中醫藥的防治優勢。

