赤蘚糖醇噴砂輔助治療慢性牙周炎臨床效果及對牙齦卟啉單胞菌的影響
姚佳倩 吳月波 胡婷婷 葉芳
牙齦卟啉單胞菌(Porphyromonasgingivalis,P.g)是專家學者公認的最主要的牙周致病菌之一,也是慢性牙周炎患者齦下菌斑生物膜的重要組成成分[1]。臨床上主要是通過潔治、刮治和根面平整(scaling and root planning,SRP)的方法去除菌斑,控制牙周組織炎癥[2]。SRP經過長期、反復的臨床實驗證明在基礎治療階段和牙周維護期可以有效降低牙周袋深度,但仍存在一定的局限性[2]。
臨床上出現了許多輔助手段,用以提高療效,減少牙體表面粗糙度及菌斑附著的機會[3]。噴砂便是其中一種手段。赤蘚糖醇噴砂粉,是近幾年開始應用于臨床的一種新的低磨料噴砂粉。它的平均直徑僅有14 μm,是目前口腔領域中粒徑最小的噴砂粉[4]。赤蘚糖醇噴砂粉具有相對穩(wěn)定的化學性質,能有效地除去生物膜而使軟、硬組織不受傷害[4-5]。在本研究中,使用赤蘚糖醇齦下噴砂(erythroitol subgingival air-polishing,EPAP)輔助治療的手段,觀察其對中重度慢性牙周炎患者的微生物和臨床療效,探討EPAP輔助治療對中重度慢性牙周炎的影響。
1 資料與方法
1.1 研究對象
納入中重度慢性牙周炎患者18 例(男8 例,女10 例),平均年齡(31.94±7.99)歲,共441 顆牙(對照組223 顆,實驗組218 顆)。納入標準:(1)符合中至重度慢性牙周炎診斷標準[6-7]的18~60 歲成年人;(2)全口天然牙有不少于20 顆完全萌出的牙齒(第三磨牙除外);(3)在左上、左下、右上、右下象限中各有至少6 個位點有牙槽骨吸收的影像學表現的,且PD≥5 mm;(4)患牙無牙周牙髓聯合病變;(5)口內無修復體;(6)依從性良好;(7)簽署知情同意書。排除標準:(1)近3 個月內服用過抗生素、非甾體類抗炎等其他藥物或使用含抗生素的漱口水等;(2)近半年內接受過牙周系統治療;(3)患有全身系統性疾病;(4)有口腔急性感染;(5)妊娠及哺乳期婦女;(6)吸煙史;(7)赤蘚糖醇過敏史。
1.2 試驗步驟
1.2.1 口腔臨床檢查 記錄患者基線、噴砂后1 月的探診深度(probe depth,PD)、臨床附著喪失(clinical attachment level,CAL)、探診出血(bleeding on probe,BOP)、出血指數(bleeding index,BI)。
1.2.2 治療過程 對納入研究的患者進行牙周基礎治療,包括超聲波齦上潔治、超聲根面平整、手工齦下刮治及根面平整等。對患者進行口腔衛(wèi)生宣教。局麻下對PD≥4 mm的位點進行齦下刮治和根面平整治療。半口左右象限自身隨機對照,根據隨機數字表法進行隨機分組,確定實驗組和對照組,實驗組在SRP的基礎上行EPAP治療(功率設置為75%,水量設置為100%,將一次性齦下噴砂工作尖置入牙周袋內直至有輕微阻力,每個位點操作5 s,在牙周袋內提插式進行),對照組僅行SRP(空白對照)。
1.3 齦下菌斑中牙齦卟啉單胞菌相對表達量檢測
1.3.1 齦下菌斑取樣方法及保存 排除無法保留的牙后,每名患者均在4 個象限各選擇1 顆探診深度最深的牙為指數牙,在治療前及噴砂1 月后進行齦下菌斑取樣。取樣方法:棉卷隔濕指數牙,去除齦上結石、菌斑及軟垢,氣槍從指數牙的根方吹向指數牙的冠方,將牙面吹干,30#標準無菌紙尖慢慢插入指數牙牙周袋袋底,靜置30 s后取出,放入無菌EP管中(EP管內含有1 mL PBS緩沖溶液),正確標號并記錄,-80 ℃保存?zhèn)錂z。噴砂1 月后齦下菌斑取樣的位點均需與基線時一致。
1.3.2 PCR檢測齦下菌斑中牙齦卟啉單胞菌 將凍存于-80 ℃的 EP 管置于室溫下自然解凍。選用 Hipure Total RNA Nano kit試劑盒(R4125-02,Magen美基生物),提取牙齦卟啉單胞菌的RNA,將其逆轉錄為cDNA。根據文獻[8-9]設計PCR引物(表1),引物由通用生物系統(安徽)有限公司合成。在CFX ConnectTM實時熒光定量PCR儀(伯樂生命醫(yī)學產品(上海)有限公司)上進行PCR檢測,反應體系為20 μL(2×SYBR Green PCR Master Mix 10 μL,cDNA 1 μL,上游引物0.4 μL,下游引物 0.4 μL,RNase Free ddH2O 8.2 μL),反應程序為95 ℃、10 min,95 ℃、10 s,進行40 個循環(huán),58 ℃、30 s,72 ℃、30 s。每個樣本均重復檢測4 次,取平均值。

表1 PCR引物序列
1.4 統計學分析
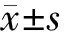
2 結 果
2.1 試驗對象的微生物結果
基線時,實驗組和對照組兩組P.g相對表達量的差異均無統計學意義(P>0.05)。治療后1 個月,2 組P.g相對表達量均較治療前明顯降低,有統計學差異(P<0.05),組間差異有統計學意義(P<0.05)(表2)。圖1為P.g、內參引物經PCR擴增DNA電泳圖。

圖1 P.g和內參引物(16S)經PCR擴增DNA電泳圖

表2 治療前后P.g相對表達量的變化
2.2 試驗對象牙周臨床指標檢查結果
潔治后1 周,對照組、實驗組的牙周臨床指標差異無統計學意義(P>0.05);治療1 月后,兩組PD、BI、BOP和CAL均較治療前降低(P<0.05);PD、CAL組間有統計學意義(P<0.05)(表3~6)。實驗組PD、BI、CAL的改善,組間差異有統計學意義(P<0.05)(表7)。

表3 治療前后PD的變化

表4 治療前后BI的變化

表5 治療前后BOP的變化

表6 治療前后CAL的變化

表7 臨床指標改善的比較
3 討 論
赤蘚糖醇噴砂治療在牙周維護期可有效去除菌斑生物膜,可以確保更少的物質損失,而且對患者來說更為舒適和安全[10]。Gregor等[11]在體外實驗中發(fā)現赤蘚糖醇噴砂治療可以促進牙周膜成纖維細胞的再附著。How等[12]和Jentsch等[13]臨床研究證實齦下噴砂治療可以有效降低PD,減少深牙周袋的數量,增加臨床附著,抑制致病菌,減少患者牙周手術的需要。本課題組前期比較了甘氨酸齦下噴砂輔助治療慢性牙周炎的臨床療效,也得出了相似的結果:在牙周基礎治療中運用齦下噴砂技術可有效降低牙周袋深度,更有助于控制牙周組織炎癥[3]。本研究比較了SRP聯合EPAP和僅SRP治療的微生物和臨床結果。結果顯示:治療1 月后,兩組的PD、BI、BOP、CAL均有顯著下降,有統計學意義(P<0.05),說明兩種治療方法均可使牙周組織炎癥得到一定程度的控制。本研究也發(fā)現實驗組PD、BI和CAL這3 個臨床指標比對照組改善得更為明顯(P<0.05),對照組PD改善(1.79±1.31)mm,實驗組改善(2.07±1.34)mm;對照組BI改善0.00±1.13,實驗組改善1.77±1.46;對照組CAL改善(1.74±1.59)mm,實驗組改善(2.10±1.67)mm。在短期內,使用EPAP輔助治療中重度慢性牙周炎患者比單獨進行SRP治療可能有更好地療效。并且在這兩種治療中都沒有發(fā)現不良反應。
赤蘚糖醇現已被證實對慢性牙周炎的主要致病菌,如P.g、伴放線聚集桿菌等,有一定的抑制作用。張佳麗等[14]證實了在一定范圍內,赤蘚糖醇質量濃度越高,對P.g的抑制效果越明顯;赤蘚糖醇還可通過改變P.g中某些致病因子mRNA基因的表達,抑制P.g的牙周致炎性。Hashino等[15]也得出了相似的結論:赤蘚糖醇可以改變P.g形成的生物膜的微觀結構,降低生物體積,抑制菌體細胞表面相關的毒力因子牙齦素的活性。本研究采用實時熒光定量PCR技術檢測SRP聯合EPAP和僅SRP治療前后兩組齦下菌斑中P.g相對表達量的變化,結果顯示:治療后1 月,兩組P.g相對表達量均較治療前有明顯地降低(P<0.05),對照組P.g相對表達量由1.000 000±0.000 000下降為0.001 280±0.000 112,實驗組由1.000 464±0.219 054下降為0.000 30±0.000 008 5,兩組在治療1 月后P.g相對表達量組間具有統計學差異(P<0.05)。與Park等[16]和How等[12]的研究結果相似:EPAP+SRP和SRP作為牙周非手術治療的方法,可以減少P.g的數量并且有效控制牙周組織的炎癥。EPAP聯合SRP在短期內可能對P.g的減少是更為有效的。
但是本研究也發(fā)現在噴砂1 月后,實驗組BOP的改善與對照組沒有統計學差異(P>0.05),對照組改善38.84%±24.80%,實驗組改善39.77%±32.41%。這一結果與Mensi等[17]發(fā)現在探診深度為7~9 mm的深牙周袋內,輔助使用EPAP治療在BOP改善方面沒有明顯的臨床優(yōu)勢的結果相似。對于BOP 的結果仍需要進一步的研究。
總之,在短期內,赤蘚糖醇噴砂輔助治療中重度慢性牙周炎更有助于控制牙周炎癥,并且可以更為有效地減少P.g的數量。但赤蘚糖醇噴砂治療對P.g的抑制作用仍需進一步的研究,以期取得更加詳細和可靠的結果。

