脾氨肽聯合經鼻CPAP治療小兒肺炎臨床效果及對氣道炎癥、心肌酶譜的影響
梁 倩,王 晴,岳 圓
小兒肺炎是臨床兒科常見疾病,由于各種原因引起肺組織炎性病變,需及時實施科學有效治療以控制病情。肺組織炎癥可引起局部水腫、充血,影響通氣及換氣功能,因此緩解炎癥反應、改善呼吸狀態是治療小兒肺炎的關鍵[1]。既往臨床研究發現,經鼻持續氣道正壓通氣(CPAP)可有效糾正肺組織缺氧狀態,是目前治療小兒肺炎常用給氧方法[2]。另有研究指出,小兒免疫系統發育不完善、機體屏障功能低下亦是造成小兒肺炎多發的重要原因,脾氨肽可增強機體免疫功能,對抗感染,臨床已證實其在感染性疾病中的應用效果[3]。但關于脾氨肽聯合經鼻CPAP治療小兒肺炎的效果現仍缺乏大量循證依據,同時,有關研究顯示,小兒肺炎通常伴有不同程度心肌損傷,治療期間應給予相關措施進行改善[4]。本研究探討脾氨肽聯合經鼻CPAP治療小兒肺炎臨床效果及對氣道功能的影響。現報告如下。
1 資料與方法
1.1臨床資料 選取我院2018年6月—2020年6月收治的肺炎患兒100例。診斷標準:均存在發熱、呼吸困難等臨床癥狀,肺部聽診可聞及濕啰音,三凹征明顯;胸部X線檢查可見兩肺紋理增粗及散在的片狀陰影;呼吸頻率>60/min,動脈血氧分壓(PaO2)≤50 mmHg[5]。納入標準:均符合上述小兒肺炎診斷標準,且經臨床癥狀、胸部X線檢查、血常規、血氣分析等綜合檢查確診;均完成相應治療,臨床資料完整。排除標準:合并其他呼吸系統疾病或呼吸系統結構異常;合并其他感染性疾病;合并急性呼吸窘迫綜合征等;重要臟器先天發育異常或功能受損;合并嚴重血液、免疫、內分泌系統疾病。按治療方案不同分為觀察組51例和對照組49例。2組性別、年齡、體質量等一般資料比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 2組肺炎患兒臨床資料比較
1.2治療方法 2組均予以呼吸道清理(吸入性肺炎),保持呼吸道通暢,根據患兒個體情況予以相應抗感染藥物預防、控制感染及對癥處理。對照組采取經鼻CPAP輔助通氣治療,儀器選用RL-6000型CPAP系統(日瑞醫療),根據患兒年齡、體質量選擇合適通氣設備,連接導管后送至患兒鼻腔內;設置通氣壓力為4~6 cmH2O,氧濃度為40%~80%,氧流量為6~8 L/min,呼吸末期壓力為4 cmH2O;根據患兒血氣變化情況調整氧氣濃度及呼吸末期壓力,氧氣濃度<30%,呼吸末期壓力<3 cmH2O,病情穩定12 h后撤離通氣導管,改為鼻導管吸氧。觀察組在對照組基礎上給予脾氨肽凍干粉(浙江豐安生物制藥有限公司,國藥準字H10970214)2 mg口服,1/d。
1.3觀察指標
1.3.1臨床療效:根據患兒治療7 d后發熱、呼吸困難、肺部濕啰音等臨床癥狀改善情況及胸部X線復查結果評估療效。治愈為各項臨床癥狀均消失,胸部X線復查顯示肺部陰影消失;好轉為各項臨床癥狀均明顯好轉,胸部X線復查顯示肺部陰影縮小;無效為未達上述標準或病情加重。總有效率=(治愈+好轉)/總例數×100%。
1.3.2臨床癥狀改善情況及住院時間:比較2組退熱時間、呼吸困難緩解時間、肺部濕啰音消失時間、吸痰次數及住重癥監護病房(ICU)時間、住院時間。
1.3.3呼吸功能指標:于患兒自然或藥物睡眠狀態下采用MasterScreen Pediatric肺功能檢測系統測定2組治療前和治療3 d、7 d后呼吸峰流速(PEF)、達峰時間比(TPTEF/TE)、達峰容積比(VPEF/VE)。
1.3.4心肌酶譜:分別于治療前和治療3 d、7 d后采集患兒外周靜脈血3 ml,以3000 r/min速度離心15 min,分離血清,采用全自動生化分析儀(日本奧林巴斯,AU2700)以酶聯免疫吸附試驗(ELISA)測定肌酸激酶(CK)、心肌型肌酸激酶同工酶(CK-MB)、乳酸脫氫酶(LDH)水平。
1.3.5炎性因子:應用ELISA測定白細胞介素-6(IL-6)、IL-10、C反應蛋白(CRP)水平。
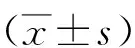
2 結果
2.1臨床療效 觀察組總有效率高于對照組,差異有統計學意義(P<0.05)。見表2。

表2 2組肺炎患兒臨床療效比較[例(%)]
2.2臨床癥狀改善情況 觀察組退熱、呼吸困難緩解、肺部濕啰音消失時間短于對照組,吸痰次數少于對照組(P<0.05)。見表3。
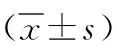
表3 2組肺炎患兒臨床癥狀改善情況
2.3呼吸功能指標 2組治療前PEF、TPTEF/TE、VPEF/VE比較差異無統計學意義(P<0.05);2組治療3 d、7 d后PEF、TPTEF/TE、VPEF/VE較治療前顯著升高,且觀察組高于對照組(P<0.05,P<0.01)。見表4。
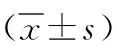
表4 2組肺炎患兒治療前后呼吸功能指標比較
2.4炎性因子 2組治療前血清IL-6、IL-10、CRP水平比較差異無統計學意義(P>0.05);2組治療3 d、7 d后血清IL-6、IL-10、CRP低于治療前,且觀察組低于對照組(P<0.05,P<0.01)。見表5。
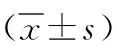
表5 2組肺炎患兒治療前后炎性因子水平比較
2.5心肌酶譜 2組治療前血清CK、CK-MB、LDH水平比較差異無統計學意義(P>0.05);2組治療3 d、7 d后血清CK、CK-MB、LDH低于治療前,且觀察組低于對照組(P<0.05,P<0.01)。見表6。

表6 2組肺炎患兒治療前后心肌酶譜水平比較
2.6住ICU時間、住院時間 觀察組住ICU時間(3.06±0.87)d、住院時間(8.59±1.14)d,對照組住ICU時間(4.21±1.14)d、住院時間(11.15±2.06)d。觀察組住ICU時間和住院時間均短于對照組(P<0.01)。
3 討論
小兒肺炎發生后,可影響氣體交換面積,引發機體炎癥反應,造成氣道水腫,氣流阻力升高,使呼吸系統及其他臟器出現缺氧現象,進而嚴重威脅患兒生命健康[6-7]。既往相關研究發現,小兒肺炎發生原因較多,與患兒肺組織發育不成熟、氣管和支氣管狹窄、呼吸調節能力較差、免疫功能較低、缺乏免疫因子等多種因素相關,且新生兒支氣管呼吸肌、血管彈性纖維活性較差,發病后極易誘發毛細血管壁增厚,引起局部炎癥、水腫,影響通氣功能[8-9]。因此,控制炎癥反應、改善呼吸狀態及免疫功能均是治療小兒肺炎的關鍵。
本研究結果顯示,觀察組總有效率高于對照組,臨床癥狀改善情況優于對照組,且住ICU時間及住院時間短于對照組,提示脾氨肽聯合經鼻CPAP治療是緩解小兒肺炎病情、促進患兒轉歸的可靠方案。經鼻CPAP可通過對有自主呼吸患兒施以氣道內正壓擴張萎陷肺泡,擴大肺通氣面積,進而緩解呼吸系統局部炎癥、水腫等,增強肺部氧合作用,減輕呼吸系統癥狀[10]。脾氨肽具有增強單核吞噬細胞系統與免疫球蛋白結合的作用,經口服進入人體后能夠結合受體淋巴細胞,提高機體內T淋巴細胞水平,從而調節機體免疫反應,改善免疫功能,且安全性良好[11-14],通氣治療改善肺部氧合的同時口服脾氨肽可通過提升機體免疫因子水平,加強機體抵抗致病菌能力,同時還可有效激活補體,增強機體免疫力,進而使肺炎患兒臨床癥狀得到顯著緩解[15]。
小兒肺炎屬炎癥反應性疾病,患兒機體存在大量炎性介質浸潤,血清炎性因子可呈現異常高表達狀態,造成大量微血管內皮細胞損傷,影響呼吸狀態,引起肺功能受損,是引發呼吸系統癥狀,加重病情進展的重要病理基礎[16-19]。本研究結果顯示,2組治療3 d、7 d后血清炎性因子及呼吸功能指標均較治療前改善,且觀察組優于對照組,提示脾氨肽聯合經鼻CPAP治療可有效減輕肺炎患兒機體炎癥反應,對呼吸狀態改善具有積極作用,可能是其控制患兒病情,促進臨床轉歸的重要途徑。呼吸系統炎性病變可導致肺通透性降低,引起通氣/灌注比例失衡,造成呼吸功能障礙,進而使肺部組織處于缺氧狀態,加重炎性滲出物分泌,形成惡性循環[20]。經鼻CPAP主要通過保持氣道正壓減少呼吸做功消耗,維持肺泡擴張,降低肺內分流,使肺部通氣換氣功能改善,恢復呼吸狀態[21]。而脾氨肽可通過調節機體細胞免疫功能,發揮抗感染、緩解炎癥反應作用[22],可與通氣治療發揮互補作用,阻止炎癥反應、呼吸功能障礙間惡性循環,使病情得到有效控制。
另外,受呼吸功能障礙及炎癥反應影響,肺炎患兒心肌細胞亦可一定程度受損,進而使心肌酶譜異常表達,是加速病情進展,影響預后的另一關鍵性因素[23]。本研究結果顯示,2組治療后心肌酶水平均低于治療前,且觀察組低于對照組。主要原因可能在于經鼻CPAP與脾氨肽聯合應用對機體呼吸狀態及炎癥反應均有顯著調節作用,可減輕心肌細胞炎性損傷,同時增加心肌細胞血氧含量,對心肌細胞發揮良好保護作用,進而降低血清CK、CK-MB、LDH水平,促進機體康復。
綜上,脾氨肽聯合經鼻CPAP治療小兒肺炎效果可靠,能加快減輕臨床癥狀,改善患兒呼吸狀態,減輕機體炎癥反應,且在緩解心肌損傷方面具有明顯優勢,可縮短康復進程。

