空氣壓力波療法聯合電動起立床訓練 對髖關節置換術后老年患者下肢深靜脈血栓的預防效果
嚴芳芳,錢興皋
(鎮江瑞康醫院康復醫學科,江蘇 鎮江 212001)
髖關節置換術為臨床常見骨科手術,是利用人工假體取代病變髖關節,以恢復髖關節的解剖結構,為髖關節功能恢復奠定良好基礎。但手術創傷會引起凝血功能紊亂,加之老年患者機體各器官功能減退,以及術后長期臥床、活動受限等,均會導致血液處于高凝狀態,極易誘發下肢深靜脈血栓(deep vein thrombosis,DVT),影響關節功能恢復,若不及時處理,還會引起肺栓塞,威脅患者生命[1]。常規訓練通過引導患者進行足踝、股四頭肌收縮等運動,能夠改善靜脈回流,防止血液瘀滯,有效預防下肢DVT發生,但術后患者存在不同程度的疼痛,導致依從性較差,不利于訓練開展[2]。空氣壓力波療法通過穿戴有氣囊的套筒,進行有規律的充氣、放氣,對肢體形成有規律的按壓、釋放,以達到改善血液微循環的目的[3]。電動起立床是一種可控高度、安全性高的翻轉床,通過將患者由平臥位逐步轉動立起,達到站立位,以改善血液循環,臨床多用于偏癱或需輔助站立者的康復訓練[4]。本研究旨在探討空氣壓力波療法聯合電動起立床訓練對髖關節置換術后老年患者下肢DVT的預防效果,現報道如下。
1 資料與方法
1.1 一般資料按隨機數字表法將2020年5月至2022年3月鎮江瑞康醫院收治的65例行髖關節置換術的老年患者分為對照組(32例)和觀察組(33例)。對照組中男、女患者分別為15、17例;年齡60~82歲,平均(71.36±5.25)歲;骨折類型:股骨頸骨折11例,股骨粗隆間骨折9例,髖臼骨折12例;體質量指數19.6~29.5 kg/m2,平均(23.79±1.97) kg/m2。觀察組中中男、女患者分別為18、15例;年齡61~85歲,平均(71.43±5.31)歲;骨折類型:股骨頸骨折12例,股骨粗隆間骨折8例,髖臼骨折13例;體質量指數19.4~29.8 kg/m2,平均(23.87±1.89) kg/m2。兩組患者一般資料經比較,差異無統計學意義(P>0.05),組間具有可比性。納入標準:符合《臨床診療指南:骨科分冊》[5]中的診斷標準,且行髖關節置換術治療者;凝血功能正常者;其他部位未骨折者;既往未實施過髖部手術者等。排除標準:有嚴重器質性病變者;術前存在下肢DVT者;短期內發生過栓塞性疾病者等。本研究經院內醫學倫理委員會批準,且所有患者或其家屬均簽署知情同意書。
1.2 治療方法兩組患者均于術后第2天開始訓練,對照組患者進行常規訓練:引導患者雙側足踝進行主動屈伸并做環轉運動,頻率為15次/min,20 min/組,4組/d,于早餐、中餐、晚餐、睡前進行。運動間隙進行股四頭肌等長收縮訓練,10 s/次,20次/組。叮囑家屬于早餐、中餐、晚餐、睡前按摩患者小腿,20 min/次,4次/d。觀察組患者在對照組的基礎上進行空氣壓力波療法聯合電動起立床訓練,空氣壓力波療法:術后第1天,采用空氣波壓力循環治療儀(廣州龍之杰科技有限公司,型號:LGT-2200S)進行治療,患者取平臥位,套好壓力護套并調整尼龍搭扣,連接儀器壓力管后打開開關,壓力設置為60 mmHg(1 mmHg=0.133 kPa),按足部、小腿、大腿順序進行充氣,20 min/次,2次/d。電動起立床訓練:采用電動直立床(常州市璟誠醫療康復設備有限公司,型號:JC-ZLC-03),初始角度設置為15°~20°,訓練15 min,期間密切觀察患者心率、面色等變化,若未出現不適情況可適當增加訓練角度,調整為20°~30°,繼續訓練15 min,2次/d。第2天訓練以前1 d訓練最終角度為基礎訓練,至患者可90°站立,且未出現不適感停止。兩組患者均持續干預2周。
1.3 觀察指標①DVT發生情況。比較兩組患者干預期間下肢DVT發生情況,患肢腫脹且大腿內側與小腿后方壓痛明顯,可見皮膚呈暗紅色,淺靜脈怒張,超聲檢查可見靜脈增粗,腔內低回聲結節,無血流信號,血漿D- 二聚體濃度明顯升高且超過正常水平提示患者發生下肢DVT。②血液流變學指標。分別于干預前后采集患者空腹靜脈血約5 mL,離心(3000 r/min,10 min)后取血清,經全自動血液流變分析儀檢測患者血漿黏度、全血低切黏度、全血高切黏度、紅細胞聚集指數。③髖關節功能。采用髖關節功能評分表(Harris)[6]評估兩組患者干預前后髖關節功能,量表總分100分,分為4個維度:疼痛44分、畸形4分、關節功能47分、關節活動度5分,分值與髖關節功能呈正比。④視覺模擬疼痛量表(VAS)[7]評分與Barthel指數(BI)[8]評分。分別于干預前后采用VAS評分評估患者疼痛程度,總分10分,0分為無痛,10分為強烈疼痛,無法忍受,評分越高,則患者疼痛感越強;采用BI評分評估患者生活能力,總分100分,共10個項目,分值與生活能力呈正比。
1.4 統計學方法采用SPSS 20.0統計學軟件分析數據,計數資料以[ 例(%)]表示,兩組間比較采用χ2檢驗;本研究計量資料數據經 S-W法檢驗證實服從正態分布,以(±s)表示,兩組間比較采用t檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者下肢DVT發生情況比較干預期間觀察組患者下肢DVT總發生率為3.03%(1/33),低于對照組的25.00%(8/32),差異有統計學意義(χ2=4.861,P<0.05)。
2.2 兩組患者血液流變學指標比較與干預前比,干預后兩組患者血漿黏度、全血低切黏度、全血高切黏度、紅細胞聚集指數均降低,且觀察組均低于對照組,差異均有統計學意義(均P<0.05),見表1。
表1 兩組患者血液流變學指標比較(±s)
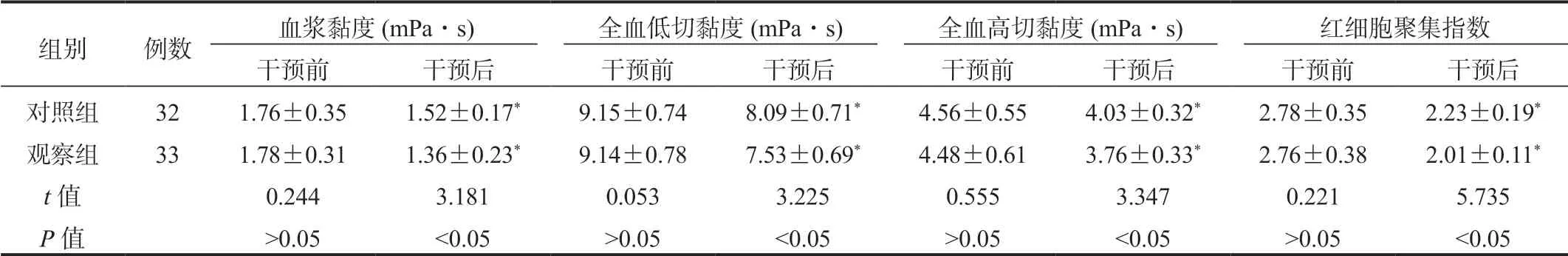
表1 兩組患者血液流變學指標比較(±s)
注:與干預前比,*P<0.05。
組別 例數 血漿黏度(mPa·s) 全血低切黏度(mPa·s) 全血高切黏度(mPa·s) 紅細胞聚集指數干預前 干預后 干預前 干預后 干預前 干預后 干預前 干預后對照組 32 1.76±0.35 1.52±0.17* 9.15±0.74 8.09±0.71* 4.56±0.55 4.03±0.32* 2.78±0.35 2.23±0.19*觀察組 33 1.78±0.31 1.36±0.23* 9.14±0.78 7.53±0.69* 4.48±0.61 3.76±0.33* 2.76±0.38 2.01±0.11*t值 0.244 3.181 0.053 3.225 0.555 3.347 0.221 5.735 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.3 兩組患者髖關節功能評分比較與干預前比,干預后兩組患者疼痛、畸形、關節功能、關節活動度評分均升高,且觀察組均高于對照組,差異均有統計學意義(均P<0.05),見表2。
表2 兩組患者髖關節功能評分比較(±s ,分)
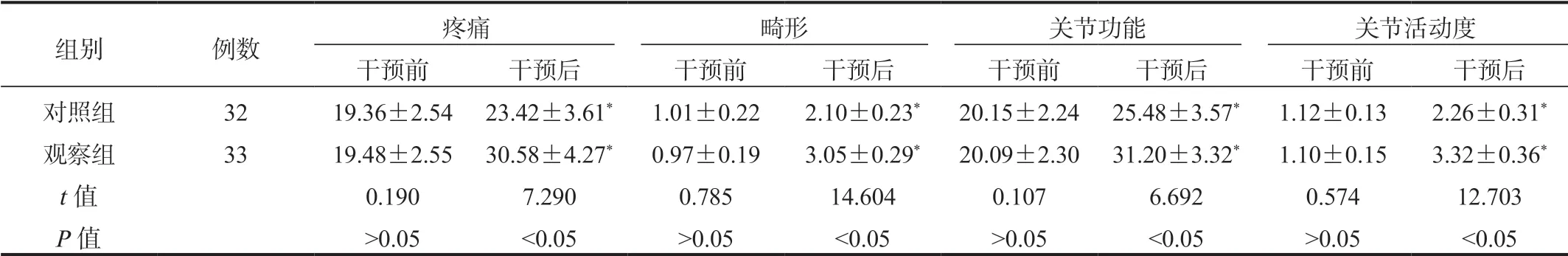
表2 兩組患者髖關節功能評分比較(±s ,分)
注:與干預前比,*P<0.05。
組別 例數 疼痛 畸形 關節功能 關節活動度干預前 干預后 干預前 干預后 干預前 干預后 干預前 干預后對照組 32 19.36±2.5423.42±3.61* 1.01±0.22 2.10±0.23* 20.15±2.2425.48±3.57* 1.12±0.13 2.26±0.31*觀察組 33 19.48±2.5530.58±4.27* 0.97±0.19 3.05±0.29* 20.09±2.3031.20±3.32* 1.10±0.15 3.32±0.36*t值 0.190 7.290 0.785 14.604 0.107 6.692 0.574 12.703 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 兩組患者VAS、BI評分比較與干預前比,干預后兩組患者VAS評分均降低,且觀察組低于對照組;兩組患者BI評分均升高,且觀察組高于對照組,差異均有統計學意義(均P<0.05),見表3。
表3 兩組患者VAS、BI評分比較(±s ,分)
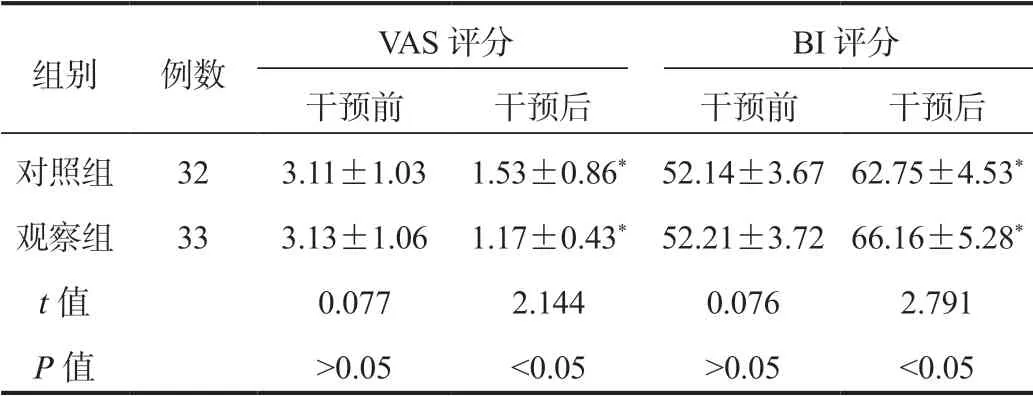
表3 兩組患者VAS、BI評分比較(±s ,分)
注:與干預前比,*P<0.05。VAS:視覺模擬疼痛量表;BI:Barthel指數。
組別 例數 VAS評分 BI評分干預前 干預后 干預前 干預后對照組 32 3.11±1.031.53±0.86*52.14±3.6762.75±4.53*觀察組 33 3.13±1.061.17±0.43*52.21±3.7266.16±5.28*t值 0.077 2.144 0.076 2.791 P值 >0.05 <0.05 >0.05 <0.05
3 討論
由于老年人群身體機能退化,導致其骨量大量流失,出現多種疾病。骨折發生后,患者骨結構受到破壞性擠壓,導致血管內膜損傷,血液凝血系統被激活,使得血液處于高凝狀態。手術會進一步造成血管內皮、組織等損傷,加之術中麻醉、制動等操作導致周圍靜脈舒張,術后患肢抬高、活動受限等使靜脈血流緩慢,加劇血液高凝狀態,極易誘發下肢DVT,對患者手術療效與術后日常生活產生影響,故術后早期采取防治措施可有效改善患者下肢血液的瘀滯狀態,加速血液循環,糾正血液流變學紊亂,促進下肢靜脈回流,從而降低下肢DVT的發生率[9]。
空氣壓力波療法屬于機械預防方法,通過反復充放氣有序擠壓患者肢體遠端 - 近端,對肢體組織形成有順序的循環壓力,加快組織液回流,防止凝血因子聚集黏附血管內膜,增加纖溶系統活性,改善周圍血管凝血狀態與微循環,促進血液及淋巴循環的流動[10]。電動起立床利用儀器改變患者體位,使其維持被動直立狀態,能夠增加視野及活動范圍,改善下肢血液循環,有效預防下肢DVT[11]。空氣壓力波療法與電動起立床訓練聯合干預,可加快血液流速,促進靜脈回流,有效改善老年患者靜脈血流滯緩的情況和局部血液循環,減輕局部疼痛、腫脹,更好地預防下肢DVT,有利于常規康復訓練的進行,進而促進髖關節功能和生活能力的恢復[12]。本研究結果中顯示,干預期間觀察組患者下肢DVT總發生率與干預后血漿黏度、全血低切黏度、全血高切黏度、紅細胞聚集指數均低于對照組,提示空氣壓力波療法聯合電動起立床訓練可有效改善髖關節置換術后老年患者的血液流變學,降低下肢DVT發 生率。
髖關節置換術對患者局部肌肉軟組織與神經血管均有所損傷,因手術傷口較大,故患者術后存在不同程度疼痛,影響常規訓練依從性,導致訓練效果欠佳。空氣壓力波通過對肢體進行周期性的序列擠壓,發揮“肌肉泵”效應,將靜脈血液與淋巴液驅向近心端,提高靜脈流速和心輸出量,減少血液瘀滯;且空氣壓力波療法中氣囊對患肢的壓迫作用可增加下肢氧及其他營養成分供給,促進新陳代謝,加快病理產物代謝及排泄,進而減少炎癥產物對外周感受器的刺激,有效緩解患處疼痛,減輕局部腫脹[13]。電動起立床訓練能夠增強對肌肉控制能力,為后續步態訓練奠定基礎,還可在一定程度上刺激患者神經系統,減輕由神經血管損傷引起的疼痛反應[14]。本研究結果顯示,干預后觀察組患者疼痛、畸形、關節功能、關節活動度評分及BI評分均高于對照組,VAS評分低于對照組,提示空氣壓力波療法聯合電動起立床訓練可有效改善髖關節置換術后老年患者髖關節功能,減輕疼痛程度,提高患者生活能力,利于預后恢復。
綜上,空氣壓力波療法聯合電動起立床訓練能夠有效改善髖關節置換術后老年患者血液高凝狀態,預防下肢DVT的發生,緩解患者疼痛,同時促進髖關節功能恢復,提高患者生活能力,值得臨床推廣與應用。

