改良Parks切口與直肌線狀折疊術聯合應用治療成人共同性斜視
許小賀,傅秀麗,魯 璐
0 引言
斜視是臨床常見的眼外肌性疾病,是指兩眼不能同時注視目標。成人斜視可分為共同性斜視及麻痹性斜視兩大類,共同性斜視以眼球無運動障礙、第一眼位和第二眼位斜視度相等為主要臨床特征,而麻痹性斜視患者則伴有眼球運動受限。成人共同性斜視不僅影響患者的視力功能,還對其面部美觀度造成了極大的負性影響[1-2]。目前多采用手術進行治療,直肌線狀折疊術是治療該疾病的主要術式之一,通過縫線將直肌折疊縫合縮短肌肉而達到增強收縮力的作用[3-4]。相關研究指出,手術切口也是影響手術療效的重要因素,且斜視手術后瘢痕形成是降低眼部美觀度的主要原因[5]。角膜緣梯形結膜瓣切口及直肌止端切口是常規的手術切口,角膜緣梯形結膜瓣切口具有手術視野廣闊等優點,但術中需分離大部分球結膜,對相關組織的損傷較大,可能會影響斜視矯正效果[6]。而采用直肌止端切口會切開肌鞘,切斷肌肉,術后并發癥較多,可能會出現眼部缺血,影響術后恢復[7]。改良Parks切口因具有切口小等優點,逐漸應用于臨床,可避免損傷角膜緣神經叢,減輕了對角膜及周圍組織、神經的影響,有助于術后眼部功能恢復[8],但目前對于其與直肌線狀折疊術聯合應用治療成人共同性斜視的效果尚處于探索階段。故本研究旨在探究改良Parks切口與直肌線狀折疊術聯合應用治療成人共同性斜視療效及對術后視功能恢復及眼部美觀度的影響,為該疾病治療中手術切口的選擇提供參考。
1 對象和方法
1.1對象以2019-06/2021-06成人共同性水平斜視患者160例為研究對象,根據手術方法的不同分為觀察組(改良Parks切口與直肌線狀折疊術聯合應用,89例)及對照組(角膜緣梯形結膜瓣切口與直肌線狀折疊術聯合應用,71例)。納入標準:(1)符合《我國斜視分類專家共識(2015年)》[9]關于共同性水平斜視的診斷標準;(2)ASA分級Ⅰ~Ⅱ級;(3)具斜視矯正手術指征;(4)臨床資料完整者;(5)年齡≥18歲;(6)行直肌線狀折疊術治療者。排除標準:(1)眼部器質性病變患者;(2)術前1mo內有服用影響淚腺穩定性藥物者;(3)合并自身免疫性疾病患者;(4)合并凝血功能異常者;(5)合并惡性腫瘤患者;(6)妊娠或哺乳期婦女;(7)不配合治療者;(8)既往有眼部或顱腦外傷手術史者。本研究經醫學倫理委員會審核批準(No.20192828739),患者均知情同意并簽署知情同意書。
1.2方法
1.2.1切口處理方法對照組在術中行角膜緣梯形結膜瓣切口,于距角膜1mm處作1個約7mm長的弧形切口,沿切口約8mm,使結膜呈放射狀,對肌間膜、韌帶予以分離,關閉切口。觀察組在術中行改良Parks切口,于距角膜邊緣7mm處作1個約5mm的與鞏膜平行的切口,將結膜與前Tenon囊切口至鞏膜處,插入大斜視鉤,勾住直肌,置入小斜視鉤,滑動至肌間膜方向,跨過大斜視鉤,反復來回,切斷肌間膜,在肌止端套環縫線。
1.2.2手術方法鹽酸丙美卡因表面麻醉,2%利多卡因球結膜下直肌浸潤麻醉,在行結膜切口后,勾取直肌,分離肌間膜和節制韌帶,充分暴露直肌,用單針6-0可吸收縫線,從擬縮短處的肌肉背面進針,做1/2寬度半層縫線,再由肌肉背面中央進針并穿入,形成套環,做好最后將針從淺層鞏膜穿出,結扎縫線,完成手術。
XRCC1基因Arg399Gln位點多態性對卵巢癌患者鉑類藥物化療敏感性及臨床預后影響的Meta分析…… 向安玲等(14):1968
1.2.3觀察指標(1)手術相關指標:比較兩組手術時間、切口長度、術中出血量及住院時間。(2)臨床癥狀評分:應用裂隙燈觀察患者術前及術后1wk角膜染色情況(4個象限),總積分與染色程度呈正比,總分0~12分;采用標準干眼癥狀評估問卷(standard patient of eye dryness,SPEED)[10]評價患者術前及術后1wk干眼癥狀嚴重程度,主要包括眼部干澀感、異物感、疼痛等癥狀,分值范圍為0~24分,得分越高表示干眼癥狀越嚴重;采用視覺模擬評分法(visual analogue scale,VAS)[11]評價患者術后24h及術后1wk的疼痛感,分為范圍為0~10分,得分越高表示患者疼痛越嚴重。(3)視覺功能:應用三棱鏡加遮蓋法檢測患者術前術后1mo的融合范圍、斜視角,采用Titmus立體圖測定33cm立體視,采用Clement Clarke international同視機測定5m立體視。(4)淚膜功能:使用莢膜地形圖儀測患者術前及術后1wk的角膜表面規則性指數(surface regularity index,SRI);應用裂隙燈評價患者淚膜破裂時間;淚液分泌量測定:取一長寬為35mm×5mm的Whatman 41號試紙,一端折彎置于下瞼內側1/3結膜囊內,輕閉雙眼,于5min后取出濾紙,測量淚液浸濕長度,每次測量2下,取平均值。(5)眼部美觀度:于術后1wk采用溫哥華瘢痕量表(Vancouver scar scale,VSS)[12]評價瘢痕嚴重程度,主要包括色澤、血管分布、厚度等7個方面,總分分值范圍為0~18分,得分越高表示瘢痕越嚴重。(6)并發癥:于術后1mo統計患者結膜愈合不良、散光等并發癥發生情況。
療效評定標準:于術后1wk參照《斜視療效評價標準》[13]中共同性斜視的療效評定標準進行評價。完全功能治愈:術后雙眼視力恢復正常,眼位在任何情況下均正位,中心窩融合,正常視網膜對應,無自覺癥狀;不完全功能治愈:存在輕度弱視或有小度數眼位偏斜,存在中心融合,有黃斑或周邊部立體視,有自覺癥狀;臨床治愈:無雙眼單視功能,第一眼位在±15△以內,上、下偏斜10△以內。未達到上述標準即為無效。總有效率=(完全功能治愈例數+不完全功能治愈例數+臨床治愈例數)/總例數×100%。

2 結果
2.1兩組一般資料比較兩組一般資料比較,差異均無統計學意義(P>0.05),見表1。

表1 兩組一般資料比較
2.2兩組臨床療效比較術后1wk,觀察組手術總有效率高于對照組,差異有統計學意義(P=0.044),見表2。

表2 兩組臨床療效比較 例
2.3兩組手術相關指標比較觀察組手術切口長度短于對照組,差異有統計學意義(P<0.05),見表3。
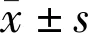
表3 兩組手術相關指標比較
2.4兩組臨床癥狀評分比較兩組術前角膜熒光染色積分、SPEED評分比較,差異均無統計學意義(P>0.05);兩組術后1wk角膜熒光染色積分、SPEED評分均低于術前,且觀察組低于對照組,差異均有統計學意義(P<0.05)。兩組術后24h的VAS評分比較,差異無統計學意義(P>0.05);觀察組術后1wk的VAS評分低于對照組,差異有統計學意義(P<0.001),見表4。

表4 兩組臨床癥狀評分比較 分)
2.5兩組手術前后視覺功能比較兩組術前融合范圍、斜視角、立體視均對比,差異均無統計學意義(P>0.05);觀察組術后1mo開散性融合范圍及視近33cm、視遠5m斜視角大于對照組,輻輳性融合范圍小于對照組,視近33cm、視遠5m立體視低于對照組,差異均有統計學意義(P<0.05),見表5。
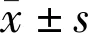
表5 兩組手術前后視覺功能比較
2.6兩組淚膜功能比較兩組術前淚膜破裂時間、淚液分泌量及SRI值比較,差異均無統計學意義(P>0.05);兩組術后1wk淚膜破裂時間長于術前,淚液分泌量多于術前,SRI值大于術前,差異均有統計學意義(P<0.05);觀察組術后1wk淚膜破裂時間長于對照組,淚液分泌量多于對照組,SRI值大于對照組,差異均有統計學意義(P<0.05),見表6。
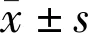
表6 兩組淚膜功能比較
2.7兩組術后VSS評分比較觀察組術后1wk VSS評分低于對照組,差異有統計學意義(P<0.01),見表7。

表7 兩組術后1wk VSS評分比較 分)
2.8兩組術后并發癥發生率比較術后1mo,觀察組并發癥總發生率低于對照組,差異有統計學意義(P=0.044),見表8。

表8 兩組術后1mo并發癥發生率比較 例
3 討論
成人共同性斜視是一種常見的眼外肌病,為眼科常見多發病,患者以眼位偏向顳側、眼球無運動障礙、無復視為主要臨床特征。患者雙眼不同時注射目標,給其生活帶來諸多不便[14]。手術是治療共同性斜視的主要手段之一,主要是對患者眼部組織肌肉進行調整,以達到矯正斜視的作用。行角膜緣梯形結膜瓣切口治療時,雖手術視野較為廣闊,但術中需分離大部分球結膜,可能會影響斜視矯正效果[15]。改良Parks切口是在常規切口上進行改良,可有效減小手術切口長度,并且其位于患者眼瞼內,術后無需拆線,在術中也不需要對肌止端前部組織進行分離,可減輕對眼部神經的損傷,有助于術后眼部功能的恢復[16]。本研究發現,經改良Parks切口聯合直肌線狀折疊術治療的臨床療效較高,可促進視功能及淚膜功能恢復,這主要與經改良Parks切口治療可減輕對眼部相關組織及神經的損傷有關,且該術式治療時術野清晰,分離肌肉時不易誤傷肌腱,保證了鞘膜的完整性,可進一步減少對眼部神經的損傷,進而可促進視功能恢復。另外,本研究結果顯示,經改良Parks切口治療,可縮短手術切口長度,與既往研究結果相同[17],我們認為,這可能是術式能促進術后恢復的重要原因之一。
成人共同性斜視患者發病后雙眼無法同時注視同一目標,眼球運動受限,易導致患者出現眼部干澀、有異物感及淚膜穩定性差等現象,且可發展為干眼,影響患者的視力,并給其生活帶來了極大的不便[18]。相關研究指出,患者出現術后干眼與其淚膜功能異常有關[19]。因本研究發現,經改良Parks切口治療,可有效改善患者淚膜功能,故我們認為,該方法治療或可減輕患者干眼等癥狀。經進一步分析發現,觀察組角膜熒光染色積分、SPEED評分及VAS評分低于對照組,說明對患者給予改良Parks切口治療,可減輕角膜染色、干眼程度及術后疼痛,證實了上述猜想。其原因在于,改良Parks切口治療的手術切口較小,可減輕對周圍組織的損傷,緩解術后疼痛,并能防止筋膜組織夾帶于切口導致的切口愈合不良,大大減少了術后出現長期結膜充血、瘢痕增生等并發癥,且結膜與肌肉組織無黏連,保證了眼球運動功能的健全,進而可減輕臨床癥狀,促進術后恢復[20-21]。
眼部是人臉的重要組成部分,其不僅可通過感知光線發揮來提供視覺,還對面部美觀度有著重要影響。角膜緣梯形結膜瓣切口聯合直肌線狀折疊術是目前成人共同性斜視治療的主要方法,可有效促進患者視功能恢復[22]。但相關報道指出,該術式治療或會延緩術后恢復,并可導致瘢痕形成,影響面部美觀度[23]。行角膜緣梯形結膜瓣切口治療時,術中需分離大部分球結膜,可能會影響斜視矯正效果,并且術后眼部結膜易出現瘢痕,進而導致眼部美觀度降低[24]。而將改良Parks切口應用于斜視的手術治療中,可避免出現傳統切口因位于瞼裂區而影響美觀的現象,術后準確處理結膜、筋膜等組織,保留了相關組織的解剖關系,減少了術后黏連的發生。本研究結果顯示,對成人共同性斜視給予改良Parks切口與直肌線狀折疊術聯合治療,可促進切口愈合,提高眼部美觀度,這主要是因為改良Parks切口能精細對位或縫合結膜切口,防止筋膜組織夾帶于切口導致的切口愈合不良,進而可促進切口恢復。另外,本研究發現,觀察組并發癥發生率低于對照組,說明對患者給予改良Parks切口治療,可減少并發癥,這主要與因該術式治療能促進眼部切口恢復,縮短切口暴露時間有關,我們認為,這或也是該術式能促進術后視功能恢復的重要因素之一。
綜上所述,對成人共同性斜視給予改良Parks切口與直肌線狀折疊術聯合治療,不僅能提高手術療效,促進視功能及淚膜功能恢復,還能減輕干眼程度及術后疼痛感,提高眼部美觀度,并可降低術后并發癥發生率。

