肝硬化食管靜脈曲張破裂出血的臨床特點與危險因素分析
唐學良 張暉 凌明強
1廣州市番禺區第二人民醫院急診科,廣州 511430;2廣州市番禺區何賢紀念醫院消化內科,廣州 511400
肝硬化是常見的慢性進行性肝病[1]。以往研究表明,約有40%~60%的肝硬化患者產生門靜脈高壓,從而導致患者發生食管胃靜脈曲張(gastroesophageal varices,GOV)[2-4]。持續的門靜脈高壓會造成靜脈曲張進行性加重,并進一步引發食管胃靜脈曲張破裂出血(esophagogastric variceal bleeding,EVB)[5-6]。有研究顯示,約35%~60%的GOV患者會引發EVB,并造成當中30%~50%的患者死亡[7-10]。本研究旨在通過分析肝硬化患者中發生EVB的相關特征,探討其相關危險因素,為制定臨床救治干預策略提供參考。
資料與方法
1、一般資料
以2019年1月至2021年12月在廣州市番禺區第二人民醫院與廣州市番禺區何賢紀念醫院收治的共302例肝硬化GOV患者為調查對象,男210例,女92例,年齡(51.52±7.97)歲。按是否發生破裂出血分為研究組(EVB患者,118例)和對照組(GOV非出血患者,184例),所有調查對象均簽署知情同意書。納入標準:(1)年齡≥18歲;(2)明確診斷為肝硬化,且有臨床、生化、影像學指標支持;(3)首次EVB,且既往未接受過任何與GOV相關的內鏡下治療;(4)無嚴重心肺系統、精神疾病及腫瘤。排除標準:(1)尚處在上消化道(食管、胃、十二指腸)穿孔或出血的急性期;(2)尚處在腦血管疾病急性發作期;(3)因肝昏迷,或食管或咽喉疾患而導致內鏡無法插入檢查者;(4)患有急性呼吸道傳染病;(5)既往有靜脈性上消化道出血史,但不能確定出血原因者。
本研究經廣州市番禺區第二人民醫院醫學倫理委員會審批通過(2019001號)。
2、方法
收集患者一般人口學資料,包括年齡、性別、病因。臨床資料,包括凝血酶原時間(prothrombin time,PT)、活化部分凝血酶原時間(activated partial thromboplastin time,APTT)、血小板計數(platelets,PLT)、總膽紅素(total bilirubin,TBIL)、白蛋白(albumin,ALB)、脾厚度,脾靜脈、門靜脈主干內徑,有無腹水、紅色征、門靜脈血栓、肝性腦病、肝腎綜合征,及肝功能分級(Child-Pugh)、GOV程度分級等。
3、統計學方法
采用EpiData 3.1雙錄入建立數據庫,SPSS 25.0軟件進行統計分析,符合正態分布的計量資料以均數±標準差(±s)表示,組間比較采用獨立樣本t檢驗;計數資料用構成比(%)表示,采用χ2檢驗。以是否發生EVB為因變量(是為1,否為0);將單因素分析中有統計學意義的因素引入回歸模型,以腹水、紅色征、門靜脈血栓、肝性腦病、肝腎綜合征(有為1,無為0)、Child-Pugh分級(C級為2,B級為1,A級為0)等因素為自變量,以PT、PLT、TBIL、ALB、脾靜脈主干內徑、門靜脈主干內徑和脾厚度為協變量進行多因素logistic回歸分析。以P<0.05為差異有統計學意義。
結 果
1、兩組患者一般情況與臨床指標比較
EVB患者占GOV患者的39.07%(118∕302),研究組和對照組分別為118例和184例,比例為0.64∶1;兩組在性別、年齡和病因構成方面差異均無統計學意義(均P>0.05);研究組和對照組在APPT、是否有肝性腦病、是否有肝腎綜合征和Child-Pugh分級構成方面差異均無統計學意義(均P>0.05);在PT、PLT、TBIL、ALB、脾靜脈主干內徑、門靜脈主干內徑、脾厚度、有無腹水、有無紅色征、有無門靜脈血栓、食管靜脈曲張程度構成方面差異均有統計學意義(均P<0.01)。見表1。
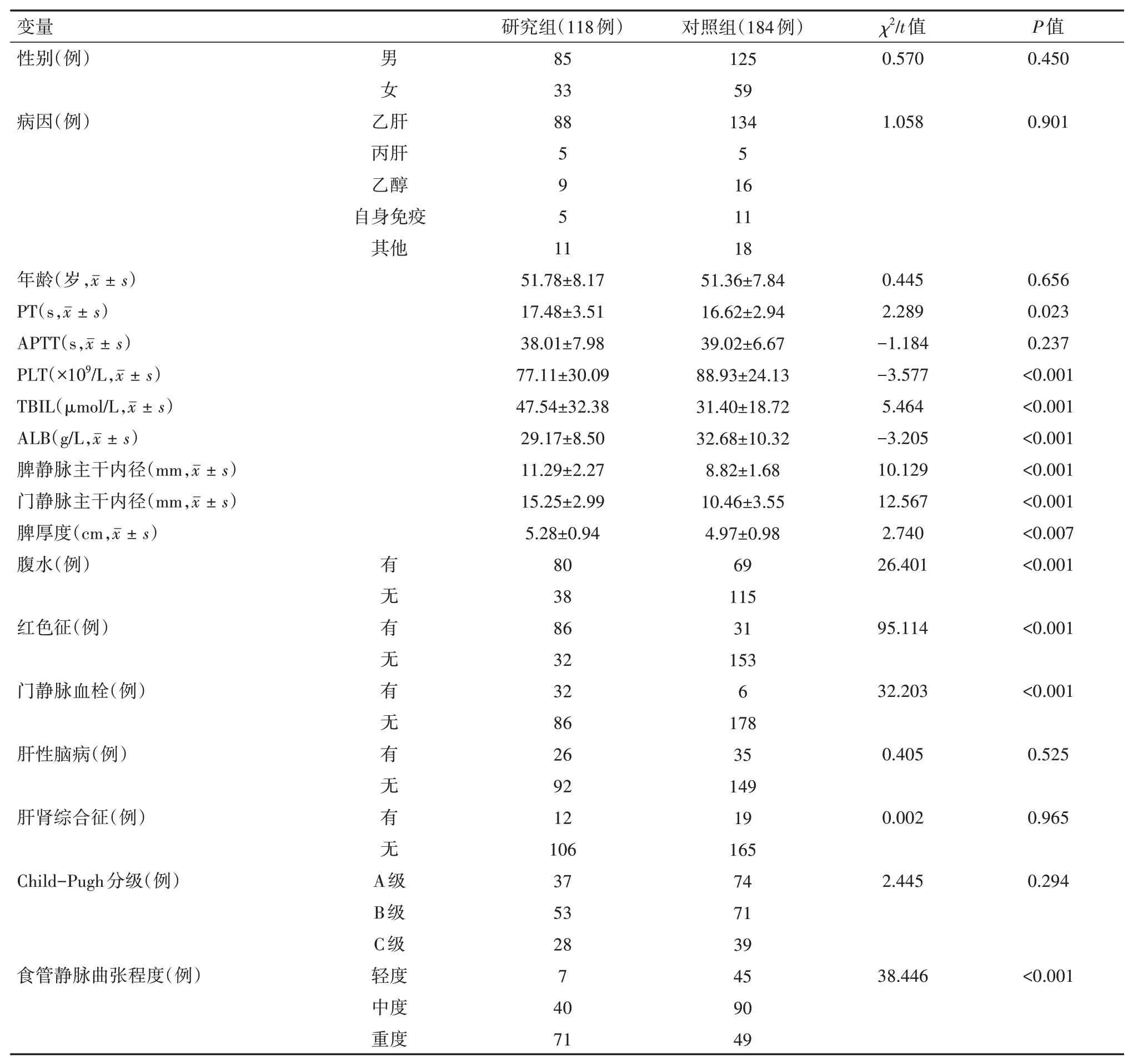
表1 兩組肝硬化食管靜脈曲張患者指標比較
2、EVB的logistic多因素回歸分析
結果顯示,紅色征(OR=5.606,95%CI1.615~20.650)、食管靜脈曲張程度(OR=3.337,95%CI1.057~15.079)、門靜脈 內 徑(OR=1.703,95%CI1.008~4.340)、脾厚度(OR=1.564,95%CI1.022~3.563)、PT(OR=1.043,95%CI1.004~1.082)是影響EVB的獨立危險因素(均P<0.05),PLT(OR=0.737,95%CI0.291~0.833)、ALB(OR=0.663,95%CI0.172~0.878)是EVB的保護因素(均P<0.05),見表2。

表2 118例肝硬化患者食管靜脈曲張破裂出血的多因素logistic回歸分析
討 論
肝硬化具有發病率、致殘率高,并發癥多的特點,現已成為中國所面臨的嚴重公共衛生問題,對我國經濟發展和人民健康造成嚴重負擔[11]。門脈高壓是肝硬化失代償期間的主要病理生理改變,主要臨床表現為脾腫大、腹水和側支循環的形成,進展成為EVB等嚴重并發癥可加速患者的死亡[12-13]。有研究者指出,肝硬化患者發生GOV后,血管內徑增大,血流增加,并伴隨著靜脈壁的張力增加而導致其承受力降低,同時周圍組織的支撐功能減弱[14]。當曲張的食管靜脈無法耐受進行性上升的門靜脈高壓而導致破裂,便造成EVB[15]。每年有3%~12%的肝硬化患者發生GOV,其中8%~12%的患者從小靜脈曲張進展至大靜脈曲張[16]。
本研究結果顯示,紅色征、食管靜脈曲張程度、門靜脈主干內徑、脾厚度均為發生EVB獨立危險因素。以往研究表明,靜脈壁在持續上升的壓力作用下曲張程度不斷上升,與此同時血管上皮與血管壁因正常結構受損,因靜脈壁厚度降低程度不一,薄弱的靜脈壁在內鏡下可見紅色征[17]。Duah A等[18]報導,當肝靜脈壓力梯度(hepatic venous pressure gradient,HVPG)>10 mmHg(1 mmHg=0.133 kPa)時可引起GOV等并發癥,HVPG是評判門脈高壓的金標準,其正常值為1~5 mmHg,當HVPG>12 mmHg時,患者有從GOV進展為EVB的風險[19-20]。與Njei B等[21]研究發現門靜脈內徑在1.6 cm及以上者發生EVB的風險相對更高,王春明等[22]研究報導門靜脈主干內徑為EVB的相關危險因素的結果相一致。國內外一些學者指出,脾厚度可作為判斷肝臟病理損傷嚴重程度的直接反應,脾厚度是重要的評價GOV程度和發生EVB風險的預測性因素之一,脾厚度、門靜脈內徑均與GOV的嚴重程度成正相關,2者越大發生EVB的風險程度亦越高[23-25]。
本研究結果顯示,PT是EVB的獨立危險因素,而PLT、ALB計數是EVB的保護因素。與國內外一些學者研究指出,PT是肝硬化并發上消化道出血的危險因素,肝硬化失代償期患者因肝臟合成凝血因子功能下降,PT延長,同時脾功能抗進破壞血小板,都使患者出血風險大大增加的結果相一致[26-27]。內鏡檢查是診斷GOV是否存在的金標準,臨床上如何正確預防GOV的發生,以及當患者發生EVB后如何獲得高效處置成為臨床工作中經常需要面對的問題[28-29]。國內學者研究結果顯示,EVB占上消化道出血病因的26.35~71.91%[30-31]。Lenzen H等[32]的研究顯示,EVB的發生具季節性特點,應提高EVB高風險人群對冬春季節防寒保暖對降低出血風險重要性的認識。當前,國內醫療機構對急重癥臨床救治工作的重視程度進一步強化,一些城市已逐漸重視急性上消化道出血及時性的問題,作為極具死亡風險的EVB,在區域性中心建立急性上消化道出血救治綠色通道已成為大勢所趨。
綜上所述,EVB作為肝硬化患者嚴重并發癥,其發生發展受多種因素的影響,紅色征、食管靜脈曲張程度、門靜脈內徑、脾厚度、PT是EVB的獨立危險因素,PLT、ALB是其的保護因素,臨床上應對患者開展早期干預,以減少或延緩EVB的發生發展。
作者貢獻聲明唐學良:撰寫論文;張暉:數據采集;凌明強:研究設計

