經橫突-椎弓根單側與常規椎弓根雙側穿刺PKP手術治療腰椎骨質疏松性椎體壓縮骨折的比較
浦玉良,宋建鋒,楊懂
(永煤集團總醫院骨科,河南商丘 476600)
經皮椎體后凸成形術(percutaneous kyphoplasty,PKP)是治療骨質疏松性椎體壓縮骨折(osteoporotic vertebral compression fracture,OVCF)的經典微創手術,目前,經椎弓根穿刺仍是主要的PKP路徑,然而單側穿刺需較大的外傾角方可使骨水泥分布越過椎體中線,有導致椎弓根內壁穿破、增加神經損傷和骨水泥滲漏的風險[1-3]。為此,有學者提出了“經橫突-椎弓根路徑(transverse process-pedicle approach,TPA)”行單側PKP穿刺,穿刺進針點較之椎弓根穿刺點外移3~5 mm左右[4]。解剖學證實,在腰椎L1-L4節段,經TPA路徑的穿刺點更偏外,外偏角更大,安全性也更高[5]。本研究納入2018年7月~2019年12月于我科行PKP手術治療的腰椎OVCF患者73例,對TPA路徑和雙側椎弓根路徑下PKP手術的各項指標進行綜合比較,以探討TPA路徑下單側PKP手術在腰椎OVCF患者的應用價值。
1 資料與方法
1.1 一般資料
本次研究為回顧性分析,依照PKP手術路徑的不同,將73例患者分為兩組:TPA組41例,采用TPA單側路徑開展PKP手術;傳統組32例,采用傳統雙側椎弓根路徑PKP手術。兩組患者的性別、年齡、骨折椎體、骨密度T值等資料差異均無統計學意義(P>0.05),見表1。
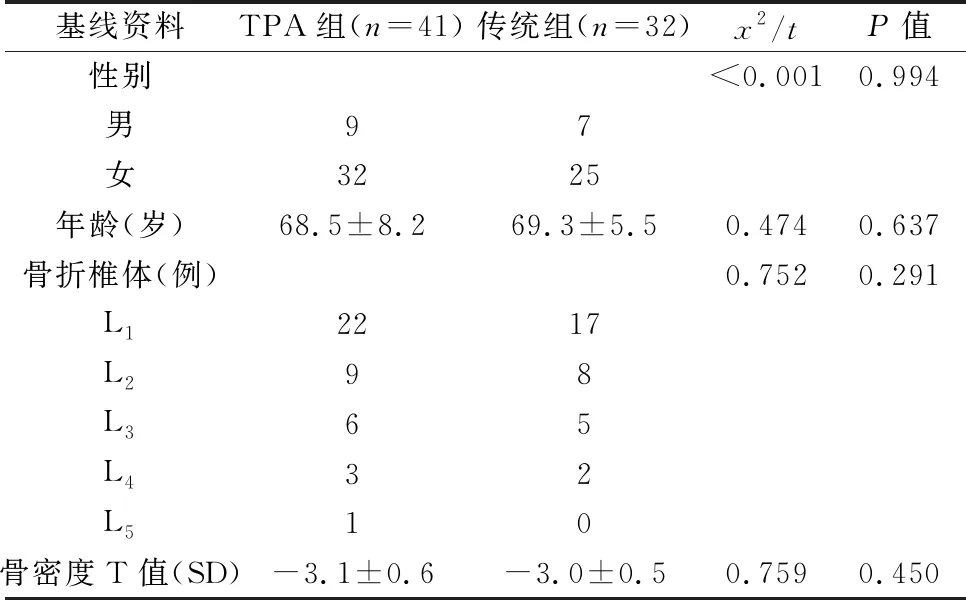
表1 兩組腰椎OVCF患者的一般資料
1.2 手術方法
兩組患者均由我科同一組醫生完成PKP操作。TPA組:患者俯臥,經C臂X線透視并結合術前正側位X線片確定骨折椎體,以棘突旁3~5 cm作為椎弓根皮膚穿刺點,確定后,以1%濃度的利多卡因作局部浸潤麻醉。以長針頭對擬穿刺的椎弓根位置定位后,以椎弓根影外緣3~5 mm橫突的中份位置為進針點,L1至L5的穿刺進針外傾角分別為30°、32°、37°、42°、47°左右。實際操作中,可依據側位透視的骨折線位置適當調整穿刺針的頭傾角。若正位透視見穿刺針抵達但未超越椎弓根內緣,而側位透視見穿刺針抵達椎體后緣,則可繼續緩緩地錘擊進針,直至穿刺針抵達椎體后緣前方3 mm左右位置。拔出針芯并置入導針,導針抵達椎體前1/3左右時,正位透視見導針處于棘突或微越過棘突抵達對側,表明穿刺較理想。取出穿刺管,沿導針置入工作套管抵達椎體后緣前4~5 mm位置,置入直徑3 mm鉆頭建立骨隧道至椎體前1/3為止,將球囊置入傷椎內部進行適度撐開復位,透視見椎體高度矯正理想后,撤出球囊,緩緩注入骨水泥(注意C臂X線透視,若出現骨水泥滲漏痕跡或填充良好,則立即停止灌注)。骨水泥填充結束后,將推桿與之分離,工作套管旋轉并拔出。傳統組:行傳統雙側椎弓根路徑PKP手術,具體遵照2018年PKP規范化操作的專家共識[6]執行。
1.3 觀察指標
統計兩組患者的手術時間、術中X線透視次數、PKP穿刺外展角、骨水泥滲漏和彌散情況等手術情況;對患者術前、術后3 d、術后1年的VAS評分和傷椎前緣高度、后凸Cobb角進行評測和測量。VAS改善率=(術前評分-術后評分)/術前評分×100%;傷椎前緣高度改善率=(術后傷椎前緣高度-術前)/(正常椎體前緣高度-術前)×100%;后凸Cobb角改善率=(術前Cobb角-術后)/術前Cobb角×100%。骨水泥彌散情況以是否越過椎體中線進行簡單評價,即以單側分布率作為衡量指標。
1.4 統計學分析
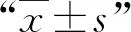
2 結果
兩組腰椎OVCF患者均成功完成PKP手術,術后VAS評分均獲顯著改善,傷椎前緣高度和后凸Cobb角也均獲良好的矯正,術后獲訪1年,總體療效穩定。
2.1 手術情況比較
與傳統組比較,TPA組手術時間顯著縮短(t=-11.238),X線透視次數顯著減少(t=-12.614),PKP穿刺外展角顯著增加(t=19.730),骨水泥注入量顯著減少(t=-8.548),差異均有統計學意義(P<0.05);TPA組的骨水泥單側分布率高于傳統組,骨水泥滲漏則有所降低,但差異無統計學意義(P>0.05),見表2。

表2 兩組腰椎OVCF患者的手術情況比較
2.2 手術療效比較
兩組患者術后3 d和1年的VAS改善率、椎體前緣高度改善率和后凸Cobb角改善率比較,差異均無統計學意義(P>0.05),見表3。組內比較,兩組患者術后3 d和1年的上述指標較為平穩(P>0.05),未見疼痛加重或椎體矯正度丟失現象。
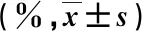
表3 兩組腰椎OVCF患者的手術療效比較
3 討論
3.1 單側TPA路徑的操作要點
單側TPA路徑下PKP手術的療效及安全性,主要取決于:①術中穿刺點和穿刺外展角的選擇;②術中骨水泥注射的規范化操作。筆者參照Wang等[5]的方案,對穿刺路徑的設計如圖1所示:M線為椎體中線,P點為椎弓根投影外側緣,即椎弓根穿刺進針點;N點為橫突中份,即TPA進針點。B、D點分別為椎弓根最狹窄處的內、外側緣,C點為BD連線的中點(即椎弓根最狹窄處的中點)。∠1、∠2和∠3分別表示穿刺的最大外展角、中點外展角和最小外展角。在圖1a和1b中可見,TPA路徑的∠1~∠3角度顯著大于傳統椎弓根路徑。在規劃路徑時,一般以∠1~∠3角度范圍內為安全路徑,最理想的路徑選擇應該是在∠1~∠2之間、但略靠近∠2的外展角路徑,可最大限度地確保骨水泥在中線兩側均衡分布,同時避免椎弓根穿破或損傷的風險。

圖1 PKP手術穿刺路徑設計(a:傳統椎弓根路徑,b:TPA路徑)
3.2 單側TPA路徑的手術療效和路徑優勢
表2中可見,TPA組患者術后3 d和1年的VAS評分、傷椎前緣高度和后凸Cobb角的改善率均稍低于傳統組,這與臨床實際情況相符。在理論上,無論單側穿刺路徑做到了如何的優化,在骨水泥填充量、骨折椎體的擴張矯正和骨水泥均衡分布方面仍難以完全達到雙側PKP操作的理想效果。但上述指標的組間差異無統計學意義(P>0.05),提示單側TPA路徑的鎮痛和椎體矯正效果與傳統雙側PKP一致,可作為較理想的替代方案。
在穿刺路徑上,表1中可見,TPA路徑的外展角平均為(37.5±5.3)°,顯著大于傳統PKP的外展角(14.2±4.6)°。TPA路徑由于顯著增加了外展角,使得穿刺針更易于到達椎體中線,甚至抵達椎體對側,實現單側入路、雙側骨水泥灌注的效果[7]。TPA組術后的骨水泥單側椎體分布率僅7.3%(3/41),也證實了這一點。此外,單側TPA路徑也完美地體現了單側PKP的自身優勢:手術時間短,X線透視次數明顯減少。在骨水泥滲漏方面,TPA組略低于傳統組,但差異無統計學意義(P>0.05)。其原因有二:一者,相較于早期的PVP手術而言,PKP本身的滲漏率已得到了良好改善,因此單、雙側路徑下PKP手術的滲漏率差異并不顯著;二者,兩組的樣本數較小,也可能是未體現出顯著差異的原因之一。
綜上所述,本次研究通過觀察TPA路徑和傳統雙側路徑PKP手術的療效、骨折椎體矯正情況和手術相關指標,經分組比較證實,兩種方式PKP手術的總體療效相近,但TPA路徑的手術時間短、X線透視次數少,是可用于替代雙側PKP手術的單側PKP穿刺理想路徑。

