基層醫療機構資源與服務發展狀況及其趨勢預測分析
賀淑萍 楊海豐 謝言 黃浩 卞麗
1.湖北中醫藥大學黃家湖醫院信息科,湖北武漢 430065;2.湖北中醫藥大學信息工程學院,湖北武漢 430065;3.湖北大學物理與電子科學學院,湖北武漢 430062
為調整“倒三角”的醫療資源結構為穩固、具有良好循環的“正金字塔”結構,形成公平、可及、有序、合理的就醫格局,新醫改以來國家出臺一系列實施分級診療制度的政策文件[1-5],推動形成“基層首診、雙向轉診、極慢分治、上下聯動”的分級診療模式。實現分級診療之關鍵在于“基層首診”,而基層醫療機構資源和服務則是形成“基層首診”的關鍵因素。為反映新醫改以來基層醫療機構資源和服務狀況,大量學者對基層醫療機構的資源、服務進行了相關研究。一部分研究以社區衛生服務中心和鄉鎮衛生院為重點,研究基層醫療機構資源配置和服務發展現狀,評價基層醫療機構服務能力[6-7],或通過構建某單位或地區基層醫療服務預測模型預測總診療量[8-9]。還有一部分研究則著眼于人力資源特別是全科醫師在基層醫療服務中的作用[10-15]。這些研究或從整體或從局部反映了近年來我國基層醫療機構的資源及服務現狀。本研究以此為基礎梳理新醫改以來全國基層醫療機構資源及服務發展情況,與醫院和醫療服務體系整體情況作對比分析,并利用灰色模型預測基層醫療服務發展趨勢,為評價分級診療實施效果、優化醫療資源配置提供參考。
1 資料與方法
1.1 資料來源
研究所用數據來自《中國衛生統計年鑒》(2004—2012 年)、《中國衛生和計劃生育統計年鑒》(2013—2017 年)、《中國衛生健康統計年鑒》(2018—2019 年)和《國家衛生服務調查報告》(2003、2008、2013 年),從中選取醫療服務體系的兩大核心,即醫院(包括綜合醫院、中醫醫院、專科醫院等)和基層醫療機構(包括:社區衛生服務中心(站)、街道衛生院、鄉鎮衛生院、村衛生室、門診部、診所(醫務室))的機構數、床位數、執業(助理)醫師數、執業醫師數、全科醫師數、注冊護士數、藥師(士)數、技師(士)數、診療人次數、醫師日均擔負診療人次數、病床使用率、醫師日均擔負住院床日等主要指標數據。
1.2 研究方法
利用描述性統計方法,對機構數、床位數、人員配置(包括執業(助理)醫師、執業醫師、注冊護士、藥師、技師(士)、全科醫師數)對比分析基層醫療機構和醫院的機構、床位、人員配置、診療服務、住院服務,然后利用近年來形成的診療人次數、全科醫師數等時間序列數據,采用灰色系統模型GM(1,1)預測2019—2021 年基層醫療機構人員、診療量變化趨勢,分析其在醫療服務體系中的比重變化。
2 結果
2.1 機構數量
2010—2018 年基層醫療機構數總體呈穩中有升趨勢,2010 年基層醫療機構數901 709 所,醫療機構總數936 927 所,2018 年基層醫療機構數達到943 639 所,醫療機構總數997 433 家。2018 年基層醫療機構總數比2010 年增長4.65%;占醫療機構總量的比例為94.61%,比2010 年的96.24%下降1.63%。同期醫院類醫療機構則每年以5%~7%的速度增長,2010 年醫院總數20 918 所,2018 年達到33 009 所,比2010 年增長57.80%;占醫療機構總量的比例達到3.31%,比2010 年的2.23%增長1.08%。整體上,基層醫療機構數量在醫療服務體系中的比重大致呈下降趨勢,而醫院則保持上升趨勢。但從2012 年開始,基層醫療機構的環比增長率穩定上升。見圖1。
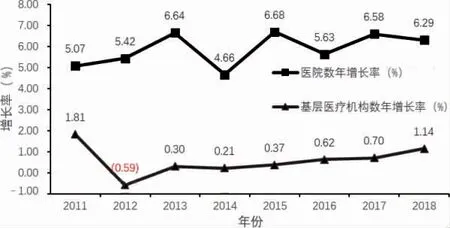
圖1 2010—2018 年基層醫療機構數與醫院數環比增長率趨勢
2.2 床位數量
近年來,基層醫療機構床位數一直保持增長趨勢,2010 年醫療機構總床位數4 786 831 張,其中基層醫療機構床位數1 192 242 張,占醫療機構總床位數24.91%。2018 年醫療機構總床位數8 404 078 張,其中基層醫療機構床位數達到1 583 577 張,比2010 年增長32.82%,其占醫療機構床位總量的比例為18.84%。同期,醫院床位總數在2010 年達3 387 437 張,2018 年達到6 519 749 張,比2010 年增長92.47%;占醫療機構床位總量的比例從2010 年的70.77%增加到77.58%。從不同歷史時期看,“新醫改”啟動前的5 年內,基層醫療機構、醫院床位分別增長35.92%、21.98%,之后在新醫改啟動后第一個5 年,增長率分別達到22.74%、46.71%,第二個5 年增長率分別為14.65%、31.42%。總體來看,基層醫療機構床位數雖然一直保持增長,但與此同時醫院的床位數增長更快,而且新醫改實施以后的兩個5 年醫院床位增長速度遠高于基層醫療機構。見圖2。
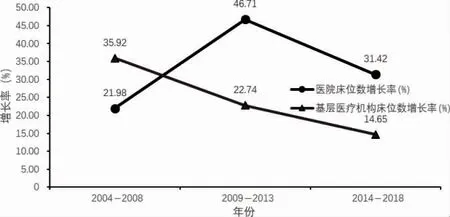
圖2 2004—2018 年基層醫療機構床位數與醫院床位數每5 年增長率趨勢
2.3 人員數量
2010—2018 年基層醫療機構醫、藥、護、技等衛生專業技術人員的絕對量始終保持增長,但占醫療機構相應類別人員總量的比例卻逐年下降。2018 年執業(助理)醫師總數達到1 305 108 例,其中執業醫師人數達882 282 例,比2010 年的949 054、645 480 例分別增長37.52%、36.69%,但占醫療機構相應類別人員[即占同年度醫療機構執業(助理)醫師總數、執業醫師數]的比例卻分別為36.18%、29.31%,與2010 年相比所占比例有所減少。同時期,醫院類醫療機構各類衛生技術人員不僅絕對量保持增長,而且占醫療機構相應類別人員總量的比例也保持增長。例如2018 年醫院類醫療機構執業(助理)醫師數達到2 053 527 名、其中執業醫師數達1 911 317 名,比2010 年的1 260 892、1 155 534 名分別增長62.86%、65.41%;占醫療機構相應類別人員的比例分別為56.93%、63.49%,與2010 年比較所占比例有所增加。注冊護士、藥師(士)和技師(士)的人員數在上述兩類醫療機構中的變化情況與執業(助理)醫師情況類似,特別是注冊護士和技師(士)人員數的占比情況是基層醫療機構遠低于醫院,且此比例整體呈下降趨勢。見表1~2。
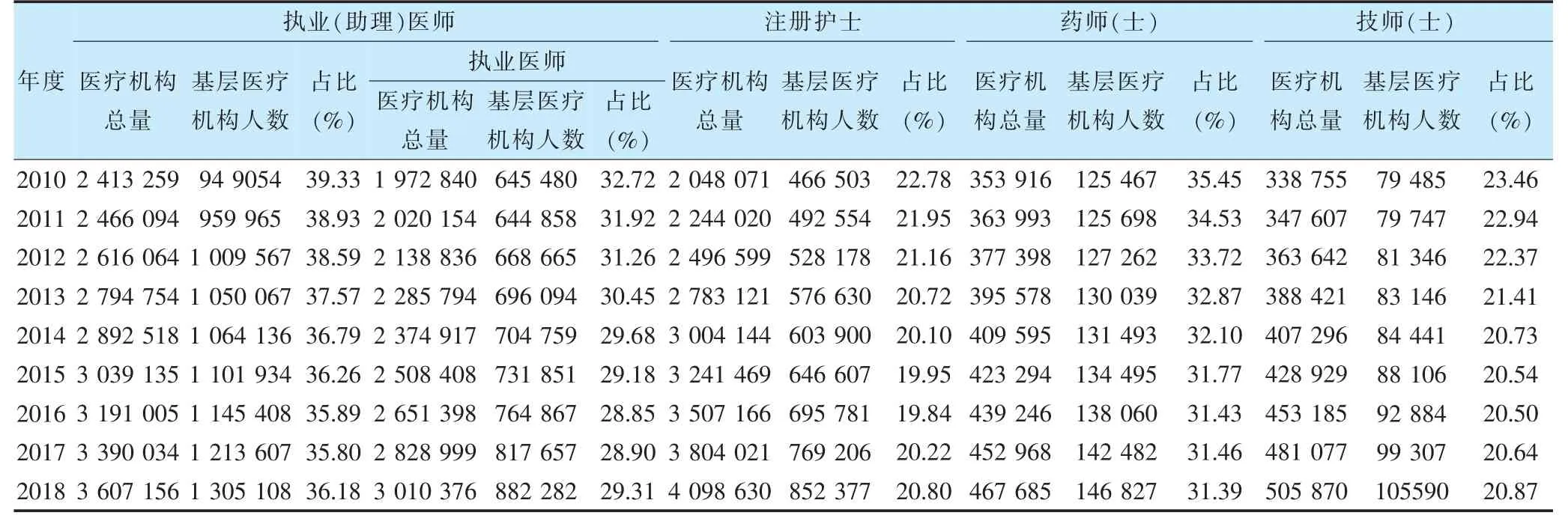
表1 2010—2018 年基層醫療機構衛生人員數及占醫療機構各相應類別人員數的比例

表2 2010—2018 年醫院類醫療機構衛生人員數及占醫療機構各相應類別人員
2012—2018 年我國全科醫師規模快速增長,已從2012 年的109 794 名、萬人口0.81 名全科醫生,達到2018 年的308 740 名、萬人口2.22 名全科醫生,總量增長181.20%,年均增長30.20%。2012—2018 年醫院、社區衛生服務中心(站)、鄉鎮衛生院等全科醫生數均逐步增長,且鄉鎮衛生院全科醫生增長速度高于社區衛生服務中心(站)和醫院。目前全科醫生仍主要分布在鄉鎮衛生院和社區衛生服務中心(站),但總體上分布在社區衛生服務中心(站)的全科醫生比例逐步減少,分布在鄉鎮衛生院的全科醫生逐步增加。2018 年鄉鎮衛生院全科醫生數已從2012 年的38 557 人增長到2018 年的134 538 名,院均全科醫生由1.04 名增長至3.69 名。見表3、圖3~4。
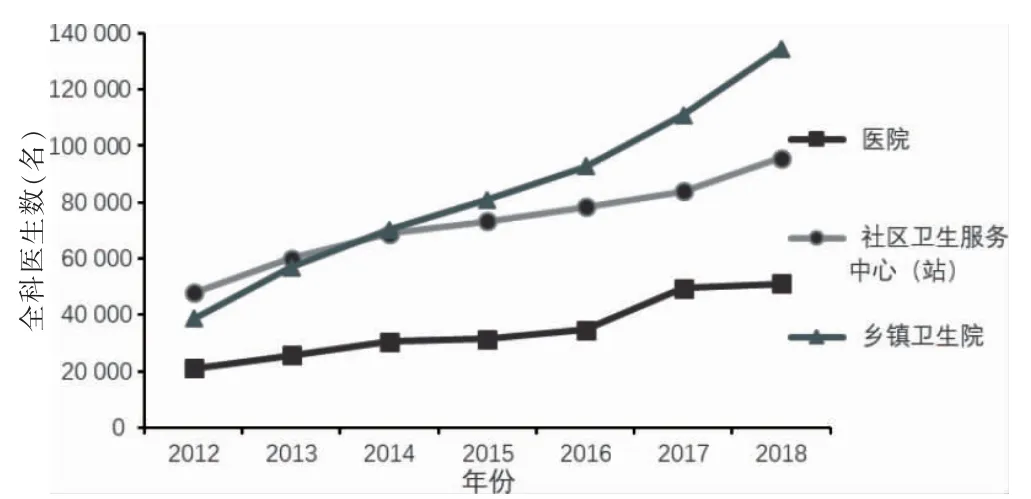
圖3 各類機構全科醫師數發展趨勢
2.4 醫療服務
門診服務方面,2010—2017 年基層醫療機構和醫院的診療量均呈上升趨勢,但在2018 年基層醫療機構的診療量首次出現小幅下滑。基層醫療機構診療量在醫療機構總服務量中的比例逐年下降,而醫院診療量所占比例則逐年上升。基層醫療機構的診療量在醫療機構總服務量中的占比由2010 年的61.87%下降至53.04%,醫院診療量所占比例則由2010 年的34.94%上升至43.06%,這提示被釋放的醫療服務需求大部分仍被吸引到醫院,醫療服務量下沉不明顯。與國家分級診療試點工作考核評價標準[4]要求的“到2017 年基層醫療衛生機構診療量占總診療量比例≥65%”存在較大差距,且差距逐步擴大。同時,基層醫療機構醫師日均擔負診療人次卻始終高于同期醫院,一定程度上提示其醫師等醫療資源配置不足。見表4。
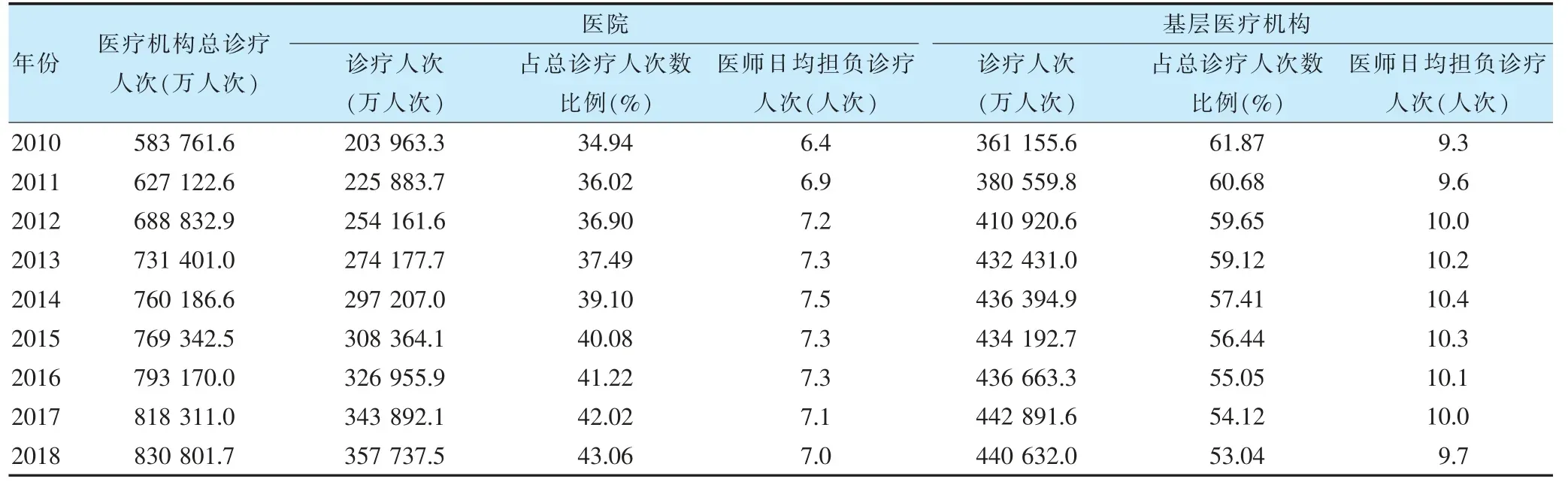
表4 2010—2018 年基層醫療機構和醫院的診療服務情況
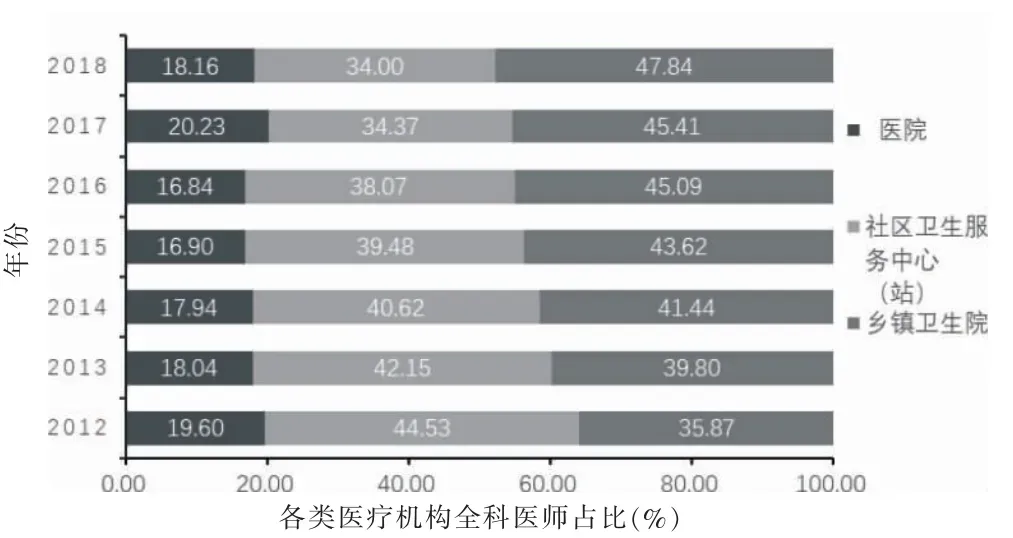
圖4 各類機構全科醫師數逐年占比變化
住院服務方面,2010—2018 年醫院入院人次逐年增長,在醫療機構總入院人次中的占比均由2010 年的67.19%上升至78.64%,基層醫療機構入院人次則呈現一定的波動性、增長緩慢,且所占比例由2010 年的27.87%逐年下降至2018 年的17.18%。醫院病床使用率保持在85%以上且近年來逐步降低,基層醫療機構病床使用率則穩定在60%左右但未見明顯增長,醫院醫師日均擔負床日約相當于基層醫療機構的3 倍左右。提示基層醫療機構病床等資源利用偏低,在分級診療中承接常見病、多發病或處于康復期患者住院服務的空間較大。見表5。
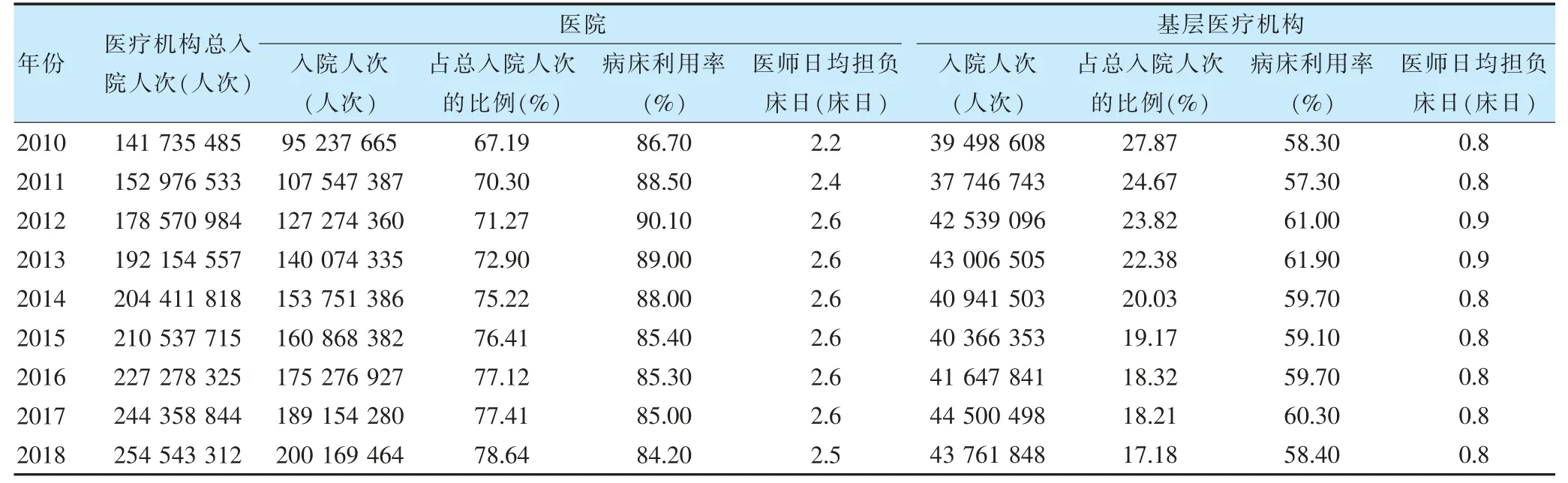
表5 2010—2018 年基層醫療機構和醫院的住院服務情況
2.5 預測分析
灰色系統模型是對含有不確定因素的系統進行預測的一種方法,通過鑒別系統因素之間發展趨勢的相異程度,生成有較強規律性的數據序列,然后建立相應的微分方程模型,具有良好代表性[16]。
利用灰色系統預測理論,以2004—2018 年醫療機構總診療人次數、基層醫療機構診療人次數、2010—2018 年人口數和2012—2018 年全科醫師數等序列數據為基礎,利用Matlab 編程擬合建立上述指標的GM(1,1)模型。將建立的模型與上述各指標近年的真實值進行擬合,真實值與預測值擬合情況見圖5~8。各模型一階線性微分方程及其相對誤差、標準差、均方差比值、小誤差概率等結果見表6。根據灰色系統模型預測精度評定標準[17],各預測項目的GM(1,1)模型的相對誤差、關聯度、均方差比值C、小誤差概率P等值的取值范圍,各模型預測精度等級在Ⅰ~Ⅱ級,模型精度較高,可用于預測。
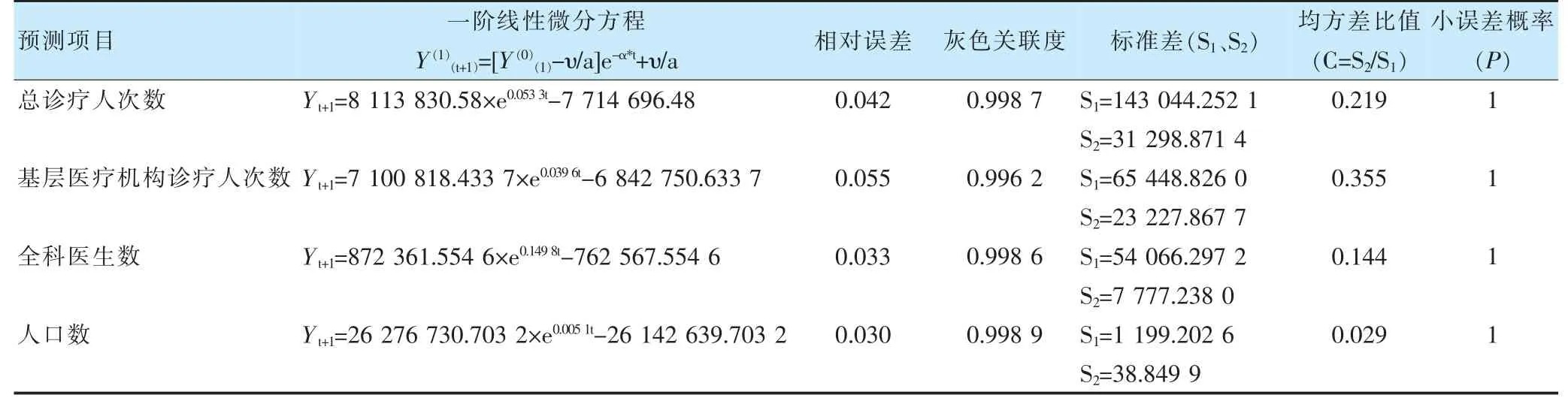
表6 診療人次數、全科醫生數、人口數預測模型
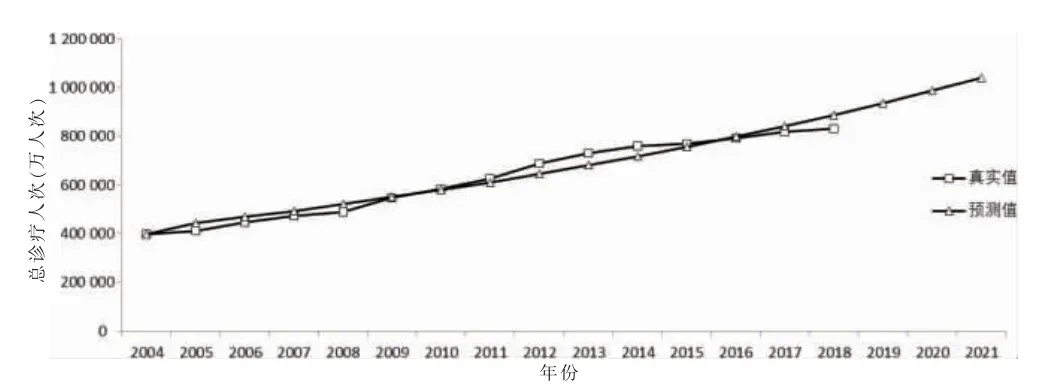
圖5 醫療機構總診療人次數真實值與預測值擬合情況
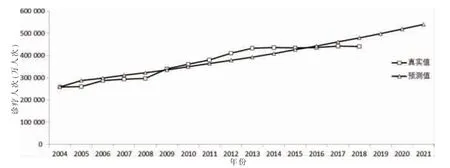
圖6 基層醫療機構診療人次數真實值與預測值擬合情況

圖7 全科醫生數真實值與預測值擬合情況
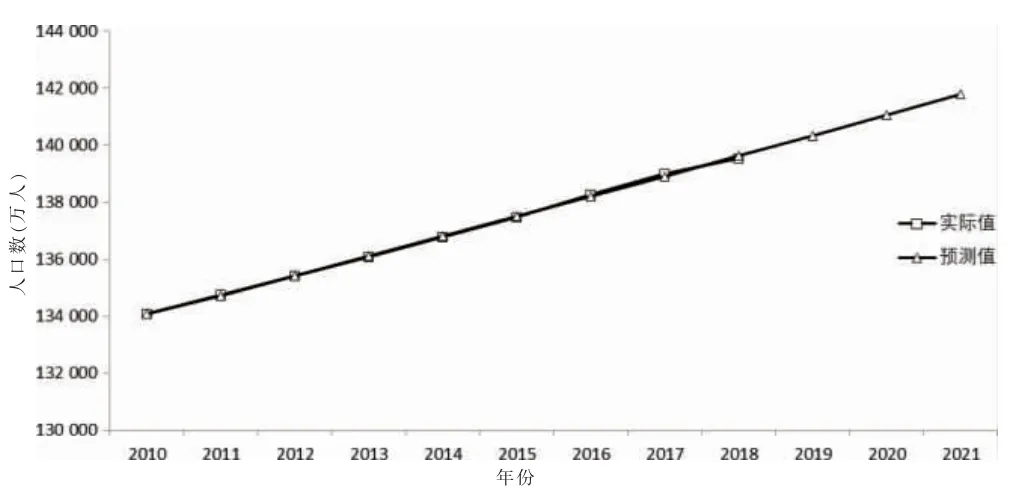
圖8 人口數真實值與預測值擬合情況
根據上述各模型得出2019—2021 年診療人次數、全科醫生數、人口數等指標的預測結果。從預測結果看,基層醫療機構的診療人次數將繼續增長,但占總診療人次數的比例將進一步下降,與《國務院辦公廳關于推進分級診療制度建設的指導意見》中關于基層醫療機構診療人次數占比要求的差距進一步加大。預計2020 年全科醫生將增加到402 203 人、萬人口全科醫生2.85 人,且在預計在2021 年進一步增加,有望達到《“十三五”深化醫藥衛生體制改革規劃的通知》中“到2020 年城鄉每萬名居民有2~3 名合格的全科醫生,全科醫生總數達到30 萬人以上”的要求。見表7。
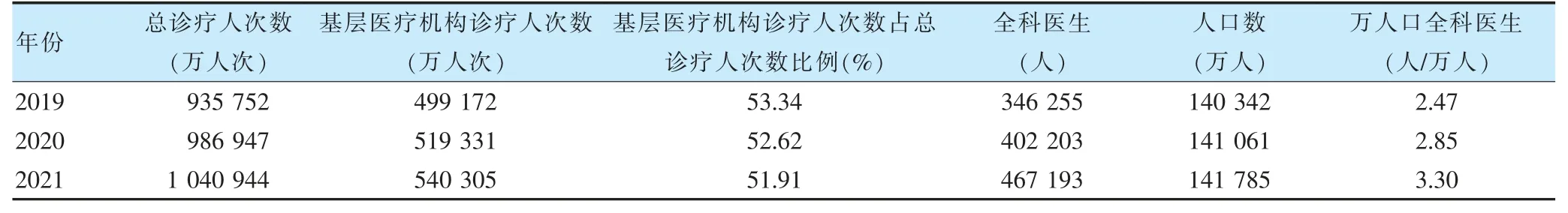
表7 2019—2021 年診療人次數、全科醫生數、人口數預測結果
3 討論
3.1 基層醫療機構服務能力不斷增強,但資源和服務總量仍需調控
基層醫療機構的床位數、執業醫師、執業助理醫師、注冊護士等資源指標和診療人次、入院人次等服務指標均長期保持增長趨勢,基層醫療機構醫療服務能力也正在逐步增強,可以為居民提供越來越多的醫療服務。但由于醫院等級的評審導致了一部分基層醫療資源的流失,醫院特別是三甲醫院的門診人次數占了整個醫療機構門診人次數的相當比例。當前形勢下,應約束大醫院門診量,使其以住院服務為主。同時,加強醫聯體建設,完善分級診療制度,讓優質醫療資源沉到基層醫療機構,提高基層醫療機構診療人次。
3.2 全科醫學人才隊伍建設已初見成效,需進一步加強基層醫療機構人才培養和使用
全科醫生(即注冊為全科醫學專業或取得全科醫生培訓合格證的醫師)2012 年以來持續增長,其中約80%分布在社區衛生服務中心(站)和鄉鎮衛生院。鄉鎮衛生院已提前達到“每個鄉鎮衛生院擁有1 名以上合格全科醫生”的要求。根據預測結果,2019—2021 年全科醫生數量進一步增加,能達到國家對2020 年全科醫生配置的相關要求。應在繼續加強基層醫療機構全科醫生隊伍建設的同時,鼓勵醫藥高等院校、職業院校、中等職業院校等面向基層培養和輸送更多的康復理療師、健康管理師、護理人員。完善基層醫師、護士等定期輪崗到上級醫療機構接受業務進修的機制,提升基層醫療機構各類專業技術人員的服務能力。應加大財政對基層醫療機構常規性醫療服務和公共衛生服務的政策性補償力度,適當降低對基層醫療機構專業技術人員職稱評聘的學歷和學術條件,保障基層醫療機構衛生專業技術人員的基本收入及其職業發展,吸引更多醫療衛生人才愿意留在基層醫療機構長期服務。
3.3 醫療資源和服務下沉不明顯,應強化對分級診療制度實施的政策引導和措施配套
基層醫療機構以占醫療服務體系不足1/3 的醫療資源,提供約1/2 以上的門診診療服務和1/5 左右的住院服務。盡管基層醫療機構的醫療資源正在逐步增長,但機構、床位等增速明顯低于醫院,執業醫師占醫療機構執業醫師總數的比例下降到30%以下。基層醫療機構診療人次數、入院人次等占醫療機構相應服務量的比例也在逐年下降。從分析結果看,如果不加緊落實分級診療的配套政策措施,將難以扭轉基層醫療機構醫療資源和服務相對比重繼續下滑的趨勢,難以實現國家推行分級診療制度中的“優質醫療資源有序有效下沉,基層醫療衛生機構診療量占總診療量比例明顯提升[4]”等政策要求。應加快落實《全國醫療衛生服務體系規劃綱要(2015—2020 年)》,引導各級各類醫療機構回歸本位功能,糾正基層醫療機構和醫院在服務對象、服務范圍上的交叉重疊現象,避免加劇醫院和基層醫療機構之間競相爭奪醫療資源和服務的無序、不良競爭。

