多節段腰椎融合術后腰椎-骨盆矢狀位參數的變化
李鍵,杜怡斌,呂文,劉敏,許曉
(合肥市第一人民醫院,安徽合肥 230000)
腰椎-骨盆矢狀位參數對于腰椎退行性疾病手術治療的意義,在于術前評估手術需矯正的角度及范圍,術中操作的具體考慮,以及脊柱-骨盆矢狀位平衡情況的術后評估,從而達到理想的臨床療效[1]。本研究回顧性分析我科行腰椎多節段融合手術的37例患者資料,并以40名健康受試者作為對照,通過測量和比較患者手術前后的腰椎-骨盆矢狀位參數變化,探討腰椎三節段融合術后效果與腰椎-骨盆矢狀位參數的關系。
1 資料與方法
1.1 選擇標準
納入標準:①CT及MRI提示多節段突出或椎管狹窄患者;②有頑固性腰痛和/或下肢放射痛、間歇性跛行,保守治療3個月以上無效者;③有完整的術前和末次隨訪的包股髖腰椎正側位片;④行多節段腰椎體間融合術;⑤責任節段定位不準確者。排除標準:①既往有脊柱手術病史;②合并脊柱其他疾病(包括感染、腫瘤、結核、側彎或后凸畸形、代謝性骨病等);③神經系統或精神性疾病患者;④嚴重骨質疏松者。
1.2 一般資料
以2015年1月~2021年12月于我院行多節段后路腰椎融合術的37例患者作為實驗組,男15例,女22例,年齡35~85(64.675±11.937)歲。同時選取健康體檢無癥狀人群40例作為對照組,男20例,女20例,年齡37~74(60.650±7.533)歲。兩組研究對象的年齡和性別差異無統計學意義(P>0.05)。
1.3 研究方法
實驗組患者均接受常規多節段后路腰椎融合術,手術方法為臨床熟知,不予贅述。測量實驗組術前、及末次隨訪的腰椎骨盆矢狀位參數,包括骨盆入射角(pelvic incidence angle,PI)、骨盆傾斜角(pelvic tilt angle,PT)、骶骨傾斜角(sacral slope angle,SS)、腰椎前凸角(lumbar lordosis angle,LL)、下腰椎前凸角(lower lumbar lordosis angle,lower LL),腰椎前凸分布指數(lordosis distribution index,LDI),以及對照組研究對象的上述指標。
其中,PI:S1上終板中點和股骨頭中心點的連線與經S1上終板中點的垂線間的夾角,若雙側股骨頭不重疊,取雙側股骨頭中心連線的中點作為雙側股骨頭中心;PT:股骨頭中心點和S1上終板中點的連線與水平垂線的夾角;SS:S1上終板與水平線的夾角;LL:S1上終板與L1上終板的水平線的夾角;lower LL:S1椎體上終板水平線與L4上終板平行線夾角;LDI[2]:lower LL/LL×100%。
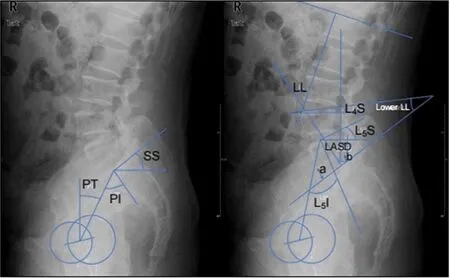
圖1 各項影像學指標的測量示意圖
1.4 統計學處理
2 結果
實驗組患者術前的PT顯著高于對照組,SS、LL、lower LL、LDI顯著低于對照組,差異有統計學意義(P<0.05);末次隨訪發現,實驗組患者SS、LL、PT、lower LL、LDI均較術前有改善,差異有統計學意義(P<0.05);PI與手術無相關性,差異無統計學意義(P>0.05)。見表1和圖2所示。

表1 2組腰椎-骨盆矢狀位參數
3 討論
有文獻報道認為,腰椎多節段融合后,鄰近節段代償能力差于短節段融合術,腰椎鄰近節段生物力學可發生改變,當鄰近節段達到代償極限時,則會導致腰椎-骨盆矢狀位參數發生變化,從而導致鄰近節段退變等一系列問題[3]。理想的腰椎-骨盆矢狀位參數能夠使個體在能量消耗最低的情況下完成生理姿勢及日常活動的需要,也是影響患者遠期預后的一個重要因素[4]。因此,探討多節段腰椎融合手術患者的腰椎矢狀位參數變化,具有重要的臨床價值。
本實驗研究發現,正常無癥狀人群的PI與行多節段腰椎融合患者的術前、末次隨訪PI值差異無統計學意義(P>0.05)。由于PI是骨盆的解剖參數,取決于每個人骨盆自身的形態,且在生長發育停止后固定,不受姿勢的影響,而PI值的大小可以反映骨盆對矢狀位失衡的代償能力,PI值越大則代償能力越強[5],因此行多節段融合術患者的PI值與手術融合節段并無明確相關性。而PT與SS是骨盆的姿勢參數,反映骨盆的空間位置,受體位與姿勢的影響,反映了骨盆通過不同方向的運動維持身體的平衡并代償其他部位失衡情況。本研究中,實驗組患者術前PT值較對照組明顯增大,SS較對照組明顯減小;而末次隨訪時,可見實驗組患者上述的PT值和SS值均顯著改善,說明多節段腰椎融合術可恢復患者的矢狀位參數。人體脊柱在老化退變的過程中,腰椎前凸逐漸丟失、軀干前傾,尤其在多節段腰椎退變患者中表現明顯[6]。患者常由于腰背部疼或下肢疼痛,維持長時間的被動姿勢。腰椎前凸的丟失是脊柱矢狀位失衡的始發表現,而后產生一系列的代償,包括骨盆后傾、膝踝關節屈曲、骨盆后移等一系列變化。本研究中,實驗組患者術前LL較對照組明顯丟失,證實了這一點。而末次隨訪,實驗組LL角較術前有良好的恢復,說明手術治療可通過植入椎體間融合器預防椎間隙高度丟失,預彎連接棒并固定恢復腰椎生理性前凸,使脊柱-骨盆參數得到較好矯正,減少了因椎間隙高度丟失、腰椎生理性前凸減小或后凸引起的腰痛[7, 8]。lower LL角為確認腰椎前凸角的重要部分,若下位椎體前凸減小或者發生側凸畸形,將會導致整個腰椎前凸的減小甚至整個脊椎的負荷應力發生變化[9],手術中注意恢復lower LL角可以減少腰椎鄰近節段退變的危險。LDI指數也是評價下腰椎與腰椎前凸關系的一個重要指標,也是反映遠期恢復的重要指標,決定了相對于總前凸的下弧前凸的大小[2]。Zheng等[10]報道稱,若術后LDI指數矯正不良,易發生鄰近節段退變。本研究中,實驗組患者末次隨訪的LDI指數較術前有顯著改善,說明多節段融合術在恢復患者腰椎生理曲度方面具有一定的效果,但其遠期并發癥有待進一步觀察。

