術前預康復聯合術后早期活動對肝臟部分切除術患者恢復的影響
陳璐,劉戀蕊,莢衛東,喬曉斐
(中國科學技術大學附屬第一醫院 普外科,安徽 合肥 230001)
肝臟腫瘤包括惡性腫瘤和良性腫瘤,其中肝癌是惡性程度較高的消化系統惡性腫瘤,據2018年的全球癌癥統計數據顯示,全球每年約有84.1 萬人被診斷為肝癌,約78.2 萬人死于肝癌,其發病率和死亡率在全部癌癥中分別位列第六位和第四位[1]。在中國,肝癌是第四大常見惡性腫瘤,死亡率位居第二,僅次于肺癌[2]。肝臟良性腫瘤種類較多,如血管瘤、錯構瘤等。目前,肝臟部分切除術仍是肝臟腫瘤主要的治療手段。然而,由于肝臟切除手術難度大、時間長、創傷大,使得患者術后恢復較慢,住院時間長,醫療費用高。近年來隨著加速康復外科(enhanced recovery after surgery,ERAS)理念的應用和普及,認為手術后的早期活動對加速患者術后康復具有重要作用[3]。然而,僅僅在手術后制定康復計劃對術后獲益是有限的。預康復是指在手術前采用一些干預措施來降低手術相關的并發癥,增加機體的功能儲備,以達到術后快速恢復、縮短住院時間、減少醫療費用的目的[4]。因此,為了進一步加速患者術后康復,增加患者術后獲益,本研究采用回顧性隊列研究的方法,探討術前預康復與術后早期活動相結合的護理方案對肝臟部分切除術患者術后恢復的影響。
1 資料和方法
1.1 一般資料
本研究為回顧性隊列研究,已獲得本院倫理委員會的批準。收集2020年6月至2021年6月在中國科學技術大學附屬第一醫院肝臟外科接受肝臟部分切除術的79例原發性肝癌和肝臟良性腫瘤患者的臨床資料,包括患者年齡、性別、體重指數(BMI)和美國麻醉師協會(ASA)評分、術中失血量、手術時間等。參與本研究的所有患者均簽署知情同意書。
1.2 納入標準和排除標準
納入標準:(1)病理診斷為原發性肝癌或良性肝臟腫瘤,肝功能Child分級A或B級;(2)首次行開腹肝部分切除術;(3)ASA評分為Ⅰ級或Ⅱ級。
排除標準:(1)不接受術前術后活動的方案;(2)精神疾病及肢體活動功能障礙者;(3)語言溝通障礙者;(4)嚴重心、腦、肺、腎等功能障礙;(5)肝功能較差,無法耐受手術者;(6)非原發性肝癌,即肝轉移癌;(7)原發性肝癌伴遠處轉移者。
1.3 術前預康復方法
對照組采取常規護理方案,觀察組采取術前預康復聯合術后早期活動護理方案,具有方案如下。
1.3.1 術前活動護理評估:綜合評估患者一般資料、輔助檢查及既往病史,符合以下條件,(1)病情和生命體征平穩;(2)心功能評定為1 級;(3)6 分鐘步行實驗3~4級;(4)自理能力>65分;(5)疼痛評分≤3分;(6)患者對術前活動知識有較高的了解程度;(7)肌力評級為5級;(8)跌倒墜床≤45分;(9)腫瘤最大徑≤5 cm。
1.3.2 術前活動時機:預住院至手術前1天。觀察組40 例,術前最長鍛煉時間15 d,最短鍛煉時間3 d,平均鍛煉時間7 d。
1.3.3 術前活動量化方案:每天活動3次,每次步行30 min(約1 500 m)。
1.3.4 術前宣教:術前每日宣教及評價,術前1天強化宣教及評價,告知患者及家屬術后早期活動的重要性和必要性,告知有關術后早期活動的相關內容和量化方案以及相關注意事項,宣教方式采取視頻+演示+文字注意事項的模式。
1.4 術后早期活動護理方法
1.4.1 術后早期活動護理評估,符合以下條件:(1)患者術后病情生命體征平穩 ;(2)心功能評定為1級;(3)自理能力>65分;(4)無麻醉并發癥及不適;(5)術后出血≤200 mL;(6)疼痛評分≤3分;(7)無相關風險因素(病房環境);(8)患者及家屬對術后活動知識有較高的了解及支持程度;(9)肌力評級為5級;(10)跌倒墜床<45分;(11)術中出血≤800 mL;(12)腫瘤最大徑≤5 cm。
1.4.2 術后宣教:自回病房后,患者意識清醒即可向患者及家屬宣教及評價,術后每日宣教及評價直至活動正常,宣教方式采用視頻+演示+病房活動量化表的模式。
1.4.3 術后早期活動量化方案:見表1。
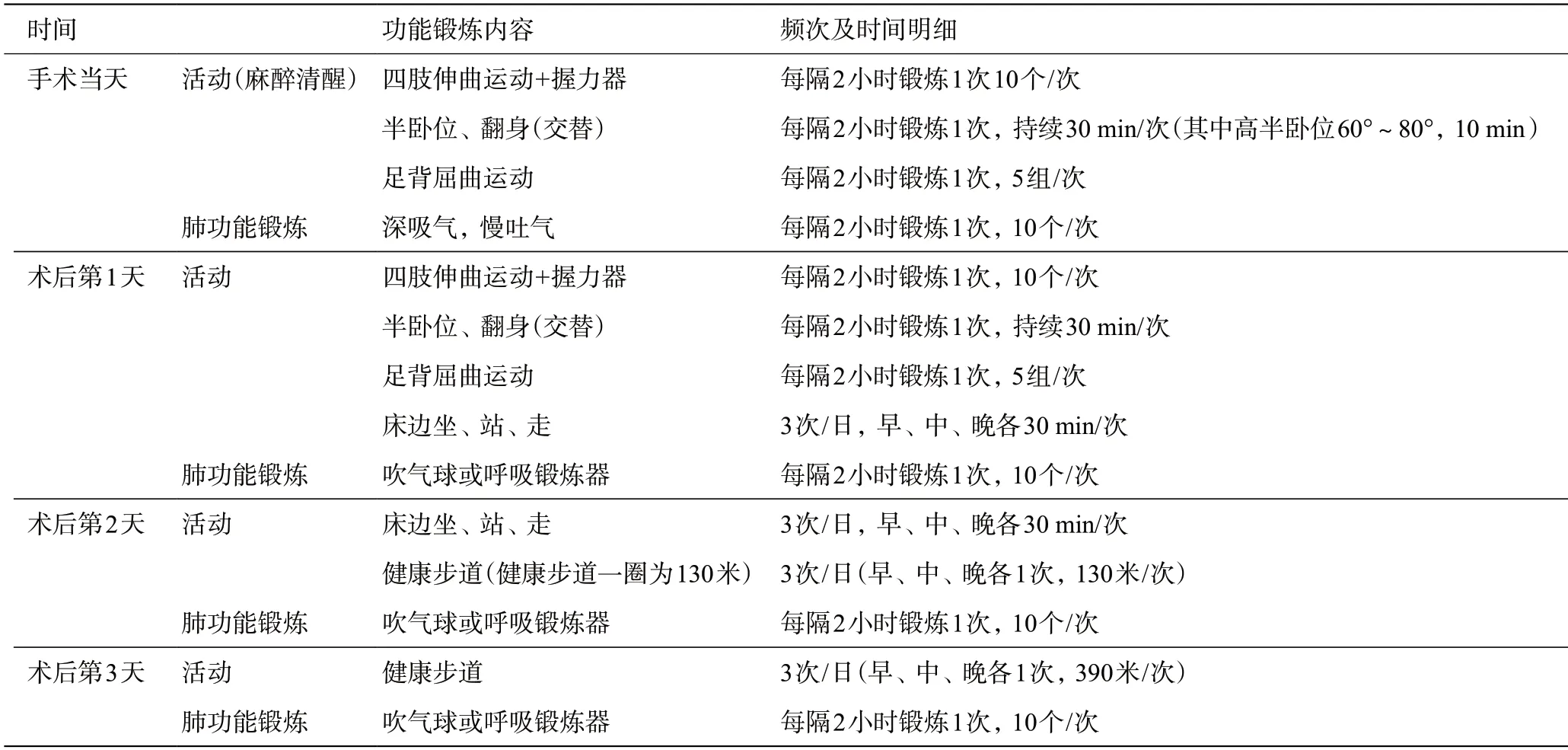
表1 術后早期活動量化方案
1.5 觀察指標
記錄兩組患者術后第3 天進食熱卡的量、術后住院時間、住院總費用以及術后首次肛門排氣、排便時間。觀察兩組患者術后并發癥的發生率,包括惡心、嘔吐、肺部感染、切口感染、急性尿潴留、術后出血、肝功能衰竭、深靜脈血栓形成及肺栓塞等。
1.6 統計學分析
采用SPSS 17.0 進行統計分析。計數資料以例數和構成比表示,組間比較選用卡方檢驗或Fisher確切概率法。計量資料先進行正態性檢驗,對于服從正態分布的數據以()表示,組間比較選用獨立樣本t檢驗;對于不服從正態分布的數據以中位數(四分位數)[M(Q1,Q3)]表示,組間比較選用秩和(Mann-WhitneyU)檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 一般資料比較
本研究共納入79例,其中男53例,女26例,平均年齡(56.8±11.4)歲,平均BMI(23.3±2.1)kg/m2。疾病類型:原發性肝癌69例,肝臟良性腫瘤10例(肝血管瘤9 例,肝臟局灶結節增生1 例)。ASA評分:Ⅰ級47例,Ⅱ級32例。觀察組40例,對照組39例,兩組患者的一般資料比較差異無統計學意義(P>0.05),見表2。
2.2 手術資料的比較
兩組患者均接受開腹肝臟部分切除術,兩組患者術中失血量和手術時間比較差異均無統計學意義(P>0.05),見表2。
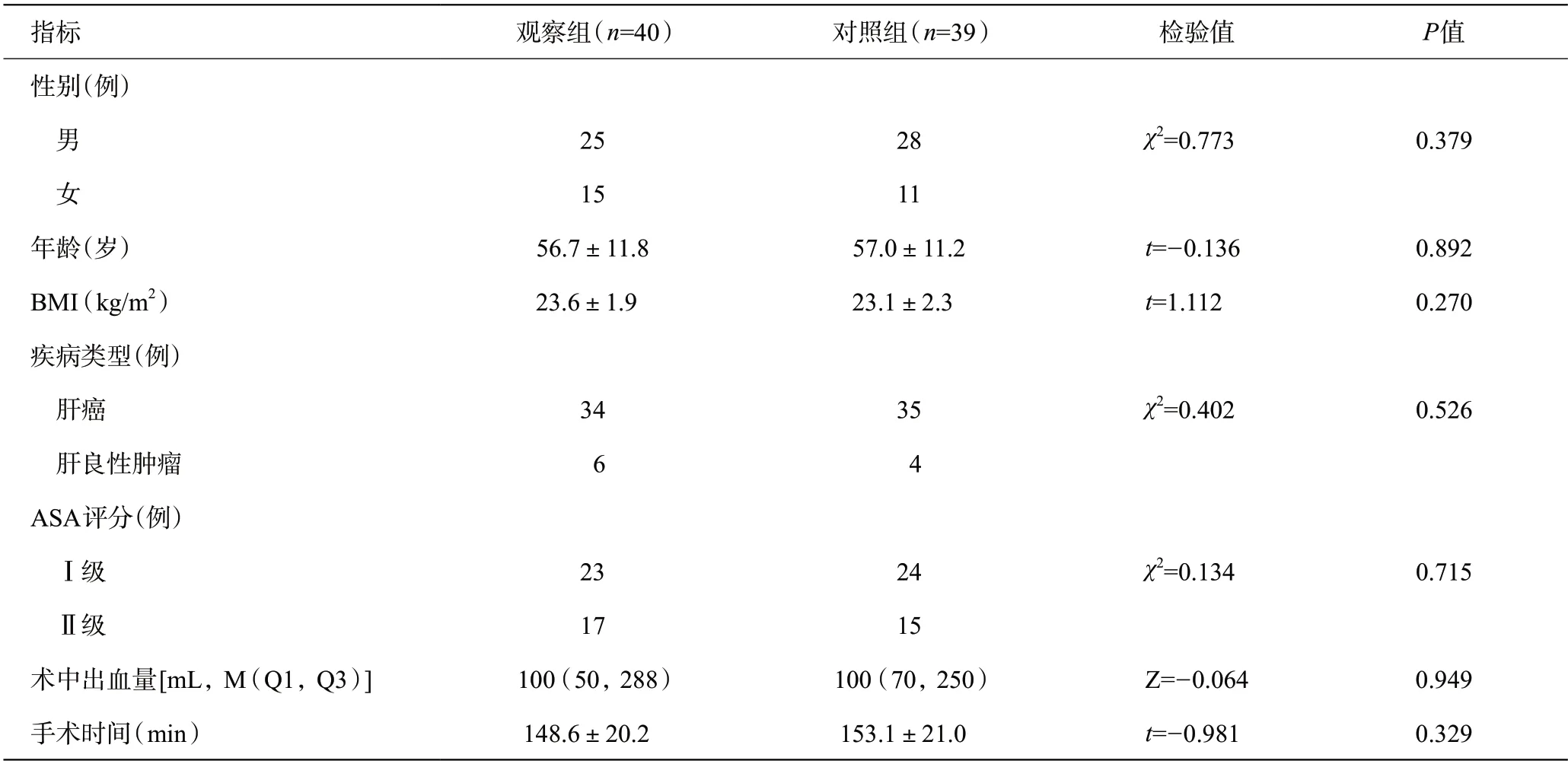
表2 兩組患者一般資料及手術資料比較
2.3 術后指標的比較
觀察組術后第3 天進食熱卡大于對照組,觀察組術后住院時間、住院總費用小于對照組,組間差異比較均有統計學意義(P<0.05)。觀察組首次排氣、排便時間均早于對照組,但是組間差異比較均無統計學意義(P>0.05),詳見表3。
2.4 術后并發癥的比較
觀察組有3 例出現惡心、嘔吐,1 例切口感染,表現為紅腫,未化膿,1例急性尿潴留,并發癥發生率為12.5%。對照組有4 例出現惡心、嘔吐,1 例出現下肢深靜脈血栓,2例切口紅腫,2例急性尿潴留,并發癥發生率為23.1%。觀察組并發癥發生率低于對照組,但是兩組并發癥發生率差異比較無統計學意義(P>0.05),見表3。兩組患者均未出現肺部感染、術后大出血、肝功能衰竭、肺栓塞等嚴重并發癥。兩組患者均未出現跌倒等嚴重事故發生。
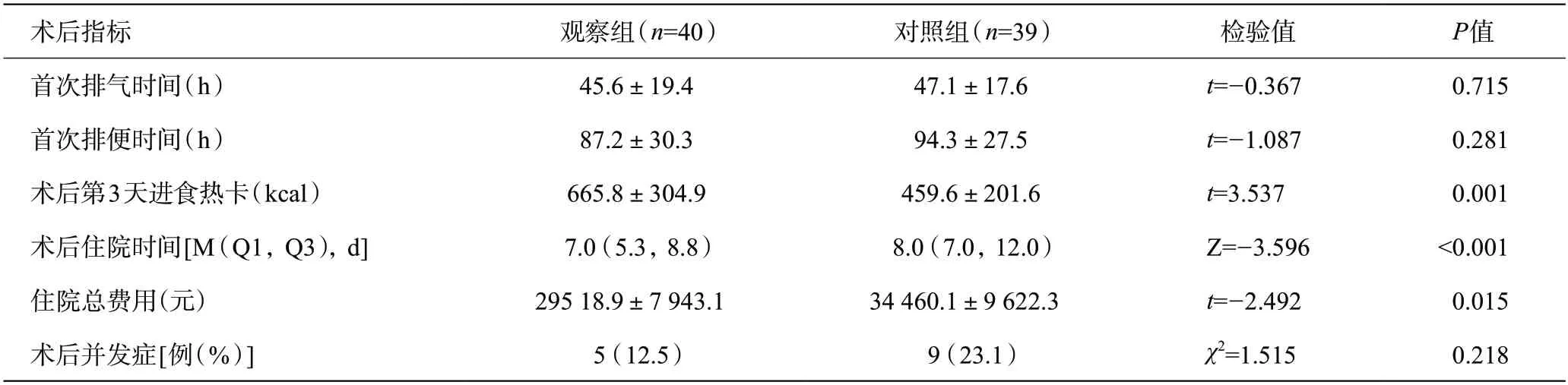
表3 兩組患者術后指標比較
3 討論
本研究結合術前預康復計劃和術后早期活動的優勢,回顧性探討了術前預康復聯合術后早期活動對接受肝臟部分切除術的肝癌和肝臟良性腫瘤患者術后恢復的影響,結果表明采用術前預康復聯合術后早期活動護理方案的觀察組患者術后第3天進食熱卡的量明顯增加,術后住院時間顯著縮短,住院總費用明顯降低(P<0.05)。觀察組患者的術后肛門首次排氣、排便時間和并發癥發生率小于對照組,但是差異比較無統計學意義(P>0.05)。術前是預康復訓練的重要干預措施,目前已在腹部外科和腫瘤外科中被證實安全可行,能提高高危患者的手術耐受能力,降低手術相關的風險,減少肺部感染等術后并發癥的發生率,促進患者術后快速恢復,有效縮短患者術后住院時間[5-9]。術后早期活動可以使全身肌肉維持一定的張力,加速機體的血液循環,提高機體免疫能力,降低肺部感染、切口感染、深靜脈血栓形成等并發癥的發生率,有利于患者術后快速康復。研究表明,術后早期活動對于實施肝臟手術的患者是安全有效的,降低了術后并發癥的發生率,促進了胃腸道功能的早期恢復,有利于患者術后快速康復[10-14]。例如,劉海維等[10]認為ERAS方案的術后下床活動可以減少肝部分切除術患者的術后并發癥,沒有增加跌倒、術后出血的風險,安全可行。何寧寧等[11]和趙小飛等[12]的研究表明,實施術后早期下床活動方案有助于肝癌患者術后快速康復。基于術前預康復和術后早期活動的優點和有效性,本研究將二者相結合應用于肝臟部分切除術的患者的護理干預,結果表明術前預康復聯合術后早期活動可以增加患者術后第3天進食熱卡的量,縮短術后住院時間,并減少住院總費用。然而,本研究未能觀察到術前預康復聯合術后早期活動對患者術后胃腸道功能快速恢復和術后并發癥發生率的影響。因此,還需要進一步的研究來繼續探索術后早期下床活動對患者胃腸道功能和術后并發癥的影響。
本研究存在一些不足之處,例如我們沒有評估兩組患者術前、術后血清白蛋白水平和腫瘤大小是否存在差異,以及兩組術后輸注白蛋白情況。此外,本研究為單中心的回顧性隊列研究,且樣本量相對較小,可能存在一定的偏倚。因此,在未來有必要實施多中心的前瞻性隊列研究,招募更多的研究對象,以進一步評估術前預康復聯合術后早期活動護理方案對患者術后恢復的影響。

