經尿道等離子雙極膀胱腫瘤電切術聯合吡柔比星術后膀胱灌注化療治療淺表性膀胱癌的效果
張紅偉
淺表性膀胱癌是泌尿外科的一種常見惡性腫瘤,患病率高,在膀胱癌總發生率中的占比約80%[1]。膀胱黏膜病變是誘發該病的主要原因[2]。患者以40 歲以上的中老年人居多,臨床常見癥狀為無痛血尿,會嚴重影響生活質量,甚至是危及生命,應積極治療[3,4]。經尿道等離子雙極膀胱腫瘤電切術屬于微創術式,在該病的治療中可獲得顯著效果,能有效清除病灶,但患者術后的復發率較高,導致預后不佳[5]。所以,探討一種更為有效治療方案非常有必要。基于此,現就本院70例淺表性膀胱癌患者的治療方案及效果進行分析,報告如下。
1 資料與方法
1.1 一般資料 選取本院泌尿外科2019 年10 月~2020 年10 月收治的70例淺表性膀胱癌患者,按隨機數字表法分為對照組與實驗組,各35例。對照組男26例,女9例;年 齡36~73 歲,平均年齡(52.67±8.37)歲;病程3~8 個月,平均病程(5.17±1.45)個月;單發腫瘤24例,多發腫瘤11例;TNM 分期中,T1 期10例,T2 期25例。實驗組男27例,女8例;年齡36~73 歲,平均年齡(52.69±8.34)歲;病程3~8 個月,平均病程(5.13±1.47)個月;單發腫瘤23例,多發腫瘤12例;TNM 分期中,T1 期10例,T2 期25例。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。見表1。
表1 兩組患者一般資料比較(n,)
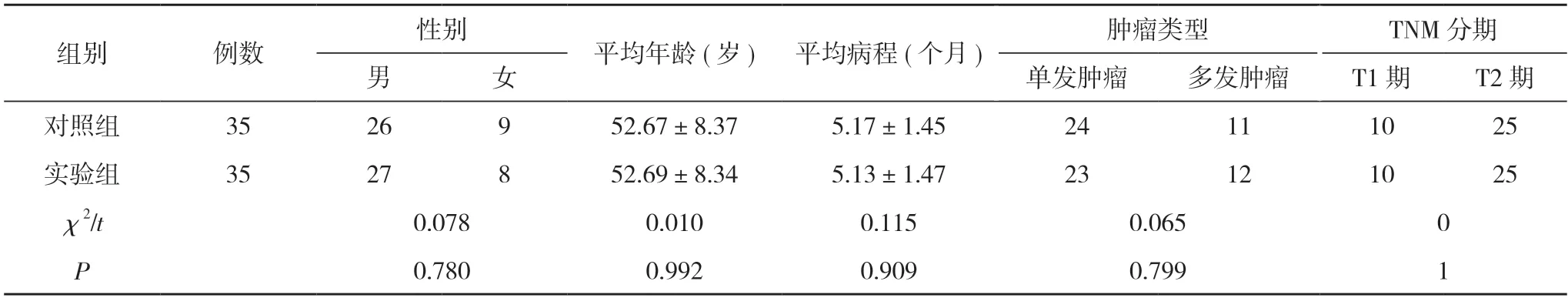
表1 兩組患者一般資料比較(n,)
注:兩組比較,P>0.05
1.2 方法 對照組應用經尿道等離子雙極膀胱腫瘤電切術治療,全身麻醉,患者取截石位;經尿道置入醫用電切鏡,導入膀胱;明確輸尿管開口位置及病灶位置、大小、數目;病灶較小有蒂者,從帶蒂腫瘤根部切除,再切除相鄰2 cm 的正常膀胱黏膜組織;腫瘤大小>2.0 cm 者從病灶邊緣開始電切,由淺到深,深度達淺肌層,再切除相鄰2 cm 的正常膀胱黏膜組織,保證病灶切除的完整性;術后留置尿管,生理鹽水清洗膀胱。
實驗組應用經尿道等離子雙極膀胱腫瘤電切術聯合吡柔比星術后膀胱灌注化療治療。經尿道等離子雙極膀胱腫瘤電切術的治療方法同對照組。術后24 h 內予以吡柔比星30 mg+生理鹽水50 ml,稀釋后經尿管注入膀胱進行膀胱灌注化療治療,藥物注入后保留1 h,期間按照仰臥、俯臥、左側臥、右側臥的次序變換體位,每個體位保持15 min,1 次/周,持續治療8 次,之后改為治療1 次/個月,共治療1 年。
1.3 觀察指標及判定標準 比較兩組患者治療效果、并發癥發生情況、腫瘤標志物(VEGF、DDK1)水平、免疫功能指標(CD3+、CD4+、CD8+、CD4+/CD8+)水平。①治療效果判定標準分為:完全緩解:病灶消失;部分緩解:病灶長徑縮小≥30%;疾病穩定:病灶長徑縮小<30%,或增長<20%;疾病進展:病灶長徑增長≥20%,或發現新病灶。緩解率=(完全緩解+部分緩解)/總例數×100%,控制率=(完全緩解+部分緩解+疾病穩定)/總例數×100%[6]。②并發癥:膀胱穿孔、尿路刺激征、輸尿管損傷、骨髓抑制。③腫瘤標志物水平:腫瘤標志物包括VEGF、DKK1,晨起空腹采血,應用酶聯免疫吸附法檢測。④免疫功能指標:包括CD3+、CD4+、CD8+、CD4+/CD8+,晨起空腹采血,應用全自動流式細胞儀進行檢測。
1.4 統計學方法 采用SPSS20.0 統計學軟件處理數據。計量資料以均數±標準差(x-±s)表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組治療效果比較 實驗組的緩解率與控制率均高于對照組,差異均具有統計學意義(P<0.05)。見表2。

表2 兩組治療效果比較(n,%)
2.2 兩組并發癥發生率比較 對照組出現膀胱穿孔4例,尿路刺激征4例,輸尿管損傷2例,并發癥發生率為28.57%;實驗組出現尿路刺激征1例、輸尿管損傷1例、骨髓抑制1例,并發癥發生率為8.57%。實驗組的并發癥發生率低于對照組,差異具有統計學意義(P<0.05)。見表3。

表3 兩組并發癥發生率比較(n,%)
2.3 兩組患者治療前后腫瘤標志物水平比較 治療前,兩組患者VEGF、DDK1 水平比較,差異均無統計學意義(P>0.05)。治療后,實驗組患者VEGF、DDK1水平均低于對照組,差異均具有統計學意義(P<0.05)。見表4。
表4 兩組患者治療前后腫瘤標志物水平比較()

表4 兩組患者治療前后腫瘤標志物水平比較()
注:與對照組治療前比較,aP<0.05
2.4 兩組患者治療前后免疫功能指標比較 治療前,兩組患者CD3+、CD4+、CD8+、CD4+/CD8+水平比較,差異均無統計學意義(P>0.05)。治療后,實驗組患者CD3+、CD4+、CD8+、CD4+/CD8+水平均優于對照組,差異均具有統計學意義(P<0.05)。見表5。
表5 兩組患者治療前后免疫功能指標比較()

表5 兩組患者治療前后免疫功能指標比較()
注:與對照組治療后比較,aP<0.05
3 討論
淺表性膀胱癌是一種移行性細胞癌,導致其復發率較高。經尿道等離子雙極膀胱腫瘤電切術具有微創優勢,對機體創傷輕微,患者術后恢復快[7]。但有報道指出,該手術術后復發率高達65%~90%,分析原因與原發病灶切除不完整、出現新發病灶、免疫缺損、手術缺陷等有關[8-11]。因此,要求術中應保證病灶切除的完整性,避免腫瘤病灶殘留。
目前,為了預防術后復發,臨床一般對患者行膀胱灌注化療。吡柔比星屬于半合成蒽環類抗生素,主要作用于細胞核,具有抑制癌癥細胞生長、誘導癌癥細胞凋亡的功能,且其對移行性細胞癌的敏感度與親和力較高,可有效殺滅癌癥細胞[12-16]。將該藥用于淺表性膀胱癌患者術后的膀胱灌注化療中,可進一步提高治療效果,改善患者預后,使患者的生活質量得到一定的改善[17,18]。
本研究結果顯示,實驗組的緩解率與控制率均高于對照組,差異均具有統計學意義(P<0.05)。提示術后應用吡柔比星進行膀胱灌注化療治療的療效優于單純手術治療。實驗組的并發癥發生率低于對照組,差異具有統計學意義(P<0.05)。提示吡柔比星的應用能夠在一定程度上減少術后并發癥,提高治療的安全性。治療后,實驗組患者VEGF、DDK1 水平均低于對照組,差異均具有統計學意義(P<0.05)。提示實驗組患者治療后的腫瘤標志物水平得到了明顯改善,分析原因與吡柔比星具有顯著的抗癌作用有直接關系。治療后,實驗組患者CD3+(71.54±7.03)%、CD4+(46.12±3.87)%、CD8+(23.78±5.00)%、CD4+/CD8+(1.16±0.14) 均優于對照組的(63.23±6.34)%、(31.65±3.01)%、(30.51±4.03)%、(0.83±0.08),差異均具有統計學意義(P<0.05)。提示實驗組患者的免疫功能改善程度優于對照組,說明吡柔比星的應用能夠使患者的免疫力得到一定程度的提升,這也是患者術后并發癥減少的原因之一。
綜上所述,經尿道等離子雙極膀胱腫瘤電切術聯合吡柔比星術后膀胱灌注化療治療淺表性膀胱癌的效果確切,可顯著降低并發癥發生率,且能改善患者的腫瘤標志物水平與免疫功能指標,值得推行。

