慢性心力衰竭患者開展時間護理的效果分析
孫元麗
(濰坊市奎文區新華醫院 山東 濰坊 261041)
慢性心力衰竭發病率較高,其發病機制是由心輸出量和機體代謝需求之間的不平衡引起的。本病可引起組織灌注功能不全、體循環障礙、呼吸困難以及液體潴留。如果治療不及時,心臟損傷就會加重,給患者帶來生命威脅[1]。臨床研究結果顯示,慢性心力衰竭在老年男性人群中的發病率較高。在心功能降低和損傷的影響下,影響了正常生活,增加了患者壓力。負面情緒的持續發生使疾病進展得更快,需要通過有效護理干預幫助患者改善治療及預后[2]。近年來,關于人體生物節律和最佳給藥時間的研究較多,時間護理的優勢隨之顯現,該措施是一種新型護理干預方法,在最合適的時間,護理人員給予患者有針對性的護理,利用身體本身的生理節律,結合疾病發展的時間規律、患者心理進化的時間特征、藥物代謝的時間特征等[3]。本文主要是對2021年05月20日-2022年07月20日慢性心力衰竭50例患者進行分析,研究上述護理干預價值,旨在為后續護理提供指導,幫助患者實現最佳護理結局。現具體分析為:
1 資料與方法
1.1 一般資料
2021年05月20日-2022年07月20日,選取50例慢性心力衰竭,在院倫理委員會批準下實施,根據住院號末位數字奇偶值分成2組(均25例):研究組、對照組。
研究組中,男15例,女10例;合并高血壓、糖尿病分別為15例、10例;病程4-26年,平均(15.62±1.15)年;平均年齡(63.17±2.39)歲(55-75歲)。對照組中,病程3-27年,平均(15.70±1.11)年;男14例,女11例;年齡56-75歲,平均(63.18±2.28)歲。上述數據無顯著差異(P>0.05),存在可比性。
納入標準:(1)自愿簽訂知情文書;(2)對本次試驗知情;(3)數據完整;(4)認知功能良好;(5)確診慢性心力衰竭。
排除標準:(1)腎功能不全者;(2)重要器官功能障礙;(3)正在服用激素類藥物;(4)依從性差;(5)血液疾病;(6)惡性腫瘤;(7)精神疾病;(8)凝血障礙者。
1.2 方法
對照組:常規護理。患者應根據病情需要使用利尿劑、血管緊張素轉換酶抑制劑、血管擴張劑、心臟藥物、阻滯劑,按常規方法安排護理時間:早晨靜脈注射硝酸鹽藥物;每日9點靜脈注射,上午一次;當呼吸困難明顯時,應用輸液泵硝普鈉改善心臟功能;早餐后口服血管緊張素轉換酶抑制劑、地高辛、β受體阻滯劑等藥物(8點左右)。給予患者常規口頭健康知識教育及心理護理,幫助患者加強疾病認知。
研究組:時間護理,具體落實方案為:(1)由于慢性心功能障礙是各種心臟病的最終歸宿,反復疾病、多次住院,患者普遍存在抑郁、易怒、失望、悲觀、焦慮等消極心理,心理護理應貫穿整個護理過程,特別注意19:00-21:00進行心理護理,提高患者夜間的安全感,提高睡眠質量。(2)常用利尿劑、β受體阻滯劑、血管擴張劑、血管緊張素轉換酶抑制劑、心臟藥物合理給藥時間,根據藥物預防措施、藥理作用、疾病特點合理科學給藥。利尿劑通常在白天使用,速尿每天在16:OO時靜脈注射一次。對于夜間頻繁呼吸困難的患者,睡前靜脈注射硝普,提前給予預防用藥;高滲液體輸入不安排在良好喘息階段,硝酸鹽多安排在最后一次輸入當天,或給藥前下午。早上醒來后,患者通常心率最快,血壓最高。地高辛、氯地諾辛和倍他洛克一般在早上6點服用,以達到最佳效果。(3)為檢測夜間陣發性呼吸困難的征象,觀察血壓和心率的波動范圍(23:00-4:00)。(4)觀察活動、進食、排便或抑制,夜間加重,咳嗽和咳痰,手臂后心率變化,多少尿應用利尿劑,腫脹消退,疲勞、食欲和意識變化。注意夜間護理,根據心功能分類采取適當臥位,協助患者完成睡前各種生活護理,保持肢體功能位置;給予適當限水、排便、吸氧、心電圖監測,消除所有可能加重疾病的易感因素。(5)并發癥的預測護理,長期躺在床上,血流緩慢,身體水腫,容易出現并發癥(血栓性靜脈炎、肺炎、壓瘡、便秘等),為避免腫脹側體穿刺輸液,防止并發癥,需重視對患者進行體位護理,增加患者舒適度的同時,抑制相關并發癥的發生。
1.3 觀察指標
對兩組患者癥狀緩解時間(心律恢復正常時間、水腫消退時間、氣喘緩解時間)及住院時間進行分析;不良情緒按照百分制評分原則,采用焦慮、抑郁自評量表(SAS、SDS),分別以50分、53分為標準,分數越高,不良情緒越嚴重;分析兩組心功能恢復狀況,主要研究指標為:LVED(左室舒張末期內徑)、LVEF(射血分數);觀察分析兩組護理總滿意度統計情況(醫院自制滿意度調查問卷,信度0.960、效度0.856):非常滿意、一般滿意、不滿意三種,分值區間為0-100分,上述指標分值分別為90分-100分、60分-89分、0分-59分,滿意度=(總例數-不滿意例數)/總例數*100.00%。
1.4 統計學分析

2 結果
2.1 兩組患者癥狀緩解及住院時間統計學分析:對照組各時間指標均長于研究組,差異分析有意義(P<0.05)。具體見表1:
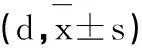
表1 兩組患者癥狀緩解及住院時間統計學對比
2.2 兩組患者不良情緒狀況對比:對照組護理前SAS、SDS評分分別為(60.23±2.33)分、(59.26±2.23)分,研究組分別為(60.12±2.24)分、(59.33±2.18)分,此時T=0.1701、0.1122,P=0.8656、0.9111;護理后,研究組SAS、SDS評分分別為(20.59±3.12)分、(19.56±2.23)分,對照組SAS、SDS評分分別為(30.12±3.45)分、(28.12±2.59)分,前者顯著低于后者,數據差異分析有意義(T=10.2439、12.5228,P=0.0000、0.0000)。
2.3 兩組患者心功能恢復狀況數據對比顯示:護理前,對照組LVED、LVEF分別為(68.23±2.33)mm、(43.56±2.25)%,研究組分別為(68.22±2.29)mm、(43.47±2.19)%,此時T=0.0153、0.1433,P=0.9879、0.8866,數據差異對比無意義;護理后,研究組LVED、LVEF分別為(51.23±14.14)mm、(58.33±1.14)%,對照組分別為(59.12±13.25)mm、(49.33±2.36)%,兩組護理后數據差異大,對比有意義(T=2.0358、17.1695,P=0.0473、0.0000)。
2.4 兩組護理滿意度統計學差異對比顯示:對照組非常滿意、一般滿意、不滿意例數分別為12例、8例、5例,占比分別為48.00%、32.00%、20.00%,總滿意度為80.00%(20/25);研究組上述指標分別為15例、10例、0例,占比分別為60.00%/40.00%、0.00%,總滿意度為100.00%(25/25),前者低于后者,X2=5.5556,P=0.0184,提示統計學差異有意義。
3 討論
時間護理時根據不同時期患者的特點進行干預,在適當的時間選擇最佳的護理措施,使患者處于更好的狀態接受治療,以達到更好的護理效果。慢性心力衰竭的發病率有上升趨勢,飲食、心理、血壓、藥物等均是影響患者治療及預后的關鍵因素。臨床研究結果顯示,由于患者的生理節奏及其護理需求存在一定差異性,導致對不同時期的護理人員提出更高要求,要求其熟悉疾病相關知識,結合實際病情狀況,實施針對性護理。
研究顯示,時間護理在慢性心力衰竭患者中發揮著重要作用。掌握疾病發展規律、藥物藥理作用的時間節律,根據這些規則觀察疾病和藥物治療,減少消極心理、呼吸困難的發生,使疾病的高危期患者得到最大程度的保護,這對提高患者的生活質量、縮短住院時間、促進疾病的早日康復具有重要意義。文獻顯示,陣發性呼吸困難通常發生在深度睡眠2小時后,因為血液在仰臥睡眠中重新分布,增加肺血容量。同時,周圍水腫液在仰臥位重新分布,增加血容量,加重心臟負荷。此外,它還與小血管收縮、橫膈肌升高、夜間迷走神經張力增加引起的肺活量下降有關。提示夜間陣發性呼吸困難分析中,睡眠后1-2小時為高危階段,因此臨床需重視這一事件段的護理[4]。
選擇時間進行心理護理,提高護理質量。慢性心力衰竭患者由于復發性疾病多次在醫院,對治療失去信心,出現負面心理(恐懼、焦慮、易怒等)的幾率較高。據文獻報道,19:00-21:00是改善患者精神活動的時區之一,其特征是心理快樂、愿意回答和問問題、喜歡與人接觸。此外,這一時期病房環境安靜,患者容易孤獨。此時可使患者迅速進入角色,是心理護理的最佳時機,可以適當使用鎮靜劑來緩解心理緊張,獲得安全感和注意力,從而減輕迷走神經的張力。時間護理應與狀況觀察有機結合[5]。本文研究顯示,研究組護理干預后癥狀緩解時間較短,患者滿意度較高,不良情緒得到有效抑制,心功能狀況顯著改善。其原因為:將時間護理與病情觀察進行結合,給予夜間護理的同時,實施體位、飲食指導,適當飲水量、清尿,減輕心臟負荷,避免仰臥位引起的肺充血現象,減少夜間哮喘發作的次數和發作程度。同時,根據患者的節律特征,觀察不同時期的不同癥狀,如呼吸良好期間血壓、心率的變化范圍;睡前血壓、心率、尿量;夜間平躺后,咳痰性質、咳嗽是否加重,可避免夜間陣發性呼吸困難的誘發因素。利尿劑應在白天或下午16點使用,因為速尿可以維持2-3h,不僅可以防止夜間排尿頻率影響睡眠,還可以減輕睡前的心臟負擔。β受體阻滯劑、血管緊張素轉換酶抑制劑通常選擇清晨,減少藥物不良反應。連續夜間陣發性呼吸困難,選擇睡前應用硝普鈉,可降低負荷前后,避免發作。通過時間護理可以實現相同劑量的藥物發揮更大的治療效果,并使其他不良反應減少到最低限度,有效降低夜間陣發性呼吸困難的頻率和程度。
綜上所述,時間護理實施價值高,各院可積極推廣,實現最佳預后。

