地塞米松玻璃體內(nèi)植入劑治療非感染性葡萄膜炎頑固性黃斑水腫
蔣繼澤,牛童童,李 明,辛文劍
0 引言
葡萄膜炎是一組病因復(fù)雜眼部表現(xiàn)各異的疾病,主要分為感染性葡萄膜炎與非感染性葡萄膜炎(non-infectious uveitis,NIU),感染性葡萄膜炎常見的病原體有弓形蟲、弓蛔蟲、結(jié)核、梅毒、病毒、細(xì)菌等,針對(duì)病因治療后,多可獲得較好的預(yù)后視力;NIU病因復(fù)雜,多與自身免疫相關(guān),可造成持久性的視覺(jué)損傷[1]。30% NIU患者視力下降的原因?yàn)辄S斑水腫(macular edema,ME)[2]。目前治療NIU-ME的方法主要是口服、眼周注射及玻璃體腔注射激素,口服激素雖然為治療葡萄膜炎的一線用藥,但會(huì)引起全身副作用,如胃腸道反應(yīng)、電解質(zhì)紊亂等,眼周注射有損害眼外肌,穿通眼球的風(fēng)險(xiǎn),雖然玻璃體腔注射曲安奈德治療NIU-ME已廣泛應(yīng)用于臨床,但其可誘發(fā)高眼壓及白內(nèi)障等眼部并發(fā)癥,同時(shí)由于曲安奈德代謝時(shí)間短,需要反復(fù)注射[3-4]。玻璃體腔注射地塞米松玻璃體內(nèi)植入劑(intravitreal Dexamethasone implant,IDI)可能表現(xiàn)出較大優(yōu)勢(shì),不僅作用時(shí)間久,安全性高,解決了全身使用激素產(chǎn)生的并發(fā)癥問(wèn)題,而且對(duì)于減輕NIU患者炎癥反應(yīng)、控制ME具有良好效果[5-6]。本研究探討玻璃體腔注射IDI在NIU繼發(fā)的頑固性黃斑水腫中的應(yīng)用,觀察其臨床療效及安全性,現(xiàn)將結(jié)果報(bào)道如下。
1 對(duì)象和方法
1.1對(duì)象選取2018-04/2020-06在新疆軍區(qū)總醫(yī)院北京路醫(yī)療區(qū)眼科確診為NIU的患者25例30眼,其中男10例13眼,年齡46~60(平均50.12±2.25)歲,女15例17眼,年齡44~58(平均49.25±3.17)歲;Vogt-小柳-原田病(Vogt-Koyanagi-Harada,VKH)7眼,白塞氏病4眼,后部葡萄膜炎14眼,中間葡萄膜炎2眼,視網(wǎng)膜靜脈周圍炎2眼,結(jié)節(jié)病相關(guān)葡萄膜炎1眼。所有患者均曾接受口服激素治療,白塞氏病、結(jié)節(jié)病相關(guān)葡萄膜炎患者均使用口服激素聯(lián)合免疫抑制劑治療。本研究遵循《赫爾辛基宣言》的原則,且經(jīng)醫(yī)院倫理委員會(huì)批準(zhǔn)實(shí)施(倫理審批號(hào)20190103015),所有患者均簽署知情同意書。
1.1.1納入標(biāo)準(zhǔn)(1)經(jīng)眼底照相、熒光素鈉眼底造影(fundus fluorescein angiograph,F(xiàn)FA)、光相干斷層掃描(optical coherence tomography,OCT)及血液檢查診斷為NIU;(2)黃斑中心凹視網(wǎng)膜厚度(central macular thickness,CMT)≥400μm。
1.1.2排除標(biāo)準(zhǔn)(1)感染性葡萄膜炎,如梅毒、結(jié)合、弓形蟲等;(2)既往行玻璃體切除手術(shù)者;(3)青光眼病史、高眼壓病史或局部應(yīng)用糖皮質(zhì)激素后眼壓增高病史;(4)屈光介質(zhì)混濁影響眼底觀察者;(5)OCT檢查存在玻璃體視網(wǎng)膜牽拉、黃斑前膜或黃斑裂孔者。
1.1.3診斷標(biāo)準(zhǔn)(1)中間葡萄膜炎:炎癥累及睫狀體平坦部、周邊部視網(wǎng)膜及玻璃體基底部;后部葡萄膜炎:炎癥累及脈絡(luò)膜及視網(wǎng)膜組織;(2)FFA檢查:早期視網(wǎng)膜靜脈充盈延遲、血管壁著染、視盤毛細(xì)血管擴(kuò)張、熒光素滲漏,滲漏逐漸加強(qiáng),晚期邊界不清呈片狀或多灶性強(qiáng)熒光,病變累及黃斑,晚期呈囊樣熒光素積存;(3)OCT檢查:黃斑區(qū)神經(jīng)上皮層多灶性漿液性脫離,神經(jīng)上皮層間有大小不一的囊樣病變,囊腔內(nèi)可見滲漏點(diǎn),或視網(wǎng)膜前可見高反射組織,合并神經(jīng)上皮層增厚及層間可見囊泡樣病變,囊腔可見滲出病灶,或黃斑中心凹見玻璃體牽引,黃斑裂孔形成,部分視網(wǎng)膜內(nèi)層組織光反射缺失,黃斑區(qū)水腫增厚。
1.2方法
1.2.1治療方法所有患者眼表面麻醉后,結(jié)膜囊內(nèi)清潔消毒,開瞼器開瞼,然后在顳下方距離角鞏膜緣3.5mm處進(jìn)針植入地塞米松玻璃體內(nèi)植入劑(0.7mg),術(shù)后局部予妥布霉素地塞米松滴眼液點(diǎn)眼3d,每天4次。手術(shù)均由同一醫(yī)師完成。隨訪期間若視力下降2行、玻璃體混濁程度評(píng)分增加2分及以上或CMT較上一次復(fù)查持續(xù)增加,F(xiàn)FA檢查提示彌漫性熒光素針尖樣滲漏等情況,可給予重復(fù)注射IDI或聯(lián)用糖皮質(zhì)激素口服,必要時(shí)給予環(huán)孢素口服治療。
1.2.2觀察指標(biāo)首次玻璃體腔注射IDI治療后1、3、6mo時(shí)觀察最佳矯正視力(best corrected visual acuity,BCVA,LogMAR)、眼壓、CMT情況,并進(jìn)行玻璃體混濁程度評(píng)分,記錄隨訪期間(平均8.2±2.1mo)并發(fā)癥發(fā)生情況。玻璃體混濁程度評(píng)分標(biāo)準(zhǔn)[7]:(1)0分:眼底清晰;(2)1分:視網(wǎng)膜血管或視盤邊緣模糊;(3)2分:視盤中度模糊,但仍可以看到;(4)3分:視盤明顯模糊;(5)4分:視盤窺不見。

2 結(jié)果
2.1治療前后BCVA變化首次玻璃體腔注射IDI治療前,治療后1、3、6mo BCVA具有時(shí)間差異性(Waldχ2=89.007,P<0.001)。與治療前比較,治療后1、3、6mo BCVA均改善(β=-0.139、-0.221、-0.351,SE=0.040、0.045、0.044,Waldχ2=12.333、24.552、62.612,均P<0.001);與治療后1mo比較,治療后3、6mo BCVA均改善(β=-0.080、-0.217,SE=0.030、0.029,Waldχ2=7.346、55.315,均P<0.05);與治療后3mo比較,治療后6mo BCVA改善(β=-0.132,SE=0.022,Waldχ2=36.550,P<0.001),見表1。
2.2治療前后CMT變化首次玻璃體腔注射IDI治療前,治療后1、3、6mo CMT具有時(shí)間差異性(Waldχ2=349.549,P<0.001)。與治療前比較,治療后1、3、6mo CMT均降低(β=-152.851、-279.181、-355.811,SE=15.955、20.071、19.480,Waldχ2=91.780、193.486、333.626,均P<0.001);與治療后1mo比較,治療后3、6mo CMT均降低(β=-128.518、-202.672,SE=12.747、17.945,Waldχ2=101.647、127.562,均P<0.001);與治療后3mo比較,治療后6mo CMT降低(β=-70.317,SE=10.509,Waldχ2=44.767,P<0.001),見圖1,表1。
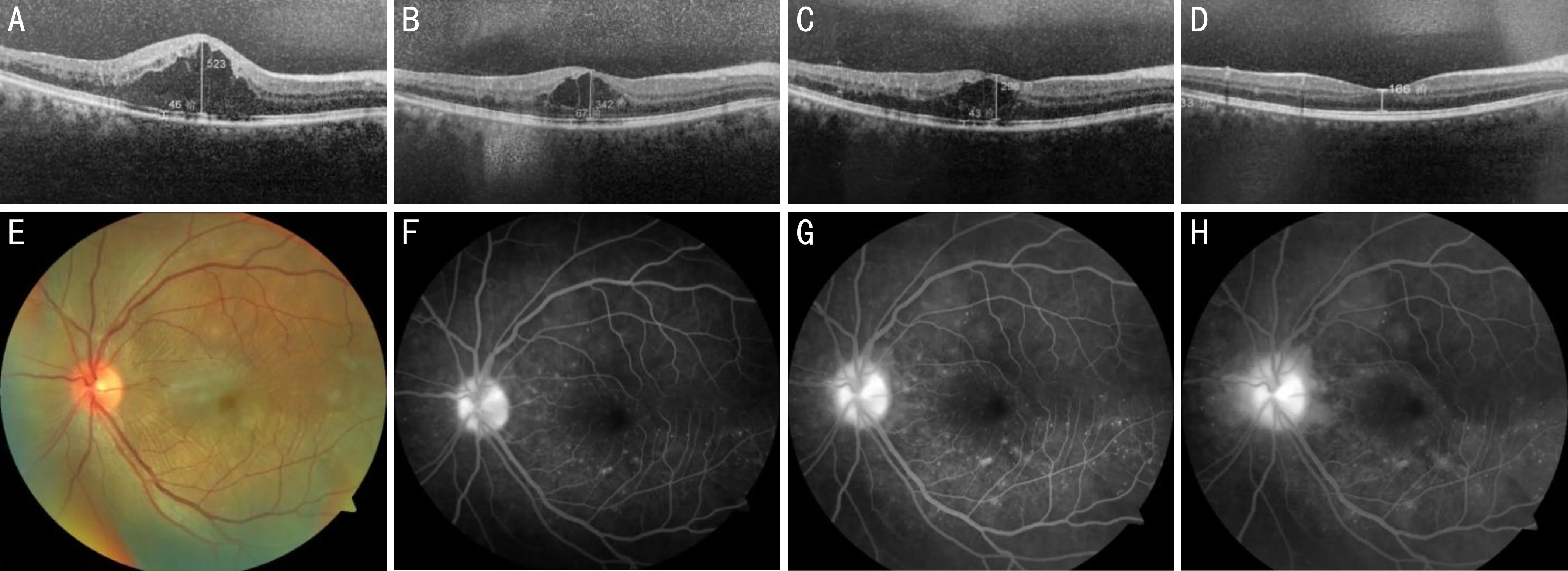
圖1 VKH患者左眼檢查結(jié)果 A~D:玻璃體腔注射IDI治療前后OCT檢查結(jié)果。A:治療前,CMT為523μm;B:治療后1mo,CMT為342μm,ME明顯減輕;C:治療后3mo:CMT為298μm,ME顯著減退;D:治療后6mo,ME未復(fù)發(fā)。E~H:治療前眼底檢查結(jié)果。E:眼底照相;F:FFA早期,可見視盤毛細(xì)血管擴(kuò)張,后極部熒光素滲漏;G:FFA中期,可見視網(wǎng)膜血管彌漫性擴(kuò)張,熒光素滲漏增多;H:FFA晚期,邊界不清呈片狀強(qiáng)熒光,病變累及黃斑,熒光素積存。
2.3治療前后玻璃體混濁程度評(píng)分變化玻璃體腔注射IDI治療前,治療后1、3、6mo玻璃體混濁程度評(píng)分具有時(shí)間差異性(Waldχ2=199.667,P<0.001)。與治療前比較,治療后1、3、6mo玻璃體混濁程度評(píng)分均降低(β=-0.735、-1.693、-2.249,SE=0.136、0.182、0.187,Waldχ2=29.371、87.017、144.152,均P<0.001);與治療后1mo比較,治療后3、6mo玻璃體混濁程度評(píng)分均降低(β=-0.954、-1.535,SE=0.138、0.170,Waldχ2=47.679、81.513,均P<0.001);與治療后3mo比較,治療后6mo玻璃體混濁程度評(píng)分降低(β=-0.480,SE=0.201,Waldχ2=5.679,P=0.017),見表1。

表1 治療前后各觀察指標(biāo)檢測(cè)結(jié)果
2.4并發(fā)癥發(fā)生情況玻璃體腔注射IDI治療前后眼壓情況見表1,治療后1mo時(shí)5眼出現(xiàn)高眼壓(平均25.46±3.11mmHg),治療后2mo時(shí)1眼出現(xiàn)高眼壓(27mmHg);3眼玻璃體腔重復(fù)注射IDI后5wk時(shí),其中2眼出現(xiàn)高眼壓(分別為28、26mmHg),應(yīng)用2種降眼壓藥物(噻嗎洛爾滴眼液、布林佐胺滴眼液)1mo后復(fù)查時(shí)眼壓均正常。另有2眼出現(xiàn)結(jié)膜下出血,未給予特殊治療,約7d后消失;1眼治療后6mo時(shí)出現(xiàn)后囊下混濁。隨訪期間,所有患者均未出現(xiàn)眼內(nèi)炎、視網(wǎng)膜裂孔、玻璃體積血等并發(fā)癥。
2.5玻璃體腔重復(fù)注射情況首次玻璃體腔注射IDI治療后2mo,4眼視力有所下降,均給予醋酸潑尼松龍治療[5mg/(kg·d)],其中2眼FFA檢查提示再次出現(xiàn)彌漫性針尖樣熒光素滲漏及炎癥反應(yīng)加重,故加用環(huán)孢素口服治療;治療后5mo,3眼CMT未見明顯消退及炎癥反應(yīng)加重,其中1眼FFA檢查提示彌漫性毛細(xì)血管熒光素滲漏,故給予玻璃體腔重復(fù)注射IDI;治療后6mo,20眼黃斑水腫均有效控制,其余患者失訪。
3 討論
NIU是一種致盲性炎癥性疾病,在發(fā)達(dá)國(guó)家,NIU的發(fā)病率占葡萄膜炎的80%[8]。NIU多因繼發(fā)ME而影響患者視力,NIU-ME病理機(jī)制為血-視網(wǎng)膜屏障受到破壞后,細(xì)胞外液體在視網(wǎng)膜內(nèi)區(qū)域和視網(wǎng)膜下腔積聚,從而引起黃斑區(qū)視網(wǎng)膜增厚。IDI是一種新型的可降解激素緩釋劑,可在6mo內(nèi)持續(xù)平穩(wěn)釋放不含防腐劑的地塞米松,最終完全降解為二氧化碳和水。研究表明,玻璃體腔注射IDI后,在前2mo藥物濃度可以達(dá)到峰值,注射6mo后,在玻璃體及視網(wǎng)膜上仍可以檢測(cè)到其成分,表明IDI作用時(shí)間長(zhǎng)[9]。
Huron等研究進(jìn)行了長(zhǎng)達(dá)26wk的隨訪觀察,發(fā)現(xiàn)NIU患者進(jìn)行玻璃體腔注射IDI后BCVA明顯改善[10]。本研究納入患者接受玻璃體腔注射IDI 1mo后,BCVA(LogMAR)由治療前0.76±0.37提高到0.61±0.24,隨訪6mo時(shí),BCVA達(dá)到0.40±0.13,分析認(rèn)為接受玻璃體腔注射IDI治療3、6mo時(shí)BCVA均較治療前改善,這說(shuō)明玻璃體腔注射IDI對(duì)治療NIU-ME引起的視力障礙有效。本研究納入的25例患者在玻璃體腔注射IDI前均進(jìn)行過(guò)系統(tǒng)的口服激素治療,效果欠佳,ME持續(xù)性存在,未見明顯減輕,故采用玻璃體腔注射IDI治療頑固性ME。納入患者中,VKH患者4例7眼,白塞氏病患者2例4眼,其中3例VKH患者、2例白塞氏病患者雙眼注射IDI,1例VKH患者入組時(shí)僅1眼炎癥反應(yīng)較重、ME明顯,另1眼處于穩(wěn)定狀態(tài),CMT<100μm,故該患者僅單眼注射IDI,另1眼給予局部用藥治療,其余納入患者均單眼注射IDI。VKH患者玻璃體腔注射IDI前已使用醋酸潑尼松口服激素治療,術(shù)后繼續(xù)維持治療。白塞氏病患者玻璃體腔注射IDI前已使用口服激素及環(huán)孢素,術(shù)后繼續(xù)使用。NIU患者由于炎癥部位和性質(zhì)不同,表現(xiàn)為多種形態(tài)特征,分型包括彌漫型黃斑水腫、黃斑囊樣水腫、漿液性視網(wǎng)膜脫離等,ME患者視網(wǎng)膜外叢狀層及Henle纖維層增厚最明顯,NIU-ME是引起視力下降的主要原因。本研究納入患者首次玻璃體腔注射IDI治療后CMT顯著降低,平均下降156μm,3例3眼患者在隨訪5mo時(shí)ME較上一次復(fù)查明顯加重,且其中1例1眼患者FFA提示出現(xiàn)彌漫性針尖樣熒光素滲漏,故再次給予玻璃體腔注射IDI,后ME有所降低,視力改善。既往文獻(xiàn)報(bào)道與本研究結(jié)果相似。研究表明,NIU患者隨著ME程度減輕,視力也隨之好轉(zhuǎn)[11];Nobre-Cardoso等[12]認(rèn)為玻璃體腔注射IDI對(duì)CMT影響非常顯著,注射1mo后CMT平均下降153μm;Zarranz-Ventura等[13]研究發(fā)現(xiàn)玻璃體腔注射IDI 1mo后CMT平均下降194μm;Tomkins-Netzer等[14]進(jìn)行了長(zhǎng)達(dá)17.3mo的隨訪觀察,研究表明,玻璃體腔注射 1mo后,所有患者M(jìn)E均有所改善,CMT從平均612μm降至250μm,雖然部分NIU患者需要重復(fù)注射IDI才能使ME消退,但無(wú)論是單獨(dú)使用IDI,還是與其他療法聯(lián)合使用,均可以改善NIU患者的CMT和BCVA[15]。另有研究表明IDI植入后隨訪6mo觀察玻璃體混濁程度評(píng)分顯著降低[15-16],這與本研究相似。本研究納入患者玻璃體混濁程度評(píng)分在治療后也有明顯改善,術(shù)前評(píng)分為3.06±0.78分,末次隨訪時(shí)玻璃體混濁程度評(píng)分為0.82±0.42分,差異具有統(tǒng)計(jì)學(xué)意義(P<0.001),表明玻璃體注射IDI可以改善NIU患者玻璃體混濁及玻璃體炎癥,改善患者視功能。
玻璃體腔注射IDI的并發(fā)癥之一是術(shù)后高眼壓,其原因可能與玻璃體腔注射IDI后釋放的脂質(zhì)物質(zhì)與小梁細(xì)胞外和小梁板層基底膜相接觸,堵塞了房水流出通道有關(guān),皮質(zhì)類固醇類藥物與小梁網(wǎng)和晶狀體的結(jié)合隨著藥物親脂性的增加而增加,IDI相較于曲安奈德分配到小梁網(wǎng)及晶狀體中的親脂性物質(zhì)較少,因此其眼內(nèi)壓升高和白內(nèi)障的發(fā)生率較低[17]。本研究治療后有6眼(20%)出現(xiàn)高眼壓,低于Nobre-Cardoso等[12]報(bào)道的36.2%及Huron等報(bào)道的23%[10]。本研究中出現(xiàn)高眼壓的患者中,5例5眼在首次玻璃體腔注射IDI后4~5wk復(fù)診時(shí)發(fā)現(xiàn)眼壓升高,1例1眼出現(xiàn)在玻璃體腔注射IDI后8wk時(shí)。另有3眼進(jìn)行了重復(fù)注射后5wk復(fù)查時(shí)有2眼出現(xiàn)高眼壓,均給予噻嗎洛爾及布林佐胺2種降眼壓藥物,用藥1mo后再次復(fù)查時(shí)眼壓均恢復(fù)正常。本研究提示玻璃體腔注射IDI后高眼壓多出現(xiàn)在治療后1mo左右,這與其他文獻(xiàn)報(bào)道的高眼壓時(shí)間較為一致[18]。1眼治療后6mo時(shí)發(fā)現(xiàn)后囊混濁,暫未行特殊治療。納入患者均未出現(xiàn)眼內(nèi)炎、視網(wǎng)膜裂孔、玻璃體積血等并發(fā)癥。
綜上所述,本研究結(jié)果表明,玻璃體腔注射IDI可有效治療NIU,并且可以顯著降低CMT,改善視力,雖然部分患者會(huì)出現(xiàn)眼壓升高,但可以通過(guò)降眼壓藥物進(jìn)行控制。由于本研究樣本量較小,隨訪時(shí)間較短,需要更長(zhǎng)的隨訪時(shí)間和更高再注射頻率才能正確評(píng)估重復(fù)注射對(duì)眼部的影響和并發(fā)癥,這也是下一步研究的重點(diǎn)。

