痧罐療法對痰熱擾心型失眠病人睡眠質量及生存質量的影響
莊靖卿,范 良,曾繁廣,黃 晶,鄧海燕,張月清
海口市中醫醫院,海南570216
優質良好的睡眠質量是保證人類機體正常、健康活動的必要條件。據報道,我國存在睡眠障礙者超過50%,嚴重失眠者達17%。失眠易誘發焦慮、抑郁、狂躁等心身疾病,嚴重影響生活質量[1]。西藥治療失眠以服用鎮靜安眠類藥物為主,短期內具有一定效果,但長期服用易出現頭暈、乏力等不良反應,易致依賴性和成癮性,易出現嚴重不良反應,治標不治本,病情遷延難愈[2-3]。失眠中醫學稱“不寐”“目不瞑”或“不得臥”,指夜間睡眠時間不足和(或)睡眠質量不高,會影響其日間社會功能[4]。中醫藥療效確切且有副作用小等優點,但中藥內服味苦,效果受個體依從性及吸收率等影響。中醫外治有相對明顯優勢,特別是針刺療法,已經受到了大家的認可及歡迎,但受治療手法的限制,臨床上護理人員較難開展。痧罐療法采用虎符銅砭刮痧與中藥竹罐技術相結合,取二者之長,避其所短,既可減輕刮痧帶來的疼痛,又可滿足罐吸附不及部位,充分發揮多環節、多途徑刺激經絡腧穴的作用,且護理人員能熟悉掌握,便于臨床開展。本研究采取痧罐療法治療痰熱擾心型失眠取得了較好效果,現報道如下。
1 對象與方法
1.1 研究對象
選取2020年11月—2021年10月海口市中醫醫院中醫護理門診和病房收治的符合標準的90例痰熱擾心型失眠病人。采用前瞻性隨機數字表法將其隨機分為對照組和試驗組,各45例。對照組:男20例,女25例;年齡(53.22±2.11)歲;試驗組:男23例,女22例,年齡(52.12±3.16)歲。兩組性別、年齡、病程及病情嚴重性等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究已得到我院倫理委員會的批準。
1.2 診斷標準
1.2.1 西醫診斷標準
參照國際疾病分類第10版(ICD-10)中關于睡眠障礙的診斷標準,表現為入睡困難、多夢、睡眠不深、容易醒、早醒、醒后不易再入睡、感到疲乏、白天困倦;失眠癥狀,每周至少發作3次并持續1個月以上;失眠后引起頻發的苦惱或精神活動效率降低,影響社會功能[5]。
1.2.2 中醫診斷標準
以《中醫病證診斷療效標準》[6]中關于不寐的描述為基礎:①輕者入寐困難或寐而易醒,醒后不寐,重者徹夜難眠;②伴有頭痛、頭昏、心悸、多夢等癥狀;③各項系統檢查未發現異常。同時符合不寐中醫證型痰熱擾心型的診斷標準,表現為睡眠不安,頭暈目眩,口苦痰多,心煩懊惱,胸悶脘痞,舌紅,苔黃膩,脈滑或滑數。
1.3 納入與排除標準
納入標準:①符合上述診斷標準;②匹茲堡睡眠質量指數(Pittsburgh Quality Sleep Index,PSQI)評分≥8分[7];③病程>1個月且反復作;④簽署知情同意書。排除標準:①惡性腫瘤、嚴重心肝、肺、腦、腎疾病;②妊娠或月經期;③凝血功能障礙者、皮膚有破潰者、傳染病者;④其他原因引起精神障礙病人;⑤繼發性失眠的病人。
1.4 研究方法
1.4.1 對照組
采用常規治療,給予艾司唑侖片2 mg口服(國藥準字H41020215,新鄉市常樂制藥有限責任公司,規格每片1 mg),每晚睡前半小時服用,每日1次,連續治療10 d。
1.4.2 試驗組
采用痧罐療法,刮痧每5天1次,共2次,刮痧工具采用虎符銅砭;拔罐每2天1次,共5次。中藥竹罐法材質要求:竹罐罐口直徑1.5~2.5 cm,竹罐高6~8 cm。中藥藥包配方采用化痰清熱自擬方,組方:法半夏15 g,龍骨10 g,牡蠣15 g,北柴胡15 g,酒大黃5 g,桂枝12 g,茯苓12 g,桃仁10 g,黃芩10 g,遠志15 g,酸棗仁30 g,川芎15 g,夜交藤15 g,知母10 g,石菖蒲10 g,天竺黃10 g。煮藥鍋1個。藥罐準備:將備好的小藥包放置于煮鍋內煮沸,投入所需竹罐再煮5~10 min,讓藥汁充分融入竹纖維后待拔罐用。操作方法:病人取坐位,涂抹少量刮痧油至刮拭部位上,手持刮痧板與體表呈45°~90°,刮板板前端約1/3與皮膚貼合。利用腕力下壓,采用徐而和手法單方向均勻刮拭,力量適中、滲透。每部位刮拭20~30次。選取雙上肢心包經、心經,所刮經絡不留白,以出痧不再改變為準。刮痧完后予背俞穴行中藥竹罐法。將藥袋裝適量水煮沸再將竹罐投入煮藥鍋中再煮5~10 min,病人取俯臥位,用長鑷子取出藥罐快速將水甩凈,待溫度適宜后迅速按在雙側心、肺、肝、脾、胃、腎、膈俞穴上。留置10 min后取罐。刮痧處若出現條索狀、硬結、沙粒樣堵塞物時予一次性針頭散刺后拔罐。注意事項:拔罐手法宜輕、快、準、穩;拔罐溫度以病人耐受為宜。若出現燙傷,米粒樣的水皰待自行吸收,黃豆大的水皰需刺破后予水膠體敷料保護。
1.5 觀察指標
1.5.1 療效
參照《中醫藥治療失眠的臨床研究指導原則》[8]制定:癥狀消失且夜間睡眠時間大于6 h,睡眠深沉,醒后,精力充沛為痊愈;癥狀緩解,夜間睡眠時間較之前增加3 h且睡眠深度也增加為顯效;癥狀改善且夜間睡眠時間較前增加少于3 h為有效;癥狀加重或無明顯改善為無效。并于療程結束1個月后隨訪兩組失眠復發情況。
1.5.2 睡眠質量
采用PSQI進行評價,PQSI包括睡眠質量、睡眠時間、睡眠效率、入睡時間、睡眠障礙、催眠藥物使用及日間功能障礙7個維度。各指標采用0~3級評分,滿分21分。總分越高,說明其睡眠質量越差。
1.5.3 生存質量
治療前后分別采用世界衛生組織生存質量測評量表(WHOQOL-BREF)[9]評估兩組干預后的生存質量。WHOQOL-BREF包括心理領域、環境領域、生理領域和社會關系4個維度。每個問題計0~5分,完全沒有計0分,十分滿意計5分,總分越高,代表其生存質量越好。
1.5.4 不良反應
觀察兩組有無口干、嗜睡、頭昏、乏力癥狀等不良反應。
1.6 質量控制
保證護理人員掌握各量表填寫方法與痧罐療法相關知識,并由同1位護理人員負責完成同1例受試者的相關資料,采用電腦錄入后雙人核對。
1.7 統計學方法

2 結果
2.1 療效(見表1)
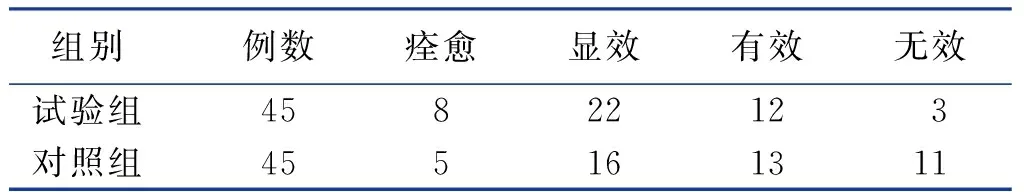
表1 兩組療效比較 單位:例
2.2 PSQI評分(見表2)

單位:分
2.3 WHOQOL-BREF評分(見表3)

單位:分
2.4 不良反應及復發率
治療期間,對照組出現頭昏3例、嗜睡1例,不良反應發生率為8.8%,而試驗組不良反應的發生率為0,兩組比較,差異有統計學意義(P<0.05)。隨訪治療1個月后,試驗組復發率為0;對照組停藥后出現失眠癥狀有6例,復發率達13.3%,兩組比較,差異有統計學意義(P<0.05)。
3 討論

中醫學認為,失眠是由于飲食、外感、內傷及久病等病因導致人體陰陽臟腑失調、營衛失度等。失眠證以痰熱內擾型最為常見[11-12],正如《古今醫統大全》記載:“痰火擾亂,心神不寧,思慮過傷、火熾痰郁而致不眠者,多矣”。心藏神、主血脈、痰熱擾心以致心神不寧。中醫學認為,過飽、過饑、濕食等易致生痰,痰生熱,肝火旺盛,痰熱易亂心神,引發失眠。中醫治法以清熱化痰、和中安神為主。故采取以下干預:①針對痰熱擾心型失眠,采用化痰清熱自擬方,方中以半夏柴胡調和陰陽表里,生姜和胃,平衡半夏之毒,黃芩知母清里熱,茯苓健脾,川芎疏肝理氣活血,牡蠣與龍骨斂陰潛陽、鎮靜安神之效,遠志、酸棗仁寧心安神。諸藥并用起到清熱化痰、鎮靜安神之效[13-17]。②運用五臟俞穴治療失眠的理論[18-19],通過刺激肺俞宣發補益肺氣、清熱和營安神;刺激心俞寧心安神;刺激肝俞疏肝解郁、清肝安神;刺激脾胃俞健脾化痰、祛濕安神;刺激腎俞滋陰補腎安神;刺激膈俞理血調氣安神。諸穴合用,可相互協同,相得益彰,起到清熱瀉火、寧心安神之效[20]。③竹罐的吸附力可拔出膠凍狀物、血水、白沫等物質,即中醫所論之“痰”[21],以清熱祛痰安神。④失眠病位在于心,故而取心經、心包經,運用銅砭刮痧達到以通為治,以通為補,以通為瀉,以達到清瀉心火、寧心安神之效[22],故而眠安。
總而言之,痧罐療法融合了罐療、熱療、藥療、刮痧于一體,發揮協同功效,利三焦,引邪出表,以達到清熱化痰、寧神養息、清心安神等改善痰熱擾心型失眠癥狀。本研究結果顯示,治療后,兩組PSQI各項因子評分低于治療前,且試驗組優于對照組,差異有統計學意義(P<0.05)。說明痧罐療法提高睡眠效果顯著。長期失眠病人易出現焦慮、抑郁等心理問題,失眠癥對病人生存質量有嚴重影響[23]。本研究結果顯示,治療后,兩組生理健康、心理健康、社會關系、周圍環境各項評分均高于治療前,且試驗組優于對照組,差異有統計學意義(P<0.05)。提示痧罐療法可有效改善病人生存質量。而且本研究結果顯示,試驗組未出現不良反,經1個月后隨訪,失眠復發率優于對照組。由此可見該療法是一種安全有效的中醫外治法。與張福琴等[24]的報道一致,其結果顯示,艾司唑侖存在成癮性和延遲反應,用藥次日仍可存在不適感。
4 小結
綜上所述,痧罐療法痰熱擾心型失眠臨床療效優于艾司唑侖治療,不但有效地提高病人的睡眠質量及生存質量,降低復發率,而且無藥物成癮及不良反應,是一種安全有效、易于操作、方便的中醫外治法。

