1907 個夫精人工授精周期妊娠結局的女方影響因素分析
周 園 鄭備紅
福建省婦幼保健院生殖醫學中心,福建福州 350001
不孕癥困擾著全球8%~12%的育齡夫婦[1]。夫精人工授精(artificial insemination by husband,AIH)是治療不孕癥最簡便、經濟且無創的方法,尤其是對不明原因不孕的夫婦[2]。但相較于其他輔助生殖技術,AIH 妊娠率較低,往往需要重復進行多個周期,反復進行AIH 不僅降低不孕夫婦對助孕成功的期望值,也提高體外受精-胚胎移植(in vitro fertilization-embryo transfer,IVF-ET)、卵胞質內單精子注射(intracytoplasmic sperm injection,ICSI)等其他侵入性輔助生殖技術的比例。因此,如何提高AIH 的成功率是生殖醫生關注的重點。關于影響AIH 成功的因素,文獻報道包括患者的年齡、授精的時機、周期數、促排卵方式及扳機方式等[3],本研究通過回顧性分析影響AIH 妊娠結局的相關影響因素,以期指導臨床實踐,改善AIH 的妊娠結局。
1 資料與方法
1.1 研究對象
回顧性納入2014 年1 月至2019 年10 月于福建省婦幼保健院生殖中心行AIH 的819 對夫婦為研究對象,共1907 個周期。所有研究對象均符合AIH 的適應證:男方因素包括少精子癥、弱精子癥或畸形精子癥及勃起功能障礙、不射精癥等,女方因素包括排卵障礙、子宮內膜異位癥及不明原因不孕等。納入標準:①已婚夫婦,未避孕未孕1 年以上;②女方經輸卵管碘油造影、子宮輸卵管超聲造影或宮腔鏡證實至少一側輸卵管通暢。排除標準:①女方經輸卵管碘油造影、子宮輸卵管超聲造影或宮腔鏡證實雙側輸卵管不通;②男方無精子癥。本研究經福建省婦幼保健院倫理委員會批準(批件號:2021YJ036),豁免知情同意書。
1.2 研究方法
1.2.1 卵泡監測 根據患者病史及就診時間,結合患者意愿選擇自然周期或促排卵周期。促排卵周期者于月經第5 天起口服來曲唑2.5~5mg 或克羅米芬50~100mg,口服5d 后超聲監測卵泡大小,若無優勢卵泡,給予肌內注射尿促性腺激素75U(必要時重復使用)直至卵泡直徑達18mm。自然周期患者于月經第10~12 天起超聲監測卵泡大小及內膜厚度,當優勢卵泡直徑接近18mm 且黃體生成素(luteinizing hormone,LH)峰出現時,采用人絨毛膜促性腺激素或促性腺激素釋放激素激動劑扳機,并實施1 次AIH,排卵后實施第2 次AIH。對早排卵或LH 峰早現者立即給予1 次AIH。
1.2.2 取精及精液處理 所有患者均為AIH,男方采用手淫排精法獲得精液,精液處理均采用梯度離心法。
1.2.3 AIH 操作 所有患者均采取宮腔內人工授精。取膀胱截石位,使用COOK 導管插入宮腔,注入0.2~0.5ml 處理后的精液,授精后屈膝休息15min。
1.2.4 確認妊娠及分組 AIH 后2 周測血β-人絨毛膜促性腺激素,陽性者確認妊娠,3~4 周后經陰道超聲確認臨床妊娠(包括宮內妊娠及宮外妊娠)。確認臨床妊娠者納入妊娠組,未確認妊娠者納入未妊娠組(包括未孕及生化妊娠)。28 周后活產者納入活產組,其余均納入未活產組。所有患者均隨訪至妊娠中止,觀察指標為妊娠數及活產數,并計算妊娠率和活產率。妊娠率=臨床妊娠周期數/總周期數×100%;活產率=活產周期數/總周期數×100%。
1.3 統計學方法
采用SPSS 23.0 軟件對數據進行統計分析。分類變量以例數(百分率)[n(%)]表示,比較采用χ2檢驗或Fisher 確切概率法,采用多因素Logistic 回歸分析進行模型建立及預后預測。P<0.05 為差異有統計學意義。
2 結果
2.1 一般資料
本研究共納入819 對夫婦,共進行1907 個AIH周期,女方平均年齡(31.07±4.04)歲,平均不孕年限(3.83±2.31)年,共181 例妊娠,妊娠率9.49%,活產122 例,活產率6.40%。
2.2 不同因素對AIH 妊娠率的影響
妊娠組與未妊娠組比較,女方年齡、不孕年限、優勢卵泡直徑、授精周期數及AIH 日內膜厚度等比較差異均無統計學意義(P>0.05)。子宮內膜異位癥患者的妊娠率顯著低于其他因素(P=0.04)。促排卵周期妊娠率顯著高于自然周期(P=0.04)。同一周期AIH 2 次的妊娠率顯著高于AIH 1 次(P=0.02),見表1。
2.3 不同因素對AIH 活產率的影響
活產組與未活產組比較,女方年齡、不孕年限、優勢卵泡直徑、授精周期數、助孕方式、AIH 日內膜厚度、AIH 次數等比較差異均無統計學意義(P>0.05)。子宮內膜異位癥患者的活產率顯著低于其他因素(P=0.03),見表2。
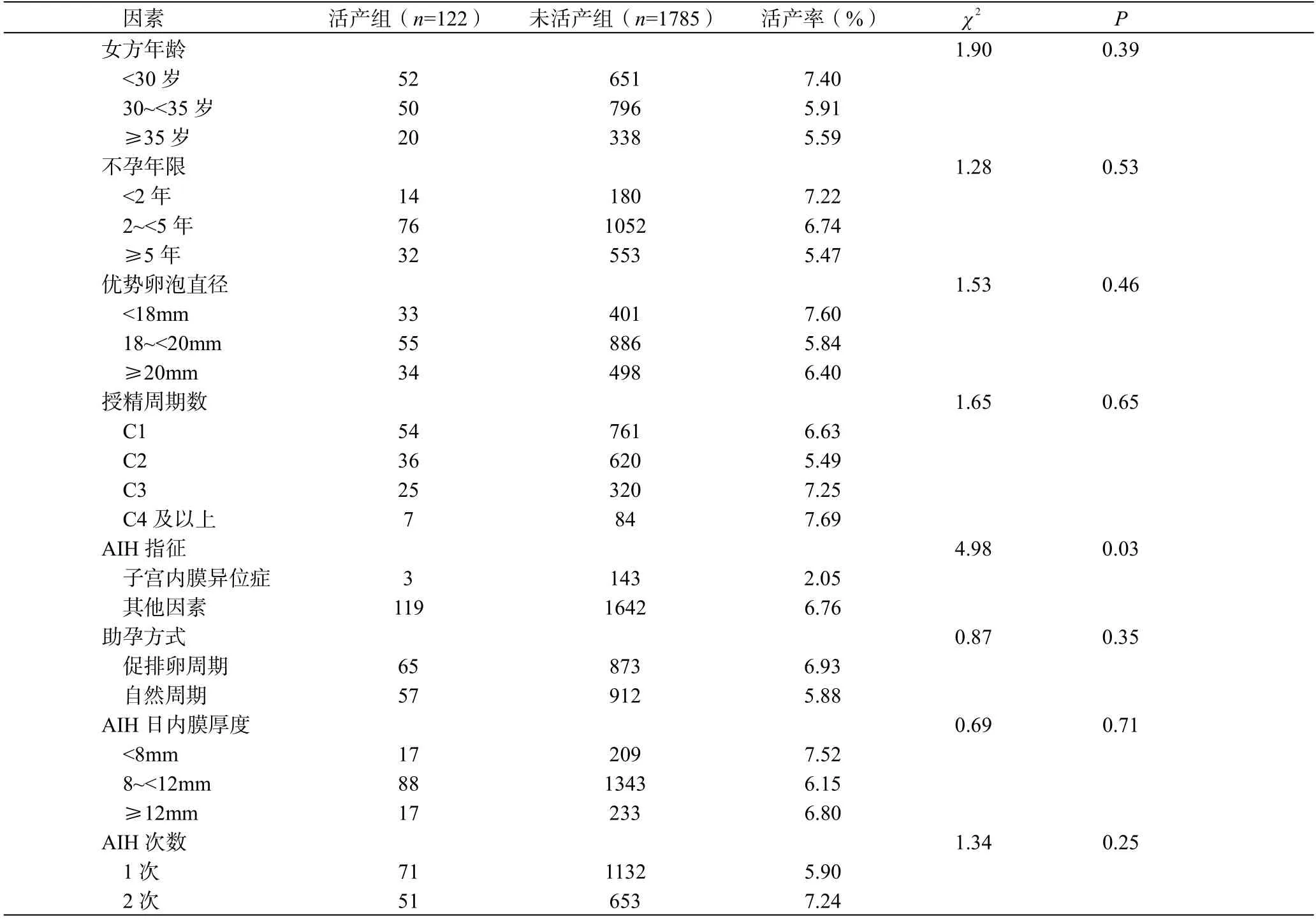
表2 不同因素對AIH 活產率的影響
2.4 多因素Logistic 回歸分析及預后預測
將以上有統計學意義的因素納入多因素Logistic回歸分析。賦值如下:年齡(1=<30 歲;2=30~<35歲;3=≥35 歲),AIH 指征(0=其他因素;1=子宮內膜異位癥),授精周期數(1=C1,2=C2,3=C3,4=C4及以上),助孕方式(0=自然周期;1=促排卵周期),優勢卵泡直徑(1=<18mm;2=18~<20mm;3=≥20mm),AIH 日內膜厚度(1=<8mm;2=8~<12mm;3=≥12mm),AIH 次數(1=1 次;2=2 次)。結果顯示,子宮內膜異位癥是影響AIH 活產率的主要危險因素,見圖1、2。

圖1 影響AIH 妊娠率的多因素Logistic 回歸分析
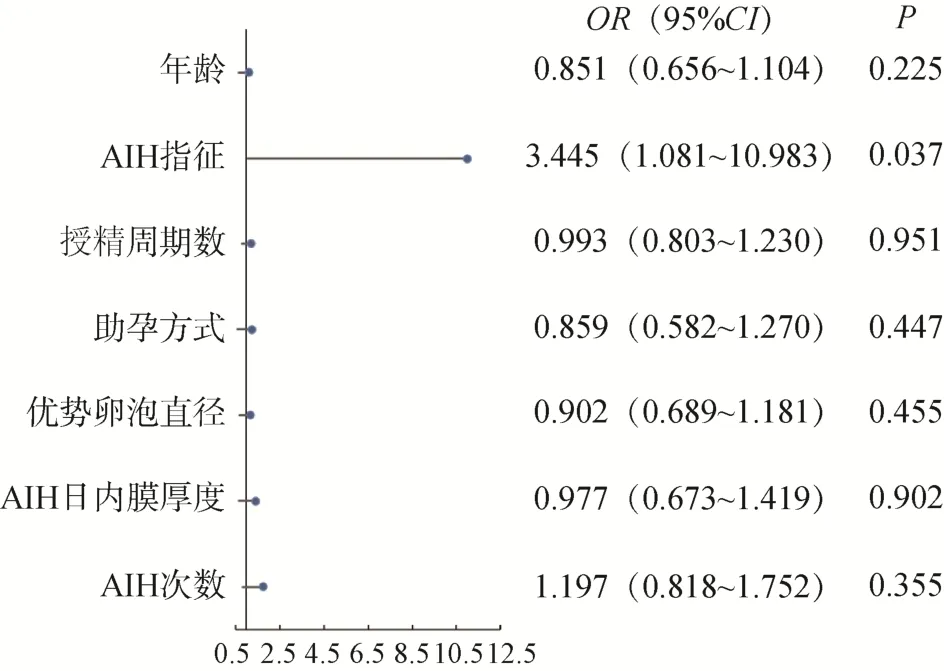
圖2 影響AIH 活產率的多因素Logistic 回歸分析
3 討論
子宮內膜異位癥引起的炎癥、免疫紊亂會對輸卵管功能、卵母細胞質量、精子獲能、受精過程、子宮內膜容受性和胚胎著床等方面產生負面影響,是導致女性不孕的常見原因[4]。研究顯示,對子宮內膜異位癥引起的不孕,采取AIH 進行助孕是有效的[5,6]。
本研究結果顯示,較其他不孕因素而言,因子宮內膜異位癥行AIH 助孕者,其妊娠率、活產率均較低。多因素Logistic 回歸分析證實子宮內膜異位癥是影響AIH 活產率的主要危險因素。本研究納入的研究對象包括未手術和已手術的子宮內膜異位癥合并不孕癥患者,Keresztúri 等[7]指出子宮內膜異位癥患者手術后行控制性超促排卵結合AIH 其妊娠率明顯增高。但也有學者指出,對輕度的子宮內膜異位癥,采取手術治療可提高生育力,但對子宮內膜異位癥患者采取AIH 的方式助孕并無獲益[8]。因此,筆者認為對子宮內膜異位癥合并不孕的女性,可在手術后嘗試1~2 個周期人工授精,同時做好IVF 或ICSI 準備,若未孕,盡快行輔助生殖技術助孕。
對伴有排卵障礙的不孕女性,如多囊卵巢綜合征等,在AIH 周期進行誘導排卵治療是安全有效的。Sicchieri 等[9]認為,對不明原因不孕的女性,誘導排卵較自然周期而言,可獲得更高的累計活產率。本研究也得出相似結論,與自然周期相比,促排卵周期AIH 后的妊娠率明顯增高,Logistic 回歸分析雖然未證實促排卵是影響AIH 妊娠率的主要因素,但可認為自然周期是妊娠率的非促進因素。這可能與促排卵可獲得更多的優勢卵泡有關。但AIH 周期中采取卵巢刺激可能會增加多胎妊娠率及先天畸形的風險。綜上,筆者認為對排卵障礙的女性而言,為提高妊娠率及活產率,AIH 周期中可采取卵巢刺激誘導排卵。如排卵正常,因促排卵相關安全性問題尚未明確,因此應盡可能采用自然周期AIH,如多周期未孕,可根據患者意愿選擇藥物誘導排卵。
對于同一AIH 周期的授精次數是否影響妊娠結局,文獻報道結論不一。大部分研究認為,同一周期2 次授精的妊娠率高于單次授精。但Cohlen 等[10]通過對大量隨機對照研究及系統回顧的復習得出結論,對不明原因不孕或男性因素不孕的情況,沒有足夠證據表明在同一周期行2 次AIH 比1 次的妊娠率更高。且反復授精可能會增加介質(如授精導管)等刺激內膜的概率,從而影響妊娠結局[11]。本研究認為2 次授精的妊娠率高于單次授精。排卵發生在LH 峰出現后34~36h,精子在宮腔內存活時間約72h,且隨著時間推移授精能力逐漸降低,12h 內是授精的最佳時機,因此,真正授精的時機較難把握,理論上2 次授精覆蓋的時間更長,妊娠概率更大,但相關研究結論差異較大,筆者認為對授精24h 后尚未排卵者,可采用雙次授精增加妊娠率,但就活產率而言,本中心數據未得出陽性結論,有待數據進一步完善后明確。
高齡女性染色體配對、重組發生異常,粘連蛋白異常,端粒長度減少,這些因素共同導致卵母細胞質量下降,從而引起不孕或胎兒先天畸形[12]。大部分研究認為隨著女方年齡增大,AIH 妊娠率逐漸降低[13-15]。本研究結果顯示,低齡女性(<35 歲)活產率高于高齡婦女(≥35 歲),但比較差異無統計學意義。這可能與行AIH 的高齡女性例數較少有關。筆者認為,對高齡不孕女性,若AIH 失敗1~2 次,應盡快采取其他輔助生殖技術手段助孕。
關于卵泡直徑、內膜厚度與妊娠結局的關系,不同文獻報道雖有差異,但大部分認為優勢卵泡直徑集中在16~20mm 的AIH 妊娠率最高[16,17]。有學者指出,優勢卵泡直徑在16mm 以上,內膜厚度在7mm以上者,行AIH 妊娠成功的概率最高[18]。本研究得出優勢卵泡直徑、AIH 日內膜厚度與妊娠結局無統計學上的關聯,這可能與嚴格把控行AIH 的臨床指征及研究分組設計有關。通常認為卵泡直徑>18mm 為成熟卵泡,但臨床上對成熟卵泡的判斷需結合陰道超聲結果、LH 峰值及月經周期情況,因此,實際操作中扳機日卵泡直徑波動于15~25mm,本研究妊娠者卵泡直徑在16~25mm,分布較廣,得出結論并無統計學意義,與文獻報道有差異,有待于進一步研究證實。對內膜厚度與妊娠結局之間的關系,目前普遍認為超聲監測內膜形態及厚度能夠準確評估內膜容受性,并預測妊娠結局。排卵前子宮內膜厚度10.5~13.9mm 的臨床妊娠率最高[19],但另有Meta 分析認為,內膜厚度與妊娠結局之間并無明確關聯[20]。內膜過薄或過厚都將影響內膜容受性,從而影響胚胎著床。但目前對內膜厚薄的定義尚未形成統一標準,有研究認為內膜小于6~8mm 為內膜過薄[21]。本研究納入的AIH 周期,排卵日內膜厚度在5.0~16.5mm,內膜厚度<7mm 者,均未妊娠。筆者認為,在監測卵泡發育過程中,應同時評估內膜厚度及形態,避免排卵日內膜過薄的情況,對內膜厚度<7mm 者,建議取消本次AIH 周期。
AIH 是治療不孕癥最簡便、經濟的方法,在臨床上廣泛使用。影響AIH 妊娠結局的因素較多,本研究認為子宮內膜異位癥是影響AIH 妊娠率的主要因素,對合并子宮內膜異位癥的不孕患者,直接進行AIH 不是最佳選擇,可考慮手術后短時間內嘗試1~2 個周期AIH,并同時做好IVF 或ICSI 的準備。藥物誘導排卵可提高AIH 的妊娠率,但安全性問題有待商榷,建議有排卵障礙的患者采用促排卵周期AIH,排卵正常者行自然周期AIH。AIH 后24h 未排卵者,可再次AIH 以提高妊娠率。
本研究還存在一定的局限性,首先,納入分析的影響因素未包括男方因素,部分涉及男方因素的研究認為AIH 的妊娠結局與精子的濃度、前向運動能力、形態、DNA 碎片等有關[22-24]。行AIH 的患者,其丈夫精液質量差異較大,這可能導致研究結論有一定的偏倚,今后將與男科醫生合作,將男方因素納入分析,以完善研究設計。另外,關于AIH 后的黃體支持,相關報道認為黃體支持可提高妊娠率及活產率[25,26],本中心絕大部分AIH 病例均已采用黃體支持,因此未將該因素納入分析,今后對不同藥物進行黃體支持的療效方面,可做進一步研究。

