氫嗎啡酮全麻誘導在腹腔鏡手術中的應用研究
李立婷,周曉鋒,古素雅
廣東省清遠市中醫院 麻醉科,廣東 清遠 511500
0 引言
現如今,腹腔鏡技術發展迅速,手術創傷小,恢復快、疼痛輕、并發癥少,腹部切口美觀。盡管腹腔鏡是一種微創技術,但由于CO2氣腹導致的高腹內壓使患者膈肌上移,肺循環功能改變,以及CO2的高度可溶性,腹腔二氧化碳大量吸收導致的動脈血二氧化碳分壓(PaCO2)升高和pH下降,對血流動力學有較大的影響[1]。如果術中麻醉管理不當,血流動力學波動大,應激反應增加反而不利于患者術后快速康復[2]。因此合理有效的麻醉誘導及麻醉管理十分重要[3]。本研究選擇在本院進行腹腔鏡手術的患者160例為對象,觀察了氫嗎啡酮及舒芬太尼在腹腔鏡手術中的作用及其對患者血液動力學變化差異,結果如下所示。
1 資料與方法
1.1 一般資料
選擇2018年10月-2020年7月在本院進行腹腔鏡手術的患者160例。入選標準:均為腹腔鏡手術治療患者;患者年齡均在18周歲以上;ASA分級I~II級;具有完整清晰的基礎性病例資料;患者均知情并同意參與該研究。排除標準:合并有嚴重的器性質功能損傷者;既往有吸毒史;既往有精神疾患史;合并有高血壓、冠心病等慢性疾患者;對藥物存在過敏現象者;合并嚴重溝通交流障礙者;患者不同意參與。按照手術時間順序隨機分為研究組(氫嗎啡酮組)、對照組(舒芬太尼組),各80例。研究組男44例,女36例;年齡18~68歲,平均(38.29±11.53)歲;病例分別為異位妊娠20例,卵巢囊腫7例,子宮肌瘤14例,黃體破裂1例,消化道穿孔6例,膽囊結石伴膽囊炎5例,急性闌尾炎27例。對照組男46例,女34例;年齡18~68歲,平均(38.72±11.79)歲;病例分別為異位妊娠19例,卵巢囊腫9例,子宮肌瘤4例,黃體破裂4例,消化道穿孔3例,膽囊結石伴膽囊炎12例,急性闌尾炎29例。一般資料進行對比,差異無統計學意義(P>0.05)。
1.2 方法
擇期手術常規禁食12h,禁飲6h;急診手術禁食禁飲時間不夠預插胃管。患者進入手術室后開放外周靜脈通道,誘導前靜脈輸注8mL/kg乳酸林格氏液實現靜脈擴容,監測患者的收縮壓(SBP)、舒張壓(DBP)、心率(HR)、血氧飽和度(SpO2)。兩組均采用全憑靜脈麻醉誘導:研究組氫嗎啡酮誘導劑量0.04mg/kg,對照組舒芬太尼誘導劑量0.3μg/kg,其余誘導藥物一致,分別為右美托咪定0.5μg/kg/10min,丙泊酚2mg/kg,順阿曲庫銨0.2mg/kg。誘導插管成功后進行機控通氣,氧流量控制在1.50~2.00L/min,潮氣量控制在8~10mL/kg,I:E=1:2,頻率控制在12~16次/min,手術進行時保持PETCO235~45mmHg,BIS水平始終保持在40~60之間。麻醉維持控制七氟烷Mac值在1~2之間,右美托咪啶0.4μg/kg/h,術中視患者生命體征予以調節,據需要對患者追加順阿曲庫銨。在患者手術結束前0.5h前停用右美托咪啶,手術結束前10~15min停止使用七氟烷,將新鮮氣體流量改為5L/min進行洗脫。監測患者血壓、心率、SpO2、ETCO2及BIS,觀察記錄患者在麻醉誘導前,插管即刻,插管后5min,氣腹建立,清醒拔除氣管導管時的血流動力學數據。
1.3 觀察指標
記錄兩組患者術中藥物的使用量,患者在手術結束后送入PACU,監測患者在麻醉誘導前(T0),插管即刻(T1),插管后5min(T2),氣腹建立時(T3),清醒拔除氣管導管時(T4)的血流動力學變化,記錄患者在上述時刻的收縮壓(SBP)、舒張壓(DBP)、心率(HR),對三組患者的自主呼吸恢復時間,睜眼蘇醒時間和拔管時間以及T4蘇醒質量進行記錄。患者蘇醒期躁動評價以蘇醒期躁動評分(RS)記錄為準,評分標準:0分,安靜且合作;1分,吸痰刺激時有肢體活動;2分,無刺激時有掙扎,但無需按壓;3分,掙扎劇烈,需按壓。
1.4 統計學處理
將收集的160例實驗數據,利用SPSS 20.0軟件進行統計學處理,計量資料的表達方式為(),檢驗方式為t檢驗;計數資料的表達方式為[n(%)],并利用卡方檢驗。P<0.05代表差異具有統計學意義。
2 結果
2.1 兩組患者血流動力學比較
兩組患者T0時間血流動力學數據無統計學意義(P>0.05)。研究組與對照組對比,T1、T2、T3、T4時SBP、DBP、HR,對照組較研究組波動較大(P<0.05),見表1。
表1 兩組患者血流動力數據()
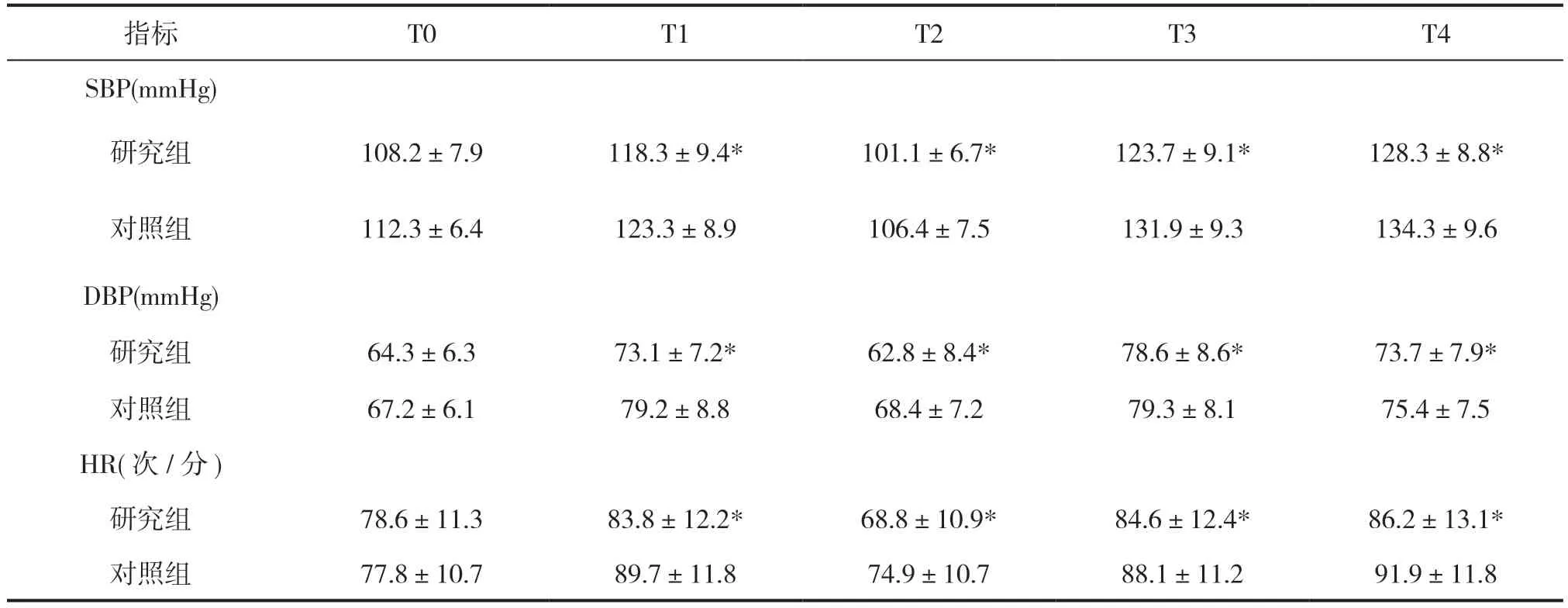
表1 兩組患者血流動力數據()
注:*P<0.05,與對照組比較,有統計學意義。
2.2 兩組自主呼吸恢復時間,睜眼蘇醒時間和拔管時間數據
研究組與對照組對比,自主呼吸恢復時間,睜眼蘇醒時間和拔管時間均優于對照組(P<0.05),見表2。
表2 兩組患者自主呼吸恢復時間、蘇醒睜眼時間、拔管時間比較()
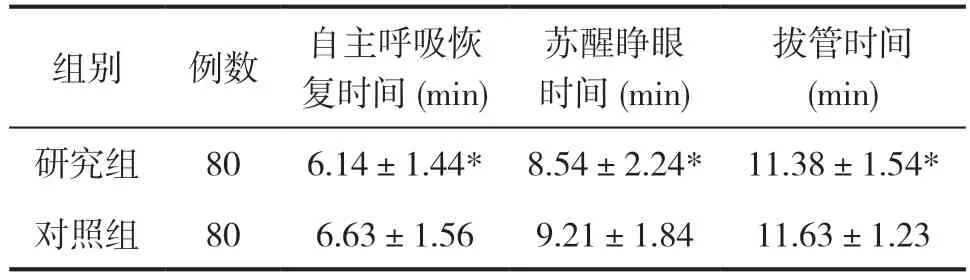
表2 兩組患者自主呼吸恢復時間、蘇醒睜眼時間、拔管時間比較()
注:*P<0.05,與對照組比較,有統計學意義。
2.3 兩組患者蘇醒期躁動RS評分比較
兩組患者在T4時點的蘇醒期質量評分(RS)對比,差異有統計學意義(P<0.05),見表3。

表3 兩組患者蘇醒期(T4)躁動RS 評分比較
3 討論
腹腔鏡手術是一門新發展起來的微創技術,是未來手術方式發展的一個必然趨勢。與傳統的開放式手術相比,腹腔鏡手術具有術野清、創傷小、疼痛輕、恢復快、疤痕小和住院時間短的優點[4-5]。腹腔鏡特殊的氣腹使腹腔內壓力增高,膈肌上抬,對機體的呼吸、循環系統均有一定的影響[6]。氣腹的使用會引起腹膜的急劇擴張和刺激,引起炎癥反應并促進炎癥介質的釋放,產生疼痛[7]。氣管插管、氣腹,手術牽拉等操作產生的應激反應均會對患者的不同程度的影響[8-9]。所有這些不便增加了副作用的發生率并影響患者的術后康復。平穩的麻醉誘導和圍術期管理可以明顯降低手術和麻醉帶來的相關并發癥潛在風險[10-11]。
氫嗎啡酮又叫作二氫嗎啡酮或者雙氫嗎啡酮,屬于嗎啡的長效半合成衍生物,具有強效的鎮痛效果。其主要通過激動中樞神經μ、K受體達到鎮痛的目的。且其鎮痛作用為嗎啡的8~10倍,較嗎啡有較高的親和力,目前臨床多用于手術患者的全麻誘導中[12-13]。本研究通過對腹腔鏡手術患者全麻誘導中應用氫嗎啡酮,其結果顯示,兩組患者T0時的收縮壓(SBP)、舒張壓(DBP)、心率(HR)無統計學意義(P>0.05)。而在T1、T2、T3、T4時點,研究組SBP、DBP、HR較對照組波動幅度小,兩組各時點比較差異有統計學意義(P<0.05)。研究組自主呼吸恢復時間,睜眼蘇醒時間和拔管時間均優于對照組,對比有統計學意義(P<0.05)。研究組和對照組在T4時點的蘇醒期質量評分(RS)對比有顯著差異(P<0.05)。表明氫嗎啡酮在腹腔鏡手術中全麻誘導中的效果理想,考慮原因為氫嗎啡酮全麻誘導能夠有效地抑制患者外周和神經中樞感受器等敏感性,并通過抑制神經末梢釋放炎性介質導致的痛覺神經敏感化現象,繼而在一定程度上降低痛覺神經信號傳導,進而降低機體應激激素的分泌和釋放,最終達到減輕患者應激反應強度,維持患者術中各項生命體征平穩等目的[14]。
綜上所述,氫嗎啡酮在腹腔鏡手術中全麻誘導及應用時,不僅安全性高,誘導過程平穩,麻醉蘇醒快,蘇醒質量好,對患者的血流動力學影響較小,能夠有效減輕患者機體應激反應,并發癥少,減少了患者的痛苦,提高患者的預后,具有廣闊的應用前景,值得推廣應用。

