健脾燥濕湯聯合穴位按壓對老年大腸癌術后化療患者的臨床療效
劉 剛
(甘肅省武威市中醫醫院肛腸科,甘肅 武威 733000)
術后化療藥物的使用易導致大腸癌患者肝腎功能受損、胃腸功能不適等不良反應,在一定程度上會影響患者營養狀況,不利于術后機體功能恢復[1],故給予有效輔助治療手段以改善術后胃腸功能尤為重要。文獻[2]報道,中醫在預防化療不良反應方面具有一定療效,而且安全性較高,在大腸癌治療中逐漸受到重視。
歷代醫家論大腸癌病機均從虛實入手,虛則正氣不足,而臟腑則關乎脾腎二臟,實則痰濕阻滯、血瘀,邪毒聚集于腸道,故標實本虛為根本病機。脾虛濕盛為常見證型,脾主運化,喜燥惡濕,若脾虛被濕所困,則脾失健運,腹滿腹漲,不思飲食等,故中醫治療時應以健脾祛濕為治則[3-4]。健脾燥濕湯聯合穴位按壓均屬于中醫范疇,但目前關于兩者聯合用于老年大腸癌術后化療的研究較少,故本研究對此進行考察,現報道如下。
1 資料與方法
1.1 一般資料 2017年10月至2019年7月收治于武威市中醫院肛腸科的96例老年大腸癌術后化療患者,隨機對照原則分為對照組和觀察組,每組48例。其中,對照組男性32例,女性16例;年齡60~75歲,平均年齡(67.35±5.67)歲;病程1~8個月,平均病程(3.58±1.24)個月;腫瘤TNM分期II期25例,III期23例,而觀察組男性29例,女性19例;年齡60~75歲,平均年齡(67.28±5.59)歲;病程1~8個月,平均病程(3.52±1.22)個月;腫瘤TNM分期II期28例,III期20例,2組一般資料比較,差異無統計學意義(P>0.05),具有可比性。研究經醫院倫理委員會批準[倫審2017(024)]。
1.2 診斷標準
1.2.1 西醫(大腸癌) 符合《新編中國常見惡性腫瘤診治規范》[5],包括(1)經臨床內鏡及手術或穿刺病理檢查確診;(2)鋇劑造影及氣鋇雙重造影可見充盈缺損;(3)直腸指檢發現腫塊;(4)經臨床癥狀及免疫學檢查確診;(5)不明原因的出現消瘦、貧血等癥狀,考慮可能為消化道腫瘤出血。
1.2.2 中醫(脾虛濕盛型) 符合《中藥新藥臨床研究指導原則》[6],主證大便時溏時瀉,遷延反復、稍進食油膩食物則大便次數增加,食少,脘腹脹悶不舒;次證形體消瘦,滿色萎黃,神疲倦怠,舌淡苔白膩,脈虛緩細弱。
1.3 納入、排除標準
1.3.1 納入標準 ①符合“1.2”項下診斷標準;②接受手術治療,術后仍需進行化療:③無精神疾病,具有一定認知能力;④患者及其家屬了解本研究,簽署知情同意書。
1.3.2 排除標準 ①合并骨髓功能異常;②術后化療不耐受;③合并缺血性疾病、肺纖維化、潰瘍、外傷、感染性疾病;④對受試藥物有禁忌癥;⑤研究中途退出。
1.4 治療手段 對照組化療前30 min給予昂丹司瓊[鹽酸昂丹司瓊片(歐貝),4 mg×12 s,齊魯制藥有限公司,國藥準字A14202018571]8 mg加60 mL 0.9%氯化鈉注射液靜脈推注,同時給予護肝、水化、抑酸劑等基礎治療。第1天,奧沙利鉑注射液[注射用奧沙利鉑(艾恒),50 mg/支,江蘇恒瑞醫藥股份有限公司,國藥準字H20040817]靜脈滴注2 h,80 mg/m2;第2~15天,卡培他濱片[培他濱片(希羅達),0.5 g×12片,上海羅氏制藥有限公司,國藥準字H20073024]口服,早晚各服1次,每次1 250 mg/m2,15 d后停藥1周,作為1個療程,并且不采用任何止嘔、鎮靜、精神類藥物及外治法,以2次化療結束后為1個周期,3個周期后進行療效評價。觀察組在對照組基礎上口服健脾燥濕湯,組方藥材黃芪、蛇舌草、薏米各30 g,黨參、山藥各15 g,白術、陳皮、茯苓、蒼術、厚樸、半夏、生姜各10 g,甘草5 g,每天1劑,煎取300 mL,分2次口服,于化療前2 d開始口服至化療結束后3 d,并采用穴位按壓、耳穴壓豆,前者選穴雙側合谷、太沖、足三里、神闕、中脘,每次10 min,每天1次;后者選穴小腸區、胃區,連續治療10 d。
1.5 療效評價 參照世界衛生組織(WHO)實體瘤近期療效標準[7],(1)完全緩解,腫瘤完全消失,并維持在1個月以上;(2)部分緩解,腫瘤體積減少>50%;(3)無變化,腫瘤體積減少25%~50%;(4)進展,腫瘤體積減少>25%或出現新病灶。總有效率=完全緩解率+部分緩解率。
1.6 指標檢測 (1)采用胃腸道自評量表(GSRS)[8]評價腸胃功能,包括反流、腹瀉、腹痛等,無、輕度、中度、重度分別計0~3分,總分45分,評分越高,胃腸道功能越嚴重;(2)采用微型營養評估量表(MNA)[9]評價營養狀況,包括人體測量、整體、膳食、主觀評定,總分30分,評分越高,營養狀況越好;(3)免疫功能指標,抽取患者空腹靜脈血3 mL,采用流式細胞儀檢測T細胞亞群CD3+、CD4+、CD8+水平;(4)血清指標,抽取患者空腹靜脈血3 mL,抗凝處理后3 000 r/min離心5 min,取上清液,置于-50 ℃低溫箱中保存,采用酶聯免疫吸附法檢測血管內皮生長因子(VEGF)、轉化生產因子β1(TGF-β1)水平,相關試劑盒由上海博蘊生物科技有限公司提供;(5)不良反應發生率,包括腹瀉、惡心嘔吐、白細胞減少、神經毒性等。
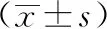
2 結果
2.1 臨床療效 觀察組總有效率高于對照組(P<0.05),見表1。

表1 2組臨床療效比較[例(%),n=48]
2.2 GSRS評分、MNA評分 治療后,對照組GSRS評分升高(P<0.05),MNA評分降低(P<0.05);與對照組比較,觀察組GSRS評分降低(P<0.05),MNA評分升高(P<0.05),見表2。
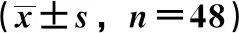
表2 2組GSRS評分、MNA評分比較
2.3 免疫功能指標 治療后,2組CD3+、CD4+升高(P<0.05),CD8+降低(P<0.05),以觀察組更明顯(P<0.05),見表3。
2.4 血清指標 治療后,2組血清VEGF、TGF-β1水平降低(P<0.05),以觀察組更明顯(P<0.05),見表4。
2.5 不良反應發生率 化療期間,2組均未見嚴重心、肝、腎毒性,患者耐受性較佳,臨床不良反應為Ⅰ~Ⅱ度,停藥后自行恢復。觀察組腹瀉、白細胞減少發生率低于對照組(P<0.05);2組惡心嘔吐、神經毒性發生率比較,差異無統計學意義(P>0.05),見表5。
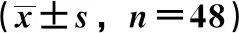
表3 2組免疫功能指標比較
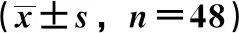
表4 2組血清指標比較
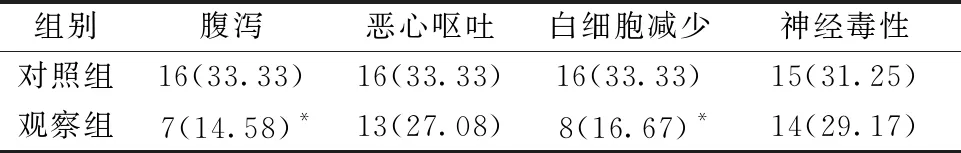
表5 2組不良反應發生率比較[例(%),n=48]
3 討論
現代中醫學家認為,大腸癌病機為正氣虛弱,加之氣滯、血瘀、痰凝、濕聚等互結而成,病位在大腸,素體虛弱、脾腎不足為內因,飲食不節,情志不暢,起居不慎為外因,以脾虛濕瘀阻為主要發病機理[10]。因此,應以將脾益氣、祛濕通絡為基本治療原則。
本研究基于大腸癌病機認知,抓住脾虛之關鍵,采用健脾燥濕湯治療。方中黃芪溫陽脾胃,補中益氣;黨參健脾益胃;白術、陳皮理氣健脾,燥濕化痰;茯苓滲濕健脾,消水利腫;薏米、蒼術健脾止瀉,利水消腫;半夏降逆止嘔,消痞散結;生姜健胃止嘔,溫中止痛,促進食欲;蛇舌草清熱利濕,解毒消癰;山藥益氣養陰,補脾固腎;甘草清熱,補脾益氣,調和諸藥,共奏健脾益氣、溫陽脾胃、降逆止嘔、消痞散結之功效。
中醫認為,人體臟腑均可以在身體部位找到相應的位置,當機體出現疾病時可通過刺激相應點及穴位,以達到治療疾病的目的,足三里為足陽明胃經主要穴位,主治嘔吐、腹脹、胃痛;合谷為陽明大腸經,刺激可恢復大腸通降之性;太沖穴按壓可治腹痛腹脹及咳逆納差;神闕屬任督脈,位于臍中,為經氣之匯海,可增強脾胃運化傳導;耳穴壓豆小腸區及胃區可治胃腸功能紊亂。
本研究結果顯示,觀察組總有效率高于對照組,不良反應發生率更低,表明健脾燥濕湯聯合穴位按壓可有效提高老年大腸癌術后化療患者臨床療效,減少不良反應,與李泓佳等[11]報道一致,其機制可能為黃芪中黃芪皂苷可促進骨髓細胞蛋白質合成,有利于促進有核細胞分裂,增加血細胞數,改善因化療引起的白細胞減少情況。另外,上述手段還可改善患者胃腸道功能及營養狀況,其機制可能為健脾燥濕湯可有效降低不良反應,減少胃腸道不適癥狀,有利于化療期間營養物質的攝入,改善營養狀態;穴位按壓可有效調節化療期間藥物造成的胃腸功能紊亂,改善因惡心嘔吐等造成的食欲不佳,繼而有利于維持正常飲食,保證機體基礎營養供給。
老年大腸癌患者年齡較大,機體免疫功能下降,加之化療藥物作用,在術后化療期間出現CD3+、CD4+降低,CD8+升高的情況[12]。VEGF可與一些低分子量血管內皮生長因子受體相結合,為組織細胞提供基礎代謝營養,減低細胞凋亡[13]。TGF-β1信號通路可促進腫瘤分化、增殖及凋亡[14]。本研究結果顯示,健脾燥濕湯聯合穴位按壓可抑制腫瘤細胞生長,提高患者機體免疫力,其機制可能為黨參中人參皂苷可起到抗腫瘤、增強機體免疫功能作用,能降低血清VEGF、TGF-β1水平,調節T淋巴亞群;蛇舌草含有黃酮、蒽醌類成分,有著抗腫瘤、調節機體免疫的作用[15]。
綜上所述,健脾燥濕湯聯合穴位按壓可改善老年大腸癌患者術后化療患者胃腸功能及營養狀況,提高機體免疫功能,降低化療不良反應。

