早期臨時跨關節外固定支架在Schatzker Ⅵ型脛骨平臺骨折中的應用*
蔡大衛 袁堂波 董加純 覃健
脛骨平臺骨折作為當前臨床較為常見的一種膝關節創傷后骨折,占全身骨折的1.66%左右[1]。Schatzker分類系統是當前臨床廣泛使用的一種脛骨平臺骨折分型系統,可根據患者X線檢查結果將脛骨平臺骨折分為Ⅰ~Ⅵ型,分型級別越高則骨折損傷能量越大,軟組織損傷也越嚴重[2]。多項研究證實:臨時外固定支架聯合內固定手術分期治療脛骨平臺骨折對提高患者手術效果、縮短術前等待時間與術中操作時間、提高安全效應、促進骨折愈合,改善預后均有積極作用[3-4]。但當前臨床對脛骨平臺骨折患者分期治療的研究多集中在具體的治療效果上,對臨時外固定支架的置入時機選擇研究較少,多依據操作人員經驗自主選擇[5]。故本次研究中以SchatzkerⅥ型脛骨平臺骨折患者為樣本,針對臨時跨關節外固定支架置入的時機進行研究分析,具體如下。
1 資料與方法
1.1 一般資料
選擇2018年2月-2021年2月南京醫科大學附屬逸夫醫院收治的68例Schatzker Ⅵ型脛骨平臺骨折患者作為研究對象。納入標準:均符合Schatzker分類系統中Ⅵ型脛骨平臺骨折診斷標準,均為單側閉合性骨折[6];受傷至就診時間<12 h,此前無牽引或外固定治療;無過往膝關節手術史及韌帶斷裂病史,無當前膝關節疾病(風濕性疾病、免疫性疾病、局部感染等)。排除標準:伴腘動脈神經損傷、骨筋膜室綜合征;病理性骨折;伴嚴重器質性疾病、神經精神疾病;處于妊娠、哺乳等特殊治療階段。根據隨機數字表法將其分為試驗組(n=34)和對照組(n=34)。試驗組中男25例,女9例;年齡18~60歲,平均(42.84±6.56)歲;平均受傷至就診時間(5.22±1.26)h;左側骨折15例,右側骨折19例;軟組織損傷:半月板損傷8例,交叉韌帶損傷6例,側副韌帶損傷2例。對照組中男27例,女7例;年齡18~60歲,平均(43.51±6.44)歲;平均受傷至就診時間(5.18±1.25)h;左側骨折16例,右側骨折18例;軟組織損傷:半月板損傷8例,交叉韌帶損傷7例,側副韌帶損傷1例。兩組性別、年齡、受傷至就診時間等臨床資料比較差異均無統計學意義(P>0.05),有可比性。本次研究經醫院倫理委員會批準,患者及家屬同意。
1.2 方法
兩組均由急診骨折快速通道進行影像學檢查(X線、CT、MRI),接受Ⅰ期臨時跨關節外固定支架+Ⅱ期鋼板內固定手術治療。
試驗組于急診12 h內采用Ⅰ期臨時跨關節外固定支架治療,全身麻醉,使用組合式外固定支架,選患者股外側肌肌間隙置入股骨踝的外固定針,選患者脛骨側脛骨棘垂直方向置入脛骨平臺骨折遠端的外固定針。外固定針突破雙層皮質后與外固定夾頭連接,組裝連接桿后預緊夾頭,縱向牽引膝關節,控制內外翻,保證下肢力線正常,鎖緊外固定夾頭。術中使用C型臂X線機透視以保證復位和對線符合標準要求。對照組急診24 h內采用患肢抬高、支具固定、冷敷消腫等處理,觀察軟組織腫脹情況。術前觀察有軟組織腫脹且存在水皰者,使用無菌注射器抽吸,盡可能保留水皰痂皮。有抽吸時痂皮破裂者使用敷料覆蓋。于急診24~72 h內采用Ⅰ期臨時跨關節外固定支架治療,操作與試驗組相同。
兩組Ⅰ期治療結束后均采用患肢抬高與消腫治療措施,觀察7~14 d,確認軟組織損傷好轉后考慮轉Ⅱ期鋼板內固定手術治療。Ⅱ期手術均選擇鋼板內固定方案,去除外固定支架,術中半月板損傷、交叉韌帶損傷、側副韌帶損傷患者均根據損傷嚴重程度采用修復手術、成形手術及螺釘固定手術治療。兩組術后均隨訪1年,前6個月每月復查1次,后6個月每3個月復查1次,行膝關節正側位X線檢查以確認骨折愈合效果。
1.3 觀察指標及評價標準
(1)膝關節功能:于隨訪末次評估兩組膝關節功能,使用美國特種外科醫院膝關節評分(HSS)評估膝關節功能,分為疼痛(0~30分)、功能(0~22分)、活動度(0~18分)、肌力(0~10分)、屈曲畸形(0~10分)、穩定程度(0~10分)等不同維度,滿分100分。優秀:≥85分;良好:70~84分;一般:60~69分;較差:<60分[7]。優良率=(優秀+良好)/總例數×100%。(2)圍手術期指標及并發癥:統計兩組Ⅰ期手術操作時間、Ⅰ期與Ⅱ期手術間隔時間及術后康復時間(即基本恢復原先膝關節功能的時間)、骨折愈合時間。統計兩組Ⅱ期術后并發癥,包括淺表性感染、小腿肌間靜脈血栓、深部靜脈血栓。(3)軟組織損傷指標:統計兩組Ⅰ期術后7 d水皰發生率,評估兩組Ⅰ期術前、術后7 d患肢腫脹、疼痛、壓痛、瘀斑評分。其中患肢疼痛評分采用視覺模擬評分法(VAS),總分0~10分,評分越高疼痛越劇烈[8]。腫脹、壓痛、瘀斑評分參考黎華珍等[9]標準。
1.4 統計學處理
本研究數據采用SPSS 22.0統計學軟件進行分析和處理,計量資料以(±s)表示,兩組比較采用t檢驗,計數資料以率(%)表示,兩組比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組膝關節功能比較
兩組優良率比較差異無統計學意義(P>0.05),見表1。

表1 兩組膝關節功能比較[例(%)]
2.2 兩組圍手術期指標及并發癥比較
試驗組Ⅰ期手術操作時間、Ⅰ期與Ⅱ期手術間隔時間、術后康復時間、骨折愈合時間均短于對照組(P<0.05),見表2。試驗組淺表性感染1例,小腿肌間靜脈血栓5例,并發癥發生率為17.65%;對照組淺表性感染2例,小腿肌間靜脈血栓10例,深部靜脈血栓3例,并發癥發生率為44.12%,試驗組并發癥發生率低于對照組(χ2=5.581,P<0.05)。
表2 兩組圍手術期指標比較(±s)
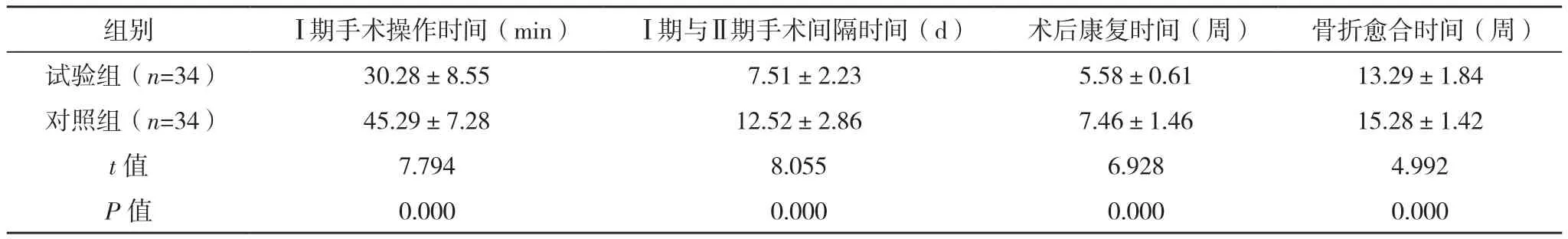
表2 兩組圍手術期指標比較(±s)
組別 Ⅰ期手術操作時間(min) Ⅰ期與Ⅱ期手術間隔時間(d) 術后康復時間(周) 骨折愈合時間(周)試驗組(n=34) 30.28±8.55 7.51±2.23 5.58±0.61 13.29±1.84對照組(n=34) 45.29±7.28 12.52±2.86 7.46±1.46 15.28±1.42 t值 7.794 8.055 6.928 4.992 P值 0.000 0.000 0.000 0.000
2.3 兩組軟組織損傷指標比較
試驗組Ⅰ期術后7 d水皰發生率為20.59%(7/34),低于對照組的 64.71%(22/34)(χ2=13.528,P<0.05)。試驗組Ⅰ期術后7 d腫脹、疼痛、壓痛、瘀斑評分均低于對照組(P<0.05),見表3。
表3 兩組軟組織損傷指標比較[分,(±s)]
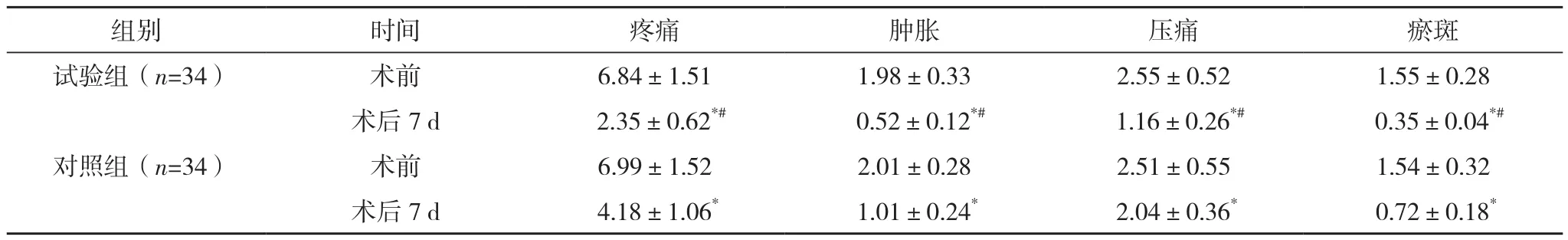
表3 兩組軟組織損傷指標比較[分,(±s)]
*與本組術前比較,P<0.05;#與對照組術后7 d比較,P<0.05。
組別 時間 疼痛 腫脹 壓痛 瘀斑試驗組(n=34) 術前 6.84±1.51 1.98±0.33 2.55±0.52 1.55±0.28術后 7 d 2.35±0.62*# 0.52±0.12*# 1.16±0.26*# 0.35±0.04*#對照組(n=34) 術前 6.99±1.52 2.01±0.28 2.51±0.55 1.54±0.32術后7 d 4.18±1.06* 1.01±0.24* 2.04±0.36* 0.72±0.18*
3 討論
Schatzker Ⅵ型脛骨平臺骨折多由軸向與側向暴力疊加引發,是Schatzker分類系統中骨折損傷暴力最嚴重、最復雜的骨折類型,患者周圍軟組織亦有嚴重損傷。統計證實:Schatzker分類系統Ⅰ~Ⅵ型脛骨平臺骨折均伴有多處軟組織損傷現象,在恢復患者關節內骨折解剖復位、糾正關節外骨折旋轉畸形的基礎上,保證患者軟組織完整性已經成為脛骨平臺骨折治療的重要原則[10]。損害控制與分期處理是當前臨床針對Schatzker Ⅵ型脛骨平臺骨折的主流選擇[11]。其中臨時外固定支架治療可完成骨折初步復位,及時穩定骨折以避免骨折導致的軟組織繼發損傷,促進軟組織恢復。臨床研究證實:臨時外固定支架能有效降低脛骨平臺骨折移位現象,減少局部軟組織滲出[12]。在內固定術中則去除外固定支架,根據患者骨折與軟組織損傷情況對癥治療,確保患者鋼板固定效果。
本次研究中對患者外固定支架的置入時機進行分析,試驗組在急診12 h內即選擇置入臨時外固定支架,對照組則在急診24~72 h內置入臨時外固定支架。最終兩組優良率比較差異無統計學意義(P>0.05)。說明急診72 h內何時置入臨時外固定支架,對患者膝關節功能并無明顯影響。試驗組術后并發癥發生率低于對照組(χ2=5.581,P<0.05)。試驗組Ⅰ期手術操作時間、Ⅰ期與Ⅱ期手術間隔時間、術后康復時間、骨折愈合時間均短于對照組(P<0.05)。說明早期臨時跨關節外固定支架治療Schatzker Ⅵ型脛骨平臺骨折患者,能夠有效降低患者并發癥發生率,縮短患者外固定支架操作時間與內固定手術等待時間,能夠促使患者骨折快速康復、愈合。試驗組Ⅰ期術后7 d水皰發生率為20.59%(7/34),低于對照組的 64.71%(22/34)(χ2=13.528,P<0.05)。試驗組Ⅰ期術后7 d腫脹、疼痛、壓痛、瘀斑評分均低于對照組(P<0.05)。水皰是人體軟組織損傷的一項重要標志[13]。研究結果說明早期臨時跨關節外固定支架治療Schatzker Ⅵ型脛骨平臺骨折患者,能有效改善患者軟組織損傷,減輕患者骨折后繼發性軟組織損傷,對緩解患者骨折后患肢腫脹、壓痛、疼痛等亦有良好效果。黃曉文等[14]研究結果亦證實:早期外固定支架治療能有效減輕SchatzkerⅥ型脛骨平臺骨折患者軟組織損傷,加速軟組織恢復,有效縮短患者骨折康復時間并降低患者整體治療費用。
對脛骨平臺骨折患者臨時跨關節外固定支架置入時機造成的軟組織恢復影響進行深入分析,其原因可能在于:Schatzker Ⅵ型脛骨平臺骨折患者急診12 h內其軟組織損傷正處于軟組織損傷的炎癥期(傷后24 h內),此時進行快速且適當的醫療干預能提升預后效果。臨時外固定支架治療亦符合文獻[15]《急性閉合性軟組織損傷診療與疼痛管理專家共識》中加壓包扎的處理原則;而急診24~72 h其軟組織損傷發展至高峰,此時軟組織損傷彈性較差且水腫嚴重,臨時外固定支架置入的難度提升,操作時間延長。若有血腫者還會進一步影響軟組織灌注,使軟組織術后恢復亦遭受不利影響。另一方面,臨時跨關節外固定支架置入時機更早的情況下患者骨折穩定性有所保障,骨折端出血得到抑制;置入時機更晚的情況下患者骨折端長期處于放松狀態,骨折移位且軟組織繼發性損傷持續發生,對后期軟組織損傷的恢復造成不利影響。臨床研究亦證實:外固定支架允許脛骨平臺骨折患者早期功能鍛煉,能夠促進患者在軟組織增殖期(傷后3~15 d)恢復[16]。而本次研究中試驗組術后并發癥發生率為17.65%,低于對照組的44.12%(P<0.05)。尤其是試驗組患者術后并未發生深部靜脈血栓,猜測其原因即在于臨時跨關節外固定支架置入時機更早的情況下患者骨折移位與軟組織腫脹得到有效控制,靜脈壓迫明顯緩解,故術后下肢靜脈血栓發生率顯著下降。
綜上所述,Schatzker Ⅵ型脛骨平臺骨折患者采用早期臨時跨關節外固定支架治療能有效縮短其外固定治療時間與內固定手術等待時間,促進患者骨折康復與愈合,改善患者外固定支架治療后軟組織損傷。

