男性乳腺浸潤性導管癌超聲表現與Ki-67、HER-2 表達的相關性研究
曾小科,王學梅,陳治光,李響,李美樵,李子怡
(中國醫科大學附屬第一醫院,遼寧 沈陽 110001)
男性乳腺癌(Male breast cancer,MBC)是一種罕見的特殊類型乳腺癌,發病率約為1/100 000,約占所有乳腺癌患者的1%[1]。雖然其發病率較低,但在全球范圍內呈上升趨勢[2]。MBC 病理分型以乳腺浸潤性導管癌(Breast invasive ductal carcinoma,IDC)最為常見,占MBC 的70%~95%[3]。Ki-67 是判斷細胞增殖最常用的免疫組化標記物[4],可作為乳腺癌治療、復發、預后重要判斷指標之一[5]。HER-2過度表達發生在20%~30%的女性乳腺癌(Female breast cancer,FBC)中,是腫瘤侵襲力強的預后標志[6]。目前有關男性IDC 超聲表現與相關病理分子關系的研究較少,因此本研究主要探究男性IDC超聲征象與Ki-67、HER-2 表達情況的關系,旨在為男性IDC 診治提供更多有價值的參考信息。
1 資料與方法
1.1 一般資料
回顧性分析中國醫科大學附屬第一醫院2011年10 月—2021 年2 月經手術病理確診的男性IDC患者26例,年齡35~86歲,平均(65.85±13.35)歲。
納入標準:①經手術病理證實為IDC,術后均行Ki-67、HER-2 免疫組化評估;②術前均實施乳腺、雙側腋窩超聲檢查;③均為初發及單側單發乳腺癌結節,且術前未接受放療、化療、內分泌、中藥等相關抗癌治療。
排除標準:①合并其他惡性腫瘤、雙側乳腺癌、多灶乳腺癌等;②超聲檢查圖像質量較差,無法準確審閱超聲征象。
1.2 儀器與方法
使用Supersonic Aix Plorer 超聲診斷儀,線陣探頭4~15 MHz;HITACHI Preirus 超聲診斷儀,線陣探頭5~12 MHz。
1.2.1 超聲聲像圖評估方法
超聲檢查由具有3 年以上經驗的專業乳腺超聲檢查醫師完成,檢查完成后,圖像自動上傳至圖像存儲系統,從中導出本研究26 例患者的超聲聲像圖,并由2 名經驗豐富的超聲診斷醫師(均有10 年以上經驗)進行雙盲閱片,閱片意見不一致時,通過協商達成一致。結合2013 年版乳腺影像學報告與數據系統(Breast imaging reporting and data system from ultrasonography,BI-RADS-US)[7]提出的乳腺超聲影像詞典來記錄超聲結果:包括形態(圓形、橢圓形、不規則形),大小(腫塊最長徑<2 cm,≥2 cm),回聲模式(無回聲、低回聲、等回聲、高回聲),邊緣(光整、不光整),后方回聲衰減(有、無),內部微鈣化(有、無),方位(與皮膚關系:平行位、非平行位),彩色多普勒血流顯像模式觀察腫塊血流情況,其血流評定采用Adler 半定量法(0~3 級)[8]。
1.2.2 免疫組織化學染色
患者術后病灶標本使用10%的福爾馬林(甲醛)溶液固定、干燥后石蠟包埋,4 μm 厚切片,常規蘇木精-伊紅染色,3,3-二氨基聯苯胺(DAB)染色切片進行免疫組織化學檢查。
1.2.3 免疫組織化學評估
記錄所有患者病理診斷資料并根據2014 年版乳腺癌HER-2 檢測指南[9],定義-~+為HER-2 陰性;+++為HER-2 陽性;HER-2 為++時,熒光原位雜交(Fluorescence in situ hybridization,FISH)檢測基因擴增為HER-2 陽性,反之為陰性。Ki-67 指數表示為染色陽性的細胞在該區域的浸潤性癌細胞總數中所占的百分比,定義陽性細胞≥14%為Ki-67陽性,<14%為Ki-67 陰性[10]。26 例患者雌激素受體(ER)和孕激素(PR)受體均為陽性,因此這兩種生物標志物未納入本研究中。
1.3 統計學方法
本研究所有數據均采取雙人不交流錄入excel表格,統計分析采用SPSS 22.0版,無序分類變量進行χ2檢驗(Fisher 精確檢驗),相關性采用Spearman分析,以P<0.05 為差異有統計學意義。
2 結果
2.1 超聲檢查結果
26 例男性IDC 患者超聲征象及所占比率具體見表1。
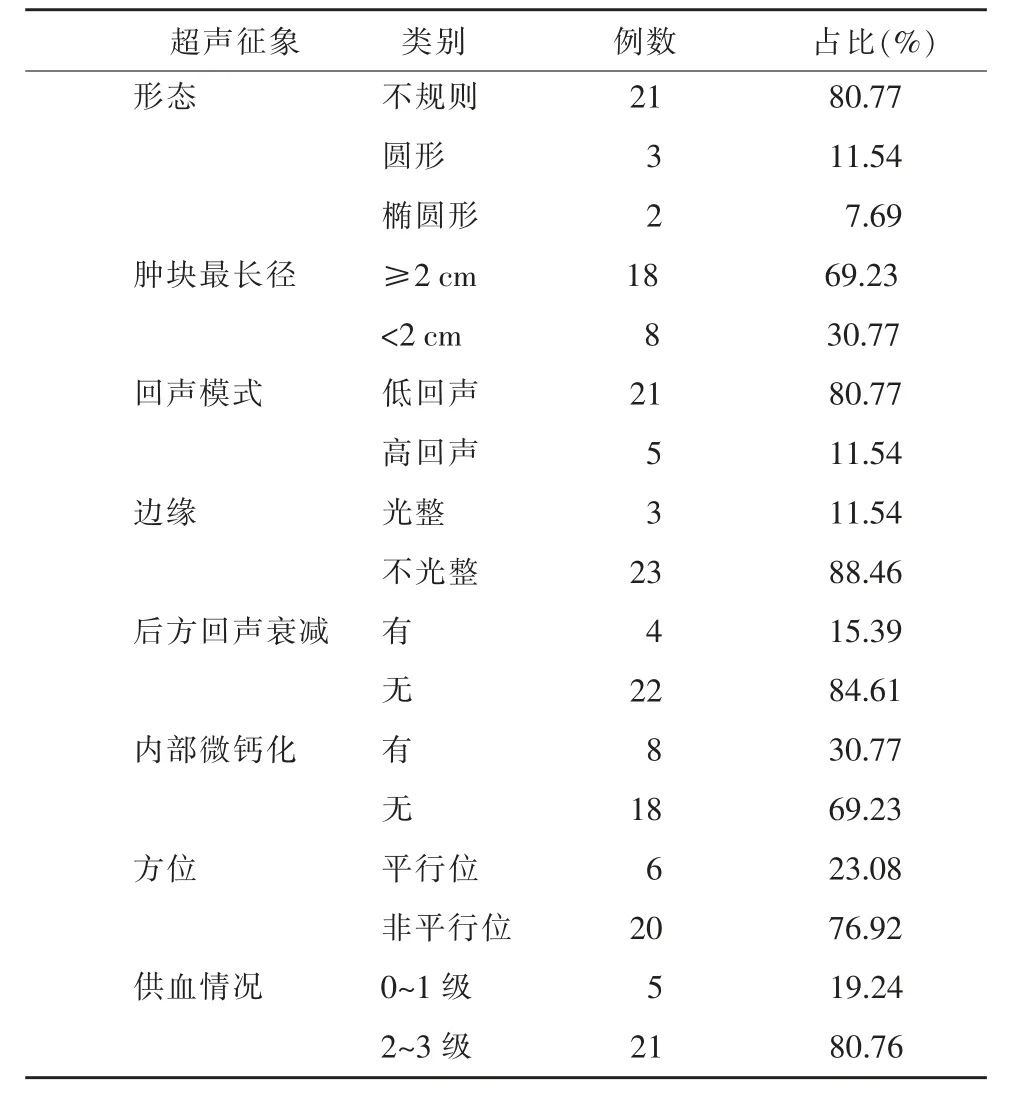
表1 26 例男性IDC 的超聲征象
2.2 Ki-67、HER-2 結果
26 例男性IDC 有16 例Ki-67 陽性,陽性率為61.53%;5 例HER-2 陽性,陽性率為19.23%。
2.3 男性IDC 超聲征象與Ki-67、HER-2 表達的關系
最長徑≥2 cm、供血情況與Ki-67 表達呈正相關(r1=0.520,r2=0.664,P<0.05),與其他超聲征象相關性比較,差異無統計學意義(P>0.05)。最長徑≥2 cm 與HER-2 表達呈正相關(r=0.444,P<0.05),與其他超聲征象相關性比較,差異無統計學意義(P>0.05),見表2。
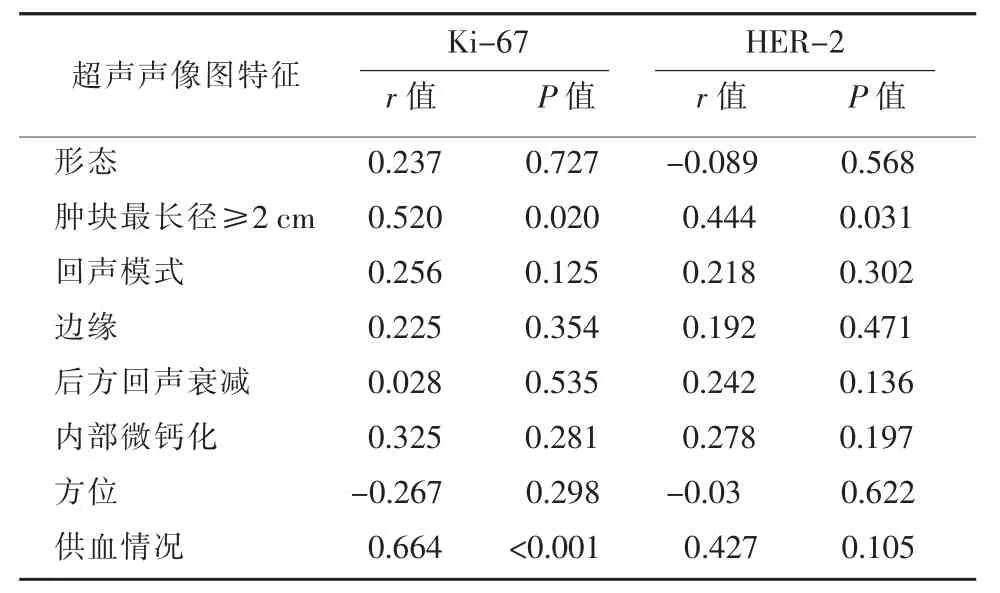
表2 男性IDC 超聲特征聲像與Ki-67、HER-2表達的關系
3 討論
MBC 發病原因尚不清楚。有研究認為MBC 發病的危險因素與雌激素分泌亢進、克氏綜合征、肥胖、高齡、糖尿病、肝臟疾病、甲狀腺疾病、睪丸功能障礙導致的雄激素缺乏、乳腺癌家族史、生育史有關[11-12]。在過去的20 年中,MBC 的發病率已增加了約26%[2],且由于診斷延遲,MBC 通常出現在比FBC更晚期的階段,表現出更晚期的疾病特征,如腫瘤體積較大,淋巴結受累,以及診斷時遠處轉移[13]。與女性相比,男性乳腺組織缺乏小葉單元,主要由脂肪組織、間質成分以及少量萎縮導管組成,這決定了MBC 主要組織學類型為浸潤性導管癌。現階段,MBC 治療指南尚未建立,MBC 的治療多參照FBC的治療方案,且有研究顯示針對Luminal A 和Luminal B 型乳腺癌,MBC 預后較FBC差[1]。
乳腺癌的生物標志物ER、PR、Ki-67、HER-2 的表達是劃分乳腺癌分子亞型的重要依據,對乳腺癌治療方案選擇和預后判斷具有指導意義[13]。Ki-67 在細胞周期的不同階段表達有差異,在G0 期不表達,G1 和S 期表達水平較低,S 后期和G2 期表達明顯增加,因此可通過檢測其表達程度來判斷腫瘤細胞增殖活性,高表達顯示腫瘤細胞增殖活躍,惡性程度高,易出現侵襲、轉移及復發[14]。HER-2 是一種具有酪氨酸激酶活性的跨膜受體蛋白,能通過激活一些促進腫瘤生長的信號通路(如RAS/RAF/MEK/ERK和PI3K/AKT/mTOR 通路)來調節細胞的增殖、分化和遷移[15],HER-2 癌基因的擴增和蛋白過度表達與較差的預后和生存結局相關[12]。
超聲檢查是當前乳腺癌診斷首選無創檢查手段,具有準確、實時、經濟、便捷、軟組織分辨力高等優點。Kim等[17]研究發現,超聲檢查上男性IDC 主要表現為乳暈下區域(乳頭偏心)的實性低回聲區、形態不規則,邊緣不光整,可見毛刺或微分葉,血流信號豐富(圖1),這與本研究結果基本符合,與之研究不同的是,本組病例還發現了男性IDC 病灶多呈非平行位,腫瘤最長徑通常≥2 cm。
MBC 的超聲表現對應于病理特征的關系已有報道[18],超聲顯示腫塊邊緣不光整,例如邊緣毛刺等,提示病變向周圍組織浸潤性生長,而不規則的形態表明病變邊緣的生長和進展不一致,腫塊與皮膚不平行提示病變通過組織平面邊界發生擴散。MBC后方回聲衰減不如FBC 明顯,本組26 例中22 例(84.61%)均未見腫塊后方回聲衰減,原因主要是男性乳腺組織較少,無韌帶、腺泡等復雜回聲干擾,超聲穿過時消耗聲能少。有文獻報道MBC 微鈣化較少見,僅可發現13%~30%[19],本組病例微鈣化占30.77%(8/26),與其研究結果相符合。
Alfonso 等[20]發現MBC 中Ki-67 陽性表達占55%(23/43),而一項包括了2 175 例MBC 患者的meta 分析[21]顯示Ki-67 陽性占比為46.5%,在本研究中,Ki-67≥14%占比為61.35%(16/26),造成這種差異的原因可能是樣本例數的差異。
HER-2 在大約30%的FBC 中過度表達,而MBC 中HER-2 表達相對較低,Masci等[22]研究發現HER-2 在MBC 的表達約為15%(13/85),Mangone等[21]研究得出MBC 中HER-2 擴增占比為14.7%,上述結果和本研究結果19.23%(5/26)相符合。
本研究對比男性IDC 超聲聲像圖特征和免疫組化指標發現最長徑≥2 cm、供血情況與Ki-67 表達呈正相關(r1=0.520,r2=0.664,P<0.05),這可能表明在超聲聲像圖上,腫塊最長徑越大,血供就越豐富,病灶越傾向于具有較高的Ki-67 指數,提示其增殖能力更強、惡性程度更高。最近一項關于18FFDG PET/CT 掃描參數與乳腺癌中Ki-67 表達的相關性研究顯示,腫瘤體積越大,最大標準攝取值和平均標準攝取值越高,Ki-67 指數越大[23],這和本研究結果相一致。本研究還發現最長徑≥2 cm 與HER-2表達呈正相關(r=0.444,P<0.05),這可能表明腫瘤最長徑越大越傾向于具有較高的HER-2 評分,這些信息可能有助于臨床上超聲引導下多灶乳腺癌的穿刺活檢判定或根據超聲征象早期預判性抗HER-2靶向治療以及對患者預后情況的評估,這有待進一步的前瞻性研究。
這項研究具有一定的局限性,首先,這是一項回顧性研究,患者例數相對較少,其次,腋窩淋巴結轉移、邊緣毛刺等超聲惡性征象未納入本研究指標中。
男性IDC 在超聲聲像圖上具有一定的特征,且腫塊直徑越大越傾向于具有較高的HER-2 評分和較高的Ki-67 指數,腫塊內血流信號越豐富越傾向于具有較高的Ki-67 指數。以上信息有助于男性IDC 的診斷并了解腫瘤侵襲性強弱,可能有助于判定多灶性腫瘤情況下的活檢病變或早期預判性靶向治療或評估預后情況,為臨床診療男性IDC 提供更多有價值的信息。

