單核細胞與淋巴細胞比值及預后營養指數對菌陰肺結核的輔助診斷價值*
黃平,李玉紅,劉漢蕓,崔金霞
(1.青海大學研究生院,青海 西寧 810000;2.青海大學附屬醫院 呼吸科,青海 西寧 810000)
肺結核是肺部受到結核分枝桿菌感染后,發生于肺實質、支氣管或胸膜的結核病變,是呼吸道常見的慢性傳染性疾病。肺結核的診斷不僅依靠其臨床癥狀和影像學表現,更為重要的是在痰或肺泡灌洗液中找到結核分枝桿菌[1]。然而有研究顯示,約30%肺結核患者痰菌陽性,大多數結核患者難以找到結核分枝桿菌[2]。導致肺結核的高漏診率及誤診率,增加結核病的規范管理難度,且加大了傳播風險。此外,對于菌陰肺結核患者而言,其確診延誤時間明顯長于菌陽肺結核患者,導致菌陰肺結核患者高致殘率、死亡率,嚴重影響患者的預后[3]。
盡管目前分子生物學檢查用于肺結核患者的診斷,在一定范圍內提高了結核菌的檢出率,但仍難以取得良好的效果[4]。且由于菌陰肺結核胸部影像學與非結核性肺部感染的相似性,這給菌陰肺結核的診斷帶來挑戰,故尋找新的實驗室指標或生物標志物是亟待解決的一大問題。既往研究發現單核細胞與淋巴細胞比值(MLR)、預后營養指數(PNI)是新型的炎癥及免疫營養狀況的標志物,常用于腫瘤、自身免疫性疾病、感染等疾病的診斷及預后[5-7]。但目前MLR 及PNI 指標及其診斷菌陰肺結核的輔助價值如何,國內外鮮有報道。
1 資料與方法
1.1 一般資料
選取2020 年5 月—2021 年4 月青海大學附屬醫院疑似菌陰肺結核患者129例。其中,男性59例,女性70例;年齡18~76歲,平均40 歲。以最終確診的菌陰肺結核患者53例作為病例組,非結核性肺部感染患者76例作為對照組。納入標準:①年齡≥18 歲;②菌陰肺結核診斷符合《肺結核診斷標準(WS 288-2017)》[8]及《肺結核診斷和治療指南》[9];③臨床資料完整。排除標準:①排除高血壓、糖尿病、冠心病、慢性阻塞性肺疾病等慢性疾病;②合并肺外結核;③合并腫瘤及自身免疫性疾病;④合并乙型肝炎、丙型肝炎等;⑤既往診斷為肺結核或應用抗結核藥物;⑥重癥感染;⑦無痰或未進行痰涂片及培養。有3 次痰涂片及1 次痰培養為陰性則定義為菌陰肺結核,診斷標準:①典型的肺結核臨床癥狀和胸部X 射線表現;②抗結核治療有效;③臨床排除其他非結核性肺部疾病;④結核菌素試驗強陽性,血清抗結核抗體陽性;⑤痰結核桿菌PCR+探針檢測陽性;⑥肺外組織病理證實結核病變;⑦支氣管肺泡灌洗液檢出抗酸分枝桿菌;⑧支氣管或肺部組織病理證實結核病變。具備①~⑥中3 項或⑦、⑧中任意1 項即可確診。本研究經醫院醫學倫理委員會批準許可(No:SL-20190091),患者簽署知情同意書。
1.2 方法
收集兩組患者一般資料:性別、年齡及體質量指數(body mass index,BMI);實驗室指標:C 反應蛋白(C-reactive protein,CRP)、前白蛋白、白蛋白、中性粒細胞、淋巴細胞、單核細胞、降鈣素原(Procalcitonin,PCT)、纖維蛋白原(Fibrinogen,FIB)。計算MLR 及PNI,MLR=外周血單核細胞計數(×109/L)/外周血淋巴細胞計數(×109/L);PNI=血清白蛋白(g/L)+5×外周血淋巴細胞計數(×109/L)。
1.3 統計學方法
數據分析采用SPSS 19.0、GraphPad Prism 8.0 及MedCalc 19.0 繪圖軟件。計量資料以均數±標準差()或中位數和四分位數[M(P25,P75)]表示,比較用t檢驗或秩和檢驗;計數資料以構成比表示,比較用χ2檢驗;繪制ROC 曲線。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者一般資料及實驗室指標比較
兩組患者性別、年齡、BMI 和PCT 比較,差異無統計學意義(P>0.05)。兩組患者CRP、前白蛋白、白蛋白、淋巴細胞、PNI、中性粒細胞、單核細胞、血沉、FIB 及MLR 比較,差異有統計學意義(P<0.05),病例組CRP、中性粒細胞、單核細胞、血沉、FIB 及MLR 高于對照組(P<0.05),前白蛋白、白蛋白、淋巴細胞及PNI 低于對照組(P<0.05)。見表1。

表1 兩組患者一般資料及實驗室指標比較
2.2 MLR、PNI及聯合檢測對菌陰肺結核的診斷價值分析
以組別(即結局變量)作為因變量,以MLR 及PNI 作為自變量,構建回歸方程,得到聯合指標線性預測值或預測概率,并繪制ROC 曲線,結果:聯合檢測的AUC 值和特異性最高,PNI 的敏感性最高。MLR 與PNI 的AUC 值比較,差異無統計學意義(Z=0.348,P=0.728),MLR 與聯合檢測的AUC 值比較,差異無統計學意義(Z=1.859,P=0.063),PNI與聯合檢測的AUC 值比較,差異有統計學意義(Z=2.550,P=0.011)。見表2 和圖1。
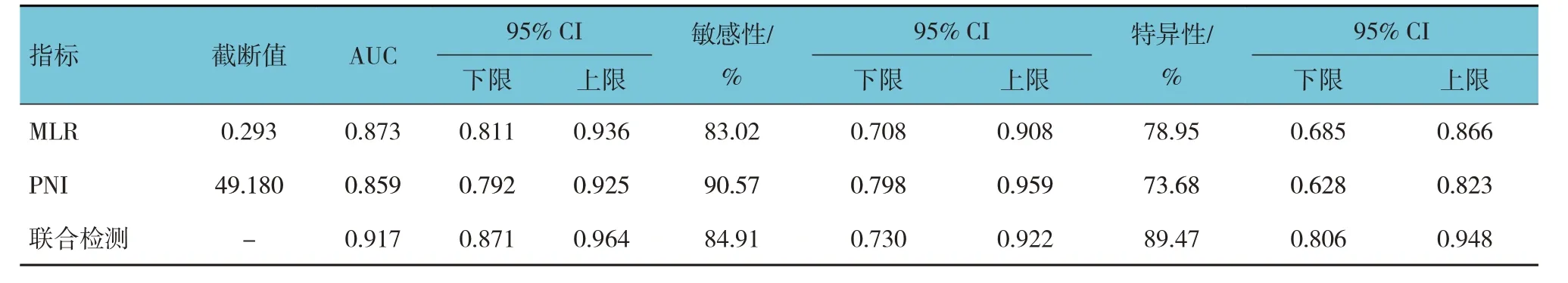
表2 MLR、PNI及聯合檢測診斷菌陰肺結核的參數
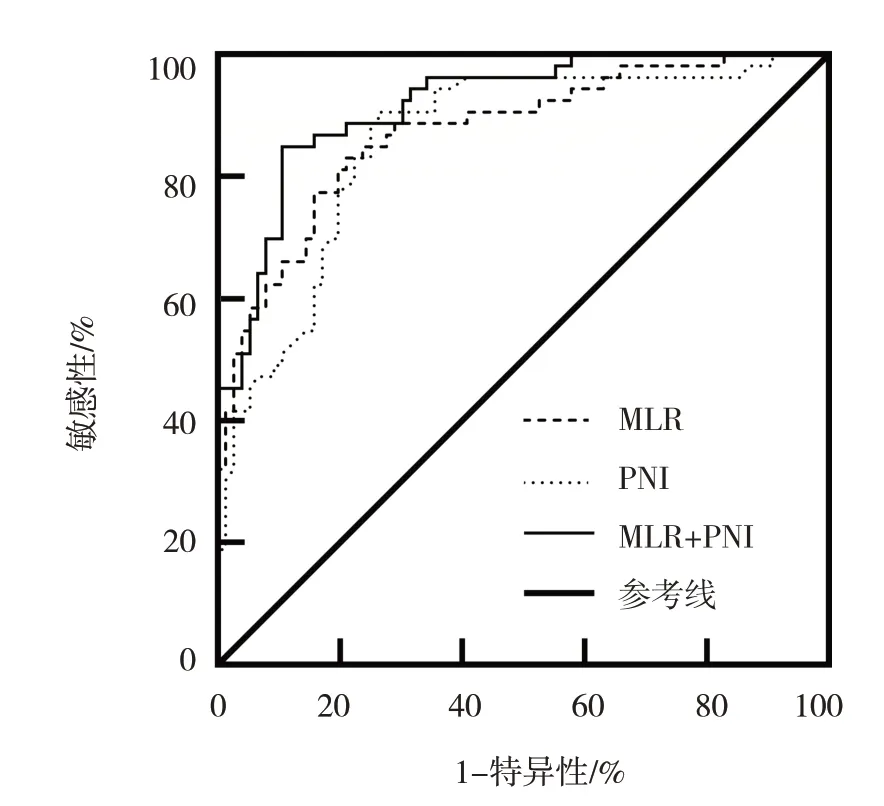
圖1 MLR、PNI及聯合檢測診斷菌陰肺結核的ROC曲線
3 討論
我國肺結核患者基數大,且菌陰肺結核占絕大多數,如何有效快速地診斷及鑒別菌陰肺結核是目前肺結核診治的一大難題。隨著診療手段及檢測技術的不斷提高及更新,菌陰肺結核的診斷在一定范圍內得到了提升,然而對大部分菌陰肺結核患者而言,臨床癥狀的相似性以及胸部影像學與普通肺部感染的異病同影性,使得菌陰肺結核的診斷與普通肺部感染仍然難以鑒別[10]。同時,因為肺結核是一種慢性消耗性疾病,后期常因為營養及免疫狀況的下降,合并細菌及真菌感染,增加患者的疾病負擔及死亡風險[11]。因此早期識別菌陰肺結核,不僅可以改善患者預后,而且還能更加規范地管理結核患者,減少其傳播風險,降低結核病的發病率。
本研究發現病例組CRP、中性粒細胞、單核細胞、血沉、FIB 及MLR 高于對照組,前白蛋白、白蛋白、淋巴細胞及PNI 低于對照組,這與胡小紅[12]等和CáZARES-SOSA等[13]研究結果一致。單核細胞及淋巴細胞在抵抗病原體入侵、誘導機體免疫應答及清除病原體等方面起著重要作用。而結核患者其淋巴細胞及單核細胞水平失衡,預示著肺結核患者免疫狀態的紊亂,其原因可能是單核細胞及淋巴細胞在吞噬及限制結核分枝桿菌過程中,一方面可以通過激活外周血中免疫細胞來干擾正常淋巴循環,另一方面可能通過改變造血干細胞亞群進一步改變外周血細胞水平[14]。同時肺結核患者前白蛋白、白蛋白水平明顯降低,主要原因是結核分枝桿菌感染機體后,使得機體處于長時間高消耗狀態,導致分解代謝增強,引起機體營養及能量的丟失,發生營養不良風險上升[15];且另有研究發現白蛋白水平與淋巴細胞水平呈正相關[16],這預示著機體營養狀況與免疫狀態是相互影響或促進的,在肺結核患者體內形成惡性循環,使得患者易合并其他病原體感染,加大肺結核患者治療難度。
MLR 是由單核細胞計數與淋巴細胞計數之比,而PNI 是白蛋白與淋巴細胞計數計算所得,其廣泛用于腫瘤預后評估、感染性疾病以及外科手術患者營養風險的評估等[7,17-18]。有研究發現,病例組單核細胞及淋巴細胞計數與肺部感染組及健康對照組有差異,但單核細胞及淋巴細胞計數在肺部感染組及對照組之間無差異,這說明了單核細胞的升高以及淋巴細胞的降低并不是炎癥所致,而是由結核感染造成的[19]。本研究以MLR 及PNI 為指標繪制ROC 曲線,結果顯示MLR 及PNI 聯合檢測診斷菌陰肺結核AUC 為0.917,敏感性84.9%,特異性為89.5%,優于單項PNI 的預測。盡管聯合檢測的AUC、敏感性及特異性均高于單項MLR,但是兩者在診斷效能上比較無差異。
綜上所述,MLR 及PNI 在鑒別菌陰肺結核及非結核性肺部感染患者具有一定的價值,可用于菌陰肺結核的輔助診斷,且MLR 及PNI 聯合診斷價值更高。但由于本研究還存在樣本量較少、單中心研究等不足之處,故未來還需進行大樣本、多中心研究來評估MLR 及PNI 在菌陰肺結核中的價值,以期盡早識別菌陰肺結核患者,一方面減少漏診及誤診率,在疾病的早期就予以抗結核治療;另一方面還可以規范管理結核患者,減少肺結核的傳播風險,最終達到改善患者預后以及提高患者生活質量的目的。

