腔鏡甲狀腺癌根治術中甲狀旁腺自體移植和原位保留的臨床經驗
高金偉 王澤升 張琪 成曉舟 張宇鵬 王小虎 曹維嘉 屈坤鵬
1甘肅中醫藥大學第一臨床醫學院(蘭州 730000);2甘肅省人民醫院疝和腹壁外科(蘭州 730000)
近年來甲狀腺結節的發病率不斷上升,手術是甲狀腺結節有效治療方法之一,其中甲狀腺全切術是最常見的手術方式[1]。低鈣血癥是甲狀腺全切術后常見的并發癥之一,據相關文獻報道[2],接受雙側甲狀腺手術的患者中,術后發生暫時性低鈣血癥者占23.6%,發生永久性甲狀旁腺功能減退者占7.2%。低鈣血癥臨床癥狀[3]常表現為感覺異常、肌肉痙攣或手足抽搐,嚴重者可表現為癲癇發作、氣管痙攣、喉痙攣及心律失常。因此,如何進一步完善甲狀腺癌患者的手術方案,以減輕對甲狀旁腺功能的損傷,是近幾年腔鏡甲狀腺癌手術的研究熱點。目前對于甲狀腺全切術后甲狀旁腺功能恢復的報道多為傳統開刀手術,本文通過回顧性分析我科腔鏡甲狀腺癌術后患者,并規律隨訪其甲狀旁腺及鈣離子恢復情況,比較甲狀旁腺自體移植和原位保留中旁腺功能減退發生率的情況,探討甲狀旁腺自體移植的臨床經驗。
1 資料與方法
1.1 一般資料 本研究通過回顧性分析收集2019年1月至2021年12月就診于甘肅省人民醫院普外科的甲狀腺乳頭狀癌且自愿接受腔鏡甲狀腺癌根治術的患者。納入標準:(1)手術均由同一團隊操作完成;(2)行腔鏡甲狀腺癌根治術及中央區淋巴結清掃患者;(3)術后病理為甲狀腺乳頭狀癌患者;(4)隨訪時間超過6個月。排除標準:(1)患者無既往甲狀腺或頸部手術病史;(2)嚴重臟器功能不全者;(3)既往有鈣磷代謝紊亂者;(4)凝血功能障礙者。最終符合標準的患者80例,根據術中行甲狀旁腺自體移植分為移植組和原位保留組。移植組40例,接受甲狀旁腺自體移植,其中包括男13例,女27例。年齡25~78歲,平均(46.87±9.51)歲。原位保留組40例,行甲狀旁腺原位保留,男15例,女35例,年齡22~65歲,平均(45.10±10.45)歲。兩組患者一般資料比較差異無統計學意義(P>0.05)。本研究經倫理委員會審批通過,倫理批件(編號2022-195)。患者家屬及本人接受并已簽署知情同意書。
1.2 術前準備 術前常規檢驗血常規、凝血功能、甲功、PTH、鈣離子等,60歲以上老人需評估心肺功能,排除手術禁忌。影像學檢查均行甲狀腺彩超及頸部CT,必要時行穿刺活檢。
1.3 手術方法 兩組患者均行常規腔鏡甲狀腺全部切除術。術區常規消毒,胸骨上窩2橫指8 cm弧形切口,分離頸前間隙,打開頸白線,在真假被膜間精細操作,分離甲狀腺下極,前方和外側面,分離氣管前間隙,離斷峽部,超聲刀離斷甲狀腺下極,甲狀腺下血管。分離喉返神經(圖1),貼近甲狀腺背面切斷甲狀腺上動脈后支,完整切除甲狀腺并清掃中央區淋巴結,縫合切口,手術結束。兩組手術操作的不同處為移植組遵循“1+X+1”總原則[4],即在原位保留至少1枚具有良好血供的甲狀旁腺基礎上,常規自體移植至少1枚甲狀旁腺。術中利用納米碳及PTH試紙識別甲狀旁腺(圖2),將術中發現的未被納米碳染色的疑似甲狀旁腺組織置燒杯中剪碎至勻漿狀態,并與1.5 mL生理鹽水充分混勻,再使用PTH試紙進行檢測,若試紙結果證實為甲狀旁腺組織則使用勻漿注射法將混合液注射在前臂肱橈肌處。
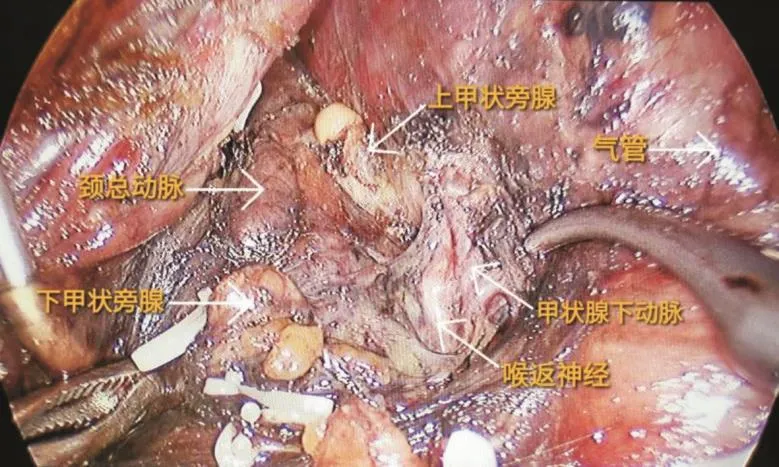
圖1 充分顯露動脈、神經、血管等解剖結構Fig.1 Fully exposed anatomical structures such as arteries,nerves and blood vessels
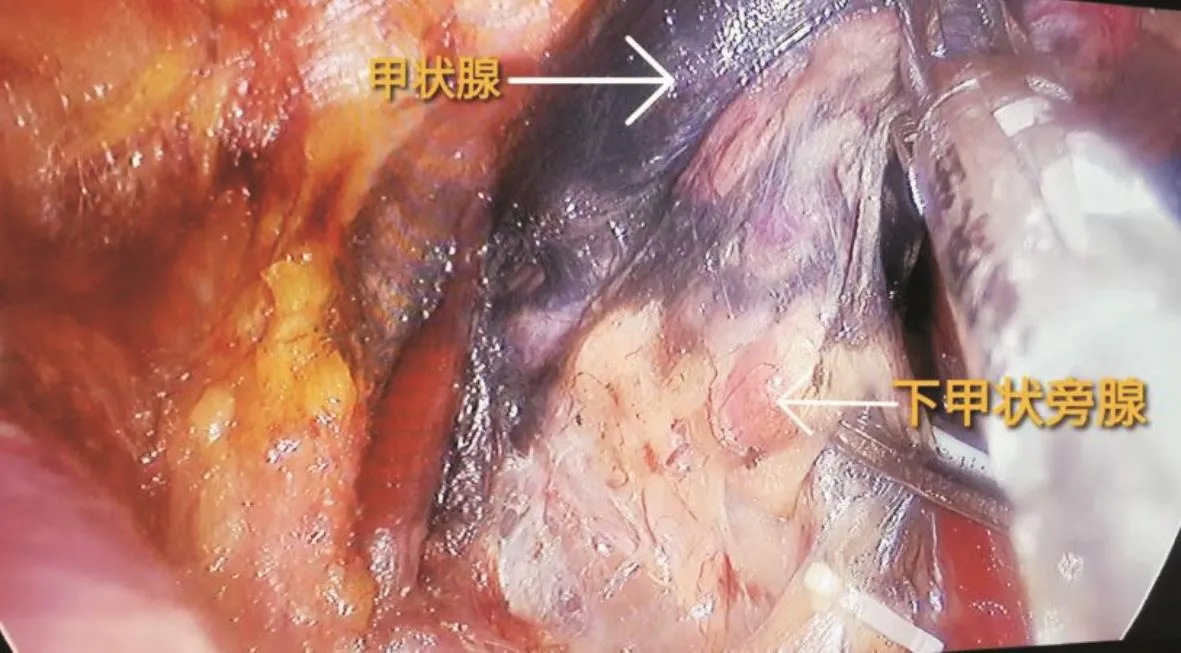
圖2 未被納米碳染色的下位甲狀旁腺Fig.2 The lower parathyroid gland not stained with carbon nanoparticles
1.4 觀察指標 對比分析兩組患者的年齡、性別、TNM分期、異物感、疼痛感;手術前后血清鈣和甲狀旁腺激素(PTH)水平;永久性甲狀旁腺功能減退及低鈣血癥的發生率情況。
1.5 常規治療 患者術后常規給予2~4 g葡萄糖酸鈣靜脈輸注,若術后出現手足麻木或抽搐癥狀,同時給予口服鈣劑和骨化三醇。若患者術后未出現明顯癥狀,但實驗室檢查提示血鈣>2.0 mmol/L,仍常規口服鈣劑,預防出現手足麻木等臨床表現;血鈣升至2.0 mmol/L后,停用鈣劑和骨化三醇。
1.6 統計學方法 應用SPSS 26.0統計學軟件對所收集數據進行分析,計量資料以()表示,組間方差齊者采用獨立樣本t檢驗,方差不齊者采用校正t檢驗;計數資料用率(%)表示,采用χ2或Fisher精確檢驗;檢驗標準P<0.05為差異具有統計學意義。
2 結果
2.1 一般資料 對一般資料進行分析比較,兩組患者的年齡、性別、異物感、疼痛感、甲狀腺癌TNM分期等差異并無統計學意義(P>0.05)。見表1。
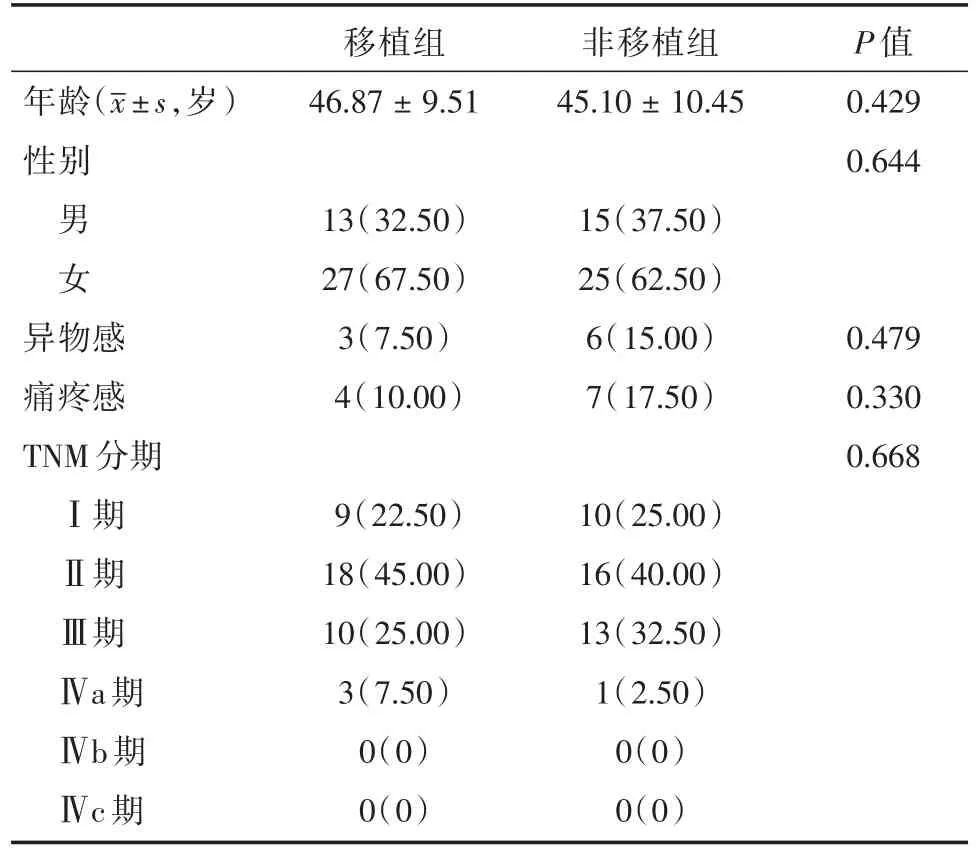
表1 患者一般臨床資料比較Tab.1 Comparison of general clinical data of patients例(%)
2.2 手術前后兩組PTH水平 兩組患者術前、術后1 d的PTH水平差異無統計學意義(P>0.05),術后3 d、1、3、6個月的PTH水平差異有統計學意義(P<0.05),且術后移植組的PTH水平高于原位保留組。見表2。
表2 手術前后PTH變化情況Tab.2 Changes of PTH before and after surgery ±s,pg/mL
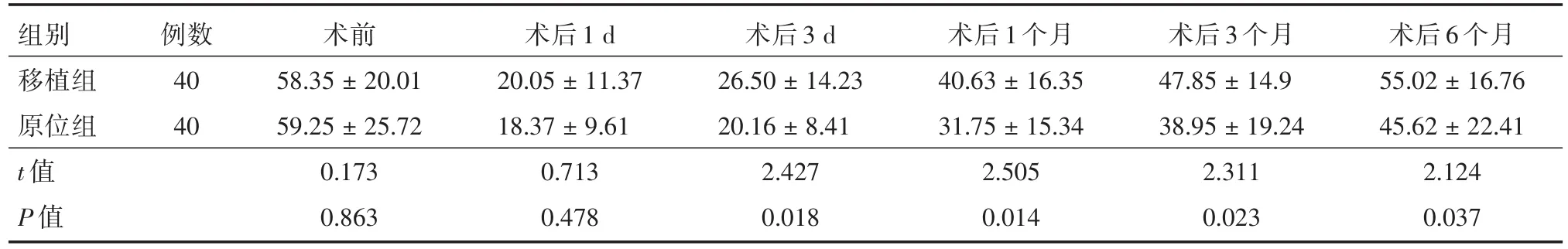
表2 手術前后PTH變化情況Tab.2 Changes of PTH before and after surgery ±s,pg/mL
組別移植組原位組t值P值例數40 40術前58.35±20.01 59.25±25.72 0.173 0.863術后1 d 20.05±11.37 18.37±9.61 0.713 0.478術后3 d 26.50±14.23 20.16±8.41 2.427 0.018術后1個月40.63±16.35 31.75±15.34 2.505 0.014術后3個月47.85±14.9 38.95±19.24 2.311 0.023術后6個月55.02±16.76 45.62±22.41 2.124 0.037
2.3 手術前后兩組血清鈣水平比較 兩組患者術前、術后3、6個月的血清鈣水平無明顯差異(P> 0.05),兩組患者術后1、3 d、1個月的血清鈣水平差異有統計學意義(P<0.05)。術后移植組的血清鈣水平均高于原位保留組。見表3。
表3 手術前后血清鈣變化情況Tab.3 Changes of serum calcium before and after surgery ±s,pg/mL
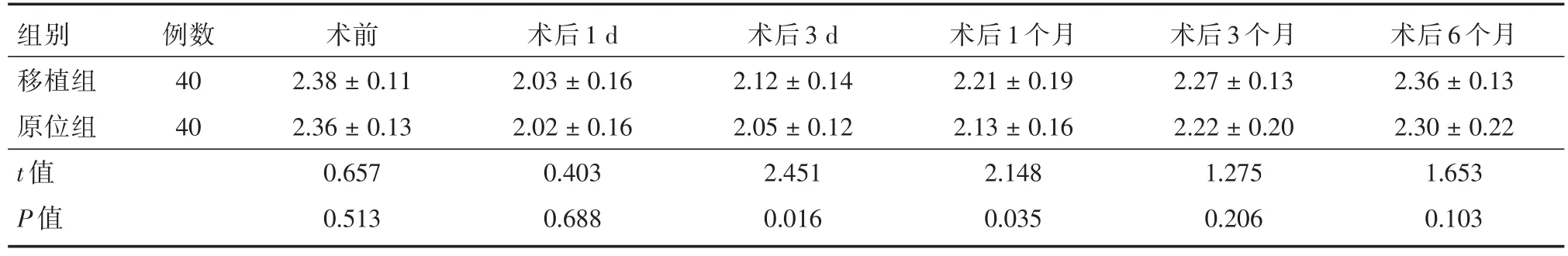
表3 手術前后血清鈣變化情況Tab.3 Changes of serum calcium before and after surgery ±s,pg/mL
組別移植組原位組t值P值例數40 40術前2.38±0.11 2.36±0.13 0.657 0.513術后1 d 2.03±0.16 2.02±0.16 0.403 0.688術后3 d 2.12±0.14 2.05±0.12 2.451 0.016術后1個月2.21±0.19 2.13±0.16 2.148 0.035術后3個月2.27±0.13 2.22±0.20 1.275 0.206術后6個月2.36±0.13 2.30±0.22 1.653 0.103
2.4 永久性甲狀旁腺功能減退和低鈣血癥的發生率 通過分析比較可得到,移植組永久性甲狀旁腺功能減退和低鈣血癥的發生率低于原位保留組,差異有統計學意義(P<0.05)。見表4。
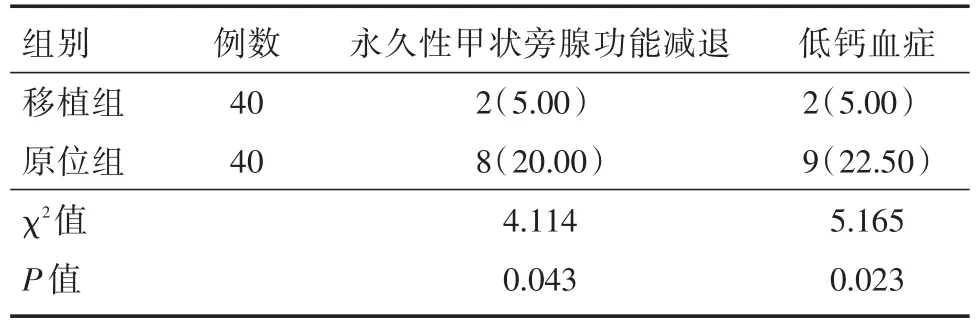
表4 永久性甲狀旁腺功能減退和低鈣血癥發生率Tab.4 Incidence of permanent hypoparathyroidism and hypocalcemia 例(%)
3 討論
甲狀腺癌是一種多發生于女性的惡性腫瘤,患者發病后其頸部往往會出現腫塊,伴隨有頸部脹悶、咽部異物感等臨床表現[5]。手術切除是治療甲狀腺癌的主要手段,但術中操作容易損傷甲狀旁腺,術者經驗不足、血供破壞、誤切等都會損傷甲狀旁腺導致旁腺功能減退,引起PTH水平下降及低血鈣癥,對患者術后生存質量影響極大[6]。針對這一情況,我科采取甲狀旁腺自體移植技術對甲狀腺癌患者加以治療,進而對于永久性甲狀旁腺功能減退以及低鈣血癥發生率的降低做出充分保證。通過收集、分析患者臨床資料來探討腔鏡甲狀腺癌根治術中甲狀旁腺自體移植的臨床療效以及我科對于該術式的一些臨床經驗。
本研究通過定期檢測術后PTH和血清鈣離子水平以及是否有手足麻木,全身抽搐等臨床癥狀來間接判斷旁腺移植是否存活。PTH檢驗結果顯示:術前和術后1 d的PTH水平,差異無統計學意義(P>0.05),其原因可能為術后第1天時兩組患者的甲狀旁腺均處于無功能狀態并未分泌PTH。兩組患者術后3 d、1、3、6個月的PTH水平均呈上升趨勢,并且兩組間差異有統計學意義(P<0.05)。分析其產生原因,術后3 d時移植組的PTH水平高于原位保留組,說明此時移植組的甲狀旁腺已經開始恢復其部分功能,而原為保留組可能因為術中損傷,此時并未恢復其功能。1個月時移植組的PTH明顯高于原位保留組,此時移植成功的甲狀旁腺基本正常分泌PTH,原位保留組的甲狀旁腺還處在逐步恢復過程中。隨著時間的延長,術后6個月時兩組患者的PTH已基本趨于平穩的狀態。血清鈣結果顯示,兩組患者術后3 d、1個月的血清鈣水平逐步升高,并且兩組間差異有統計學意義(P<0.05)。分析其可能原因:移植組甲狀旁腺在術后3 d時已經可以分泌少量PTH,對鈣磷調節產生作用。而原位保留組的甲狀旁腺可能因術中受到擠壓引起降鈣素釋放,降鈣素具有降低血鈣作用[7],導致血鈣水平降低。1個月時移植成功的甲狀旁腺其功能已基本恢復到正常狀態,原位保留組此時尚未完全恢復其功能,對鈣磷調節作用有限。張琪等[4]在相關研究中對引起低鈣可能原因進行分析,得出結論與本研究基本一致。術后1 d、3、6個月時血鈣差異無統計學意義(P>0.05),其原因為術后1 d時,兩組患者的甲狀旁腺均未恢復其功能,所以鈣離子水平很低。術后3個月時兩組患者的甲狀旁腺功能已基本恢復到正常狀態,可以分泌足夠的激素對鈣磷進行調節。馮石堅等[8]通過研究得出,接受甲狀旁腺自體移植患者術后血清鈣水平明顯高于單純接受甲狀腺切除的患者。永久性甲狀旁腺功能減退和低鈣血癥定義為:若檢驗結果PTH水平<15 ng/L可以判定甲狀旁腺功能減退,血鈣<2.0 mmol/L判定為低鈣血癥。時間少于半年為暫時性甲狀旁腺功能減退,持續半年以上為永久性甲狀旁腺功能減退[9]。本研究中移植組出現2(5.00%)例永久性甲狀旁腺功能減退,2(5.00%)例低鈣血癥的患者,原位保留組出現8(20.00%)例永久性甲狀旁腺功能減退患者,9(22.50%)例低鈣血癥患者,差異有統計學意義(P<0.05)。說明甲狀旁腺自體移植可以發揮對PTH和血鈣水平的保護,減少甲狀旁腺功能減退的發生率。相關報道[4]中已表明,自體甲狀旁腺移植可減少術后甲狀旁腺功能減退的發生。董其峰等[10]在相關研究中發現甲狀腺癌根治術治療期間聯合自體移植的方式,可以有效改善患者的甲狀旁腺激素水平,同時也可以促進甲狀腺癌患者的病情好轉。孫文聰等[11]在報道中針對甲狀腺全切術中原位保留和自體移植的效果進行了分析對比,得出相比較原位保留,甲狀旁腺自體移植可以有效改善甲狀旁腺功能,大大降低了甲狀旁腺全切術后發生功能低下和低鈣血癥的發生率。以上幾人研究結果均與本文研究得到結果一致。
綜上所述,腔鏡甲狀腺癌根治術甲狀旁腺自體移植與行單純腔鏡甲狀腺癌根治術相比可以有效改善患者術后甲狀旁腺水平和血鈣水平,很大程度上降低甲狀旁腺功能減退和低鈣血癥的發生率,提高患者術后生存質量。減少術后并發癥發生,臨床價值較高,值得范圍推廣。

