改良橈動脈穿刺法在初學者中的應用
葉 華 金建文
(1 福建省龍巖市第二醫院麻醉科,福建 龍巖 364000;2 福建衛生職業技術學院臨床醫學系,福建 福州 350101)
隨著外科技術的發展和老年患者手術量的增加,術中行有創動脈監測的患者越來越多,動脈穿刺術就成為麻醉醫師臨床工作必須掌握的一項技術。術中血氣分析成為麻醉科常規開展的檢驗項目之一。動脈血氣分析是可以簡易明了的知道患者氧分壓,二氧化碳分壓,堿剩余,電解質紊亂等各項指標情況,指標出現異常時,麻醉醫師可以及時糾正,為患者安全保駕護航。動脈穿刺常選用橈動脈進行穿刺,所以橈動脈穿刺術需要越來越多的人掌握。傳統的橈動脈穿刺術(現代麻醉學)是成人選用20G或22G套管針,長3.2~4.5 cm。患者入室采取仰臥位,上肢呈外展狀態,腕部使用薄枕墊高,拇指外展,消毒鋪巾局部麻醉后,穿刺者用右手示指,中指與拇指持針,左手示指,中指觸摸在橈骨莖突旁橈動脈搏動最強處,然后針干與皮膚呈30°~45°進針。當針尖刺入動脈時有鮮紅的血液噴射至針蒂,此時內針已進入動脈,還需再進針1~2 mm。外套管刺入動脈,然后一手困定內針,另一手邊捻轉邊推進外套管,若無阻力將外套管送入動脈腔內,此時拔除內針。現在絕大多數麻醉同仁是見血再進針1~2 mm后,壓低套管針,然后一手固定內針,另一手捻轉并推進外套管。初學者往往在看到內針有血后再往里送1~2 mm,置管很大程度上也不會成功,這與套管針跟皮膚角度和外套管邊置入內針邊退出協調不一致有關。因此判斷外套管是否確定進入動脈,與操作者心理因素等都有關,一次兩次都沒成功是對初學者自信心的極大打擊。有時置管不順導致外套管在動脈內或者皮下迂曲受阻,血腫即刻形成。對患者橈動脈是個致命打擊,所以對初學者來說需要一種簡單、簡潔、成功率高、易掌握的橈動脈穿刺法。改良后的穿刺法置改良穿刺角度為10°~25°,針蒂見血后即攆轉送管,當內針已進入動脈無須再進針1~2 mm,改良后的穿刺術成功率高,并發癥少。現將本院5位初學者對本院50例動脈穿刺術患者5 min內是否能穿到動脈,置管成功率,失敗率,皮下血腫等情況報道如下。
1 資料與方法
1.1 一般資料 選取2019年5月至2020年3月我院50例需進行橈動脈穿刺術的患者。告知患者及家屬橈動脈穿刺術相關并發癥并知情同意,已報醫院醫學倫理委員會并批準,男女不限;年齡不限。BMI在20~32之內。排除Allen試驗陰性者及尺動脈閉塞者。將其隨機分成對照組25例和觀察組25例。麻醉誘導后血壓為基礎血壓上下波動在10%以內時進行橈動脈穿刺。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 器材 穿刺針:一次性使用靜脈留置針BD Insyte(直型)20 GA。碧迪公司。國械注進20153153645。
1.3 方法 操作前向患者及家屬告知術中行橈動脈穿刺術目的、作用和相關并發癥,并簽動脈穿刺知情同意書。對照組患者入室采取仰臥位,上肢呈外展狀態,腕部使薄枕墊高,拇指外展,消毒鋪巾局部麻醉后,穿刺者用右手示指,中指與拇指持針,左手示指,中指觸摸在橈骨莖突旁橈動脈搏動最強處,然后針干與皮膚呈30°~45°角進針。當針尖刺入動脈時有鮮紅的血液噴射至針蒂,此時內針已進入動脈,還需再進針1~2 mm。外套管刺入動脈,然后一手固定內針,另一手邊捻轉邊推進外套管,若無阻力將外套管送入動脈腔內,此時拔除內針。觀察組有別于對照組之處在于:①穿刺時針干與皮膚呈30°~45°改良為10°~25°。②操作時見鮮紅的血液噴射至針蒂,一手固定內針另一手攆轉并推進外管,無須內針進入動脈后再進針1~2 mm和壓低置管。見圖1。
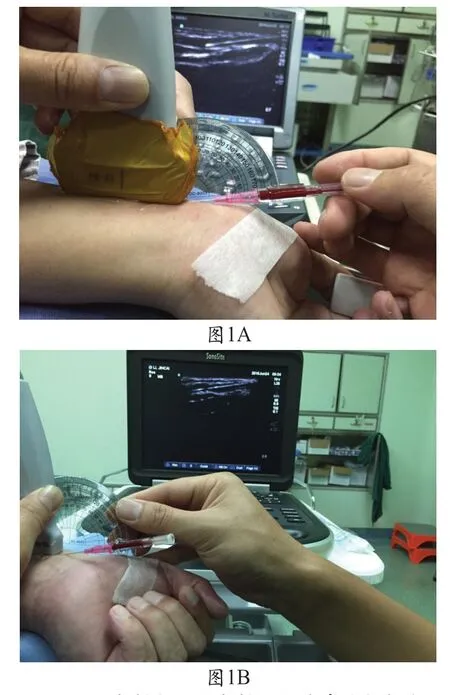
圖1 B超下穿刺成功后穿刺針與動脈的成角范圍
1.4 觀察指標 分別記錄兩組操作者穿刺針蒂能否出現動脈血(以血的流速和顏色判斷是否為動脈血)、穿刺成功率(穿刺置管成功后接上動脈傳感器后監護儀出現動脈搏動波形)、失敗率(無法成功置管,即使強行置管成功接上動脈傳感器后監護儀仍未出現動脈搏動波形)、血腫發生情況及嚴重程度。每位操作者的時間均為5 min(針尖觸到皮膚到操作結束所用時間)。
1.5 統計學方法 所有數據均采用SPSS 17.0統計軟件進行分析,計數資料采用百分率表示,組間對比采用χ2檢驗。以P<0.05為差異具有統計學意義。
2 結果
改良組橈動脈穿刺成功率顯著高于對照組,失敗率、皮下血腫發生率明顯低于對照組(P<0.05);穿刺針蒂出現動脈血發生率稍高于對照組,但差異無統計學意義(P>0.05)。見表1。

表1 兩組觀察指標比較[n(%)]
3 討論
利用高頻超聲成像技術可清楚地顯示橈動脈與穿刺針的局部角度關系,可清晰看出即使穿刺針接近動脈管腔底層角度都絕不可能超過30°,穿刺針再往前進就要穿破動脈,圖1角度(包括測量誤差在內)僅為10°~20°,患者BMI分別為22和24,穿刺針已在動脈內行走了一段距離,把穿刺針往回退,退到接近動脈前壁,此時再壓低穿刺針,動脈血流仍能順暢流出,即穿刺成功,針與皮膚的角度還能再壓低,觸摸技術穿動脈失敗往往是穿刺針回血后外套管不能送入血管,因為套管針前端有1 mm左右針頭露在外面,便于穿刺時刺破動脈。穿刺初見回血時僅針尖進入血管,而外套管并未進入動脈,按常規穿刺見血后再進1~2 mm,壓低套管針送管。這常規步驟就存在著多兩步操作,第一步見血再進1~2 mm,但1~2 mm的尺寸對初學者來說是非常難把握的,對有一定穿刺經驗的操作者來說也是把握不準,如果穿刺時滑動穿刺點不是在正中,在血管邊緣,有可能再進1~2 mm就會刺透血管,這時再送外套管,結果就是送不進,血腫形成,給再次動脈穿刺置管帶來麻煩;第二步,壓低置管,這“壓低”二字看上去很容易操作,但實際壓低多少角度,不管對經驗豐富還是對初學者來說都是一個模糊的概念,如果針尖不正中或者橈動脈內腔很細,此時壓低帶來針尖的擺動,有可能劃破對側動脈內壁甚至直接刺透動脈,此時置管顯然不順暢或者置不進,如暴力置管,血腫發生必然無疑,多一步操作步驟就多一步風險,何況兩個操作步驟,無疑增加穿刺帶來的諸多不確定性,經驗豐富者除外,但在你練成高手之前,必然損傷了許多條彈性十足的動脈,對患者對血管都是打擊,如果ALEEN試驗假陽性,那就有可能造成患者手部供血不足。橈動脈比股動脈細,橈動脈且易于痙攣,所以穿刺橈動脈的操作難度要高于股動脈,尤其是相對于橈動脈發育異常,精神緊張等不利因素的患者,穿刺橈動脈可能變得更為困難。掌握橈動脈規范合理的穿刺技術有利于提高橈動脈穿刺的成功率。
合適穿刺點的選擇在橈動脈穿刺上很重要,能降低術者穿刺的難度,對提高穿刺的成功率也有幫助。橈動脈由于越靠近遠端其行走越為表淺,分支也是越來越多,穿刺點的選擇如果過于靠近遠端的話,其誤入橈動脈血管分支的可能性就會增加:但是如果穿刺點又過于靠近心端,橈動脈的走行是較深的,橈動脈走行越深,穿刺的難度也是逐步增加的,平時穿刺部位一旦穿刺失敗,往往就得向近心端前移重新選擇穿刺點。穿刺部位過于靠近心端則依據《現代麻醉學》介紹的橈動脈穿刺術進行穿刺。穿刺者用右手示指,中指與拇指持針,左手示指,中指觸摸在橈骨莖突旁橈動脈搏動最強處,然后針干與皮膚呈30°~45°角進針。當針尖刺入動脈時有鮮紅的血液噴射至針蒂,此時內針已進入動脈,還需再進針1~2 mm。外套管刺入動脈,然后一手固定內針,另一手邊捻轉邊推進外套管,若無阻力將外套管送入動脈腔內,此時拔除內針。這種情況下,穿刺部位越深角度是越難控制到合適程度,對初學者來說幾乎很難掌握角度和穿刺深度,即時穿刺到鮮紅的血液噴射至針蒂,再壓低再往前送,深度越深壓低的表面成角越大,偏離動脈的可能性越高,失敗率就越高,改良后的橈動脈穿刺術在離近心端的橈動脈搏動處穿刺,隨著橈動脈越深,其穿刺的角度通常也需要改變稍許,角度的調整對初學者來說也是較難掌握的,但相對《現代麻醉學》介紹的穿刺術對比來說,初學者更適合用改良后的穿刺技術。因為步驟越簡單,誤差越小,成功率就越高。穿刺點一般選擇在橈動脈莖突近端1 cm處,該部位的橈動脈走行較表淺,穿刺容易成功,初學者也容易掌握,在該部位橈動脈的分支相對來說較少。有的特殊患者受橈動脈迂曲、變異等因素的影響。這個部位應該不是最合適的穿刺部位選擇點,穿刺點的選擇還是因人而異,最理想的穿刺點應選擇在橈動脈搏動明顯且走行直的部位。在橈動脈穿刺時需要將患者的腕部墊高,腕關節保持處于過伸狀態,初學者容易觸摸到橈動脈,穿刺時初學者應該將左手的食指、中指、無名指自穿刺由遠及近依次輕松放于橈動脈搏動最強處,三指方向即患者橈動脈的走行方向,食指所按壓部位即為穿刺的“靶點”,三指所指線路即為進針的方向,這里需要避免的一種情況就是,初學者為了更清楚的觸摸橈動脈,會將手指過度按壓橈動脈,這樣就會造成橈動脈的遠端血流受阻,使橈動脈下壓,人為增加了穿刺的難度。對初學者來說穿刺部位確定后,穿刺方法直接決定穿刺的成功率,改良后的動脈穿刺法直接去除上述兩步驟,不向前推進1~2 mm,不壓低,見血后直接置管,即使穿刺角度不正中,也能順利置管,因為見血后立即置管,給外套管很大的空間,外套管脫離針尖后遇到阻力會自行改變角度,即使碰到血管內壁也能順利拐彎置在血管內,對初學者來說簡單易掌握,成功率高,增加操作者的信心,減少皮下血腫,有利于血管恢復,直接減少動脈穿刺并發癥的發生。

