地衣芽孢桿菌對抗生素相關性腹瀉患兒腸道菌群的影響
藺小培,何劉媛,柳玉紅,李 艷,萬燕明
(安徽醫科大學附屬婦幼保健院/安徽省婦幼保健院兒科,安徽 合肥 230001)
抗生素相關性腹瀉(antibiotic associated diarhea,AAD)定義為與抗生素使用有關的臨床原因不明的腹瀉,是抗生素治療中常見的藥物不良反應[1-2]。隨著廣譜抗生素的廣泛應用,AAD的發病率逐年增加[3]。流行病學調查發現,住院患者中AAD的發病率可高達5%~39%[4]。抗生素可通過多種機制誘導AAD的發生,如破壞正常腸道菌群的組成和功能,以及誘導腸黏膜損傷等[5]。臨床上常采用對癥治療AAD,但效果欠佳。腸道微生物區系數量眾多,功能復雜[6]。近10年來,腸道菌群與疾病的關系已成為臨床研究的前沿和熱點,腸道菌群的變化與疾病的發展和進展密切相關[7]。腸道菌群有助于人體腸道內大分子物質的同化和吸收,可通過分泌多種酶將脂肪、糖和不溶性蛋白等轉變為可溶性小分子物質,有利于腸道對營養物質的吸收,對改善患兒胃腸功能有重要意義[8]。重建腸道菌群是提高兒童AAD臨床療效的重要途徑。近年來,應用微生態制劑治療AAD已被臨床廣泛接受,外源性補充微生態制劑有助于改善腸道微環境,增強腸黏膜免疫屏障功能,抑制腸道病原菌生長,從而減少腹瀉頻次、降低機體脫水程度,控制腸道感染,改善AAD的臨床療效[9-10]。但采用地衣芽孢桿菌治療AAD,并分析其對患兒腸道菌群影響的研究鮮見。本研究觀察并分析了地衣芽孢桿菌治療兒童呼吸道感染合并AAD的臨床療效及其對腸道菌群的影響,現報道如下。
1研究對象與方法
1.1研究對象
選取2020年9月至2021年8月在安徽省婦幼保健院就診的呼吸道感染合并AAD的1~64月齡患兒100例作為研究對象,按隨機數字表方法將其分為觀察組與對照組,每組50例。從安全角度考慮,兩組患兒均為普通型呼吸道感染,而非重癥呼吸道感染。AAD的診斷標準參照《兒童抗生素相關性腹瀉診斷、治療和預防專家共識》[11]。
1.2納入與排除標準
納入標準:①入院前未出現腹瀉癥狀,應用抗生素治療后出現輕、中型腹瀉;②大便性狀發生改變,次數較平常增多,或出現發熱和嘔吐,或1天內稀糊樣便≥2次;③輕型腹瀉大便鏡檢可無白細胞和紅細胞出現,中型腹瀉可見白細胞和/或紅細胞增多現象;④近1個月內未用抗生素及微生態制劑;⑤近期未使用免疫抑制劑及免疫增強劑。排除標準:①體內重要臟器出現嚴重損傷;②對抗生素及益生菌制劑治療過敏;③合并其他類型腸道疾病;④治療依從性差或配合度低。
此研究經本院倫理委員會批準(YYLL2020-2020FY06-05-01),且兒童家長均簽署知情同意書。
1.3治療方案
對照組予抗炎、補液、保持患兒機體內電解質和酸堿平衡等常規治療,在對照組治療的基礎上,觀察組另外應用地衣芽孢桿菌活菌顆粒(國藥準字S20073008,規格:0.5g/包)治療,每日3次,每次0.25g,溫水口服,5~7天為1個療程。
1.4觀察指標
觀察兩組患兒治療期間的大便性狀、大便次數、腹瀉病程和不良反應等指標。治療前、后各采集1次晨起患兒不含食物殘渣的糞便約5g。對糞便進行常規涂片和革蘭氏染色,并在油鏡下觀察真菌感染情況、菌落總數及球/桿菌值;準確稱取1g糞便加入到裝有9mL無菌生理鹽水的滅菌燒瓶內,無菌條件下充分搖勻,梯度稀釋后接種于乳桿菌、雙歧桿菌、腸桿菌及腸球菌的特征培養基進行培養;選取合適稀釋度(約20~200個菌落單位)的平板計數目的菌落,結果乘以稀釋倍數,以每克(g)糞便中菌數對數值表示,并進行雙歧桿菌/腸桿菌(B/E)比值計算。
1.5療效評價標準
顯效:治療24~48h,大便頻次及大便性狀恢復正常,大便常規檢查陰性結果,臨床癥狀消失;有效:治療49~72h,大便頻次減少,每日3次及以內,臨床癥狀出現好轉,大便水分減少,大便常規檢查陰性結果,脫水癥狀基本緩解;無效:用藥72h后大便次數仍每日3次以上,性狀未出現明顯好轉,甚至有惡化趨勢,脫水癥狀持續未緩解[12]。總有效率=(顯效+有效)/總例數×100%。
1.6統計學方法
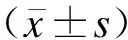
2結果
2.1兩組一般資料的比較
兩組患兒的月齡、性別、體質量、呼吸道感染情況及抗生素使用情況比較,差異均無統計學意義(P>0.05),見表1。
表1 兩組一般資料的比較Table 1 Comparison of general data between two
2.2兩組臨床療效的比較
治療后,觀察組的總有效率明顯高于對照組,差異有統計學意義(P<0.05),見表2。
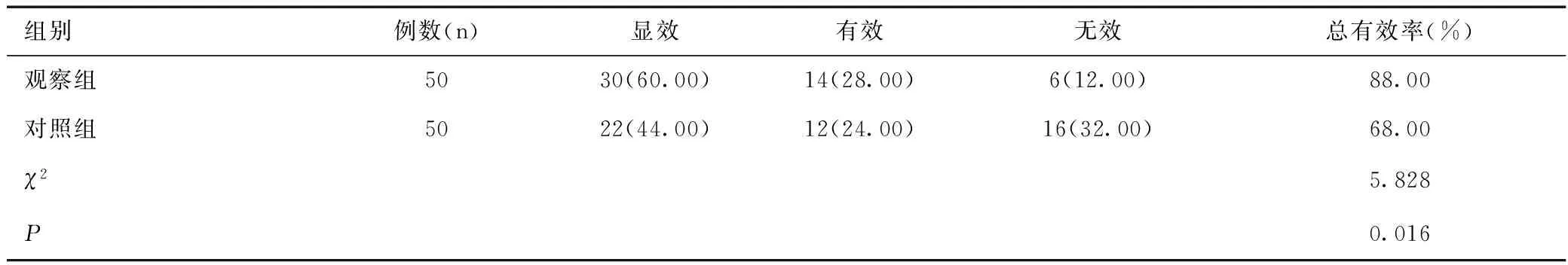
表2 兩組總有效率的比較[n(%)]Table 2 Comparison of clinical efficacy between the two groups[n(%)]
2.3兩組患兒治療前后腸道菌群的比較
治療前,兩組患兒糞便中乳桿菌、雙歧桿菌、腸球菌、腸桿菌、菌落總數、真菌感染率、球/桿菌值、B/E比值比較差異均無統計學意義(P>0.05);治療后,兩組患兒糞便中乳桿菌、雙歧桿菌、菌落總數和B/E比值均明顯升高(P<0.05),且觀察組升高更為顯著(P<0.05);兩組患兒糞便中腸球菌、腸桿菌、真菌感染率和球/桿菌值均明顯下降,且觀察組下降更為顯著(P<0.05),見表3。
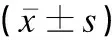
表3 兩組患兒治療前后腸道菌群的比較Table 3 Comparison of intestinal microflora levels between the two groups before and after
患兒糞便鏡檢結果顯示,治療前,細菌總數為每油鏡視野<500個,且球菌數量居多,球/桿菌值>1∶3,腸道菌群處于失調狀態;治療后,細菌總數為每油鏡視野約3 000個,且桿菌數量居多,球/桿菌值<1∶3,腸道菌群恢復正常,兩組均未見真菌孢子及假菌絲,見圖1。

注:A為觀察組(非菌群失調);B為對照組(菌群失調)。圖1 兩組腸道菌群革蘭氏染色的比較Fig.1 Comparison of gram staining of intestinal flora between the two groups
2.4兩組患兒不良反應的比較
治療期間,兩組患兒均未見腹脹、腹痛、便秘、皮膚紅癢和食欲不振等明顯不良反應。
3討論
3.1 AAD的發病機制及治療
由于兒童生理結構發育尚未成熟,免疫功能較成人差,極易受到外界侵入致病菌的影響。AAD是在低齡兒童,特別是嬰幼兒群體中極易發生的一種與抗生素應用相關的消化系統并發癥,是引起嬰幼兒腹瀉的重要原因[13]。兒童中AAD發生率在20%~35%[14]。目前,AAD發病的機制尚未明確,可能有如下原因:應用抗生素治療時,同時殺滅病原菌和腸道正常菌群,導致有益菌減少,致病菌增殖,產生大量內毒素,從而引起菌群紊亂;另外,抗生素通過變態反應損害腸黏膜,導致腸道營養物質不能完全被吸收,引起腹瀉;抗生素在體內干擾膽汁酸和糖代謝,引起腸道滲透壓增高,加重腹瀉;由于大量使用抗生素,可導致腸道中耐藥細菌的出現和繁殖[15-16]。臨床上尚無針對AAD的特異性藥物,目前主要以常規止瀉、抗炎、補液為主,但療效差異較大。治療AAD需改善腸道菌群紊亂狀態,而外源性補充益生菌是治療AAD的重要方法。目前臨床大樣本多中心研究均已證實益生菌對腸道菌群有積極的調節作用[17]。
3.2地衣芽孢桿菌治療兒童AAD臨床療效的分析
地衣芽孢桿菌是一種體外活性益生菌,屬革蘭氏陽性厭氧桿菌,無毒、無致病性,已廣泛應用于臨床治療兒童消化系統疾病[18-19]。地衣芽孢桿菌經口服進入腸道后,能迅速定植于腸黏膜上皮細胞表面,與腸道正常菌群如雙歧桿菌等厭氧菌構成膜菌群,對酵母菌、葡萄球菌等有害菌均有拮抗抑制作用,阻止致病菌的黏附入侵,促進乳桿菌、雙歧桿菌等優勢菌的有效增殖,可有效調節腸道菌群結構,使失衡的腸道菌群得到恢復;同時,通過產生過氧化氫及乳酸等有機酸成分,降低腸道pH值,保護腸黏膜,改善腹瀉癥狀。此外,地衣芽孢桿菌還具有抗氧化應激作用,能有效抑制腸道內炎癥反應,提高機體免疫屏障功能和抗感染力。黃靜文等[20]研究認為,采用雙歧桿菌四聯治療兒童AAD,與常規組相比,干預組有效率顯著提高,獲得了較為滿意的療效。馬利敏[21]研究結果表明,采用酪酸梭菌二聯活菌散治療新生兒肺炎合并AAD療效顯著,能縮短臨床癥狀緩解時間。本研究顯示,觀察組臨床總有效率為88.00%,明顯高于對照組的68.00%,提示地衣芽孢桿菌對AAD療效顯著,表明地衣芽孢桿菌治療兒童AAD可達到與其它微生態制劑一樣的臨床療效。
3.3地衣芽孢桿菌治療兒童AAD對腸道菌群的影響
在機體正常的情況下,腸道菌群通過體內的調控機制一直處于動態平衡狀態。腸道菌群失調主要表現為有益菌(如乳桿菌和雙歧桿菌等)數量減少,而腸球菌和腸桿菌等有害細菌過度繁殖,各菌群比例失衡。臨床檢驗可通過觀察糞便標本中細菌種類和數量來檢測腸道菌群失調狀況。正常人群糞便在油鏡下每個視野中的菌落總數正常標準為500~5 000個,少于500個認為是全菌減少的菌群失調。正常人體腸道內球/桿菌值一般為1∶3,桿菌占明顯優勢。糞便標本染色鏡檢球/桿菌值也是診斷是否出現腸道菌群失調的另一重要指標[22]。B/E比值表示雙歧桿菌數量與腸桿菌數量的比值,當B/E比值<1時,表示出現腸道菌群失調,機體腸道的防御屏障功能受損[23]。
許寶紅[24]研究指出,經雙歧桿菌三聯活菌劑治療后,觀察組AAD患兒腸道中乳桿菌和雙歧桿菌數量較治療前均顯著升高,大腸桿菌數量顯著減少,患兒腸道菌群得到改善。劉昆洋[25]研究結果亦表明,應用微生態制劑治療腹瀉患兒,治療后觀察組的乳桿菌和雙歧桿菌數量及B/E比值均高于對照組。以上結果與本研究結論基本一致。本研究顯示,治療前,觀察組與對照組患兒糞便中乳桿菌和雙歧桿菌數量均減少,腸桿菌和腸球菌數量均增多,菌落總數均少于500個,球/桿菌值>1∶3,有明顯球/桿菌值倒置現象;同時B/E比值<1,提示患兒出現腸道菌群失調癥狀。治療后,觀察組患兒糞便中乳桿菌和雙歧桿菌數量、菌落總數及B/E比值均明顯高于本組治療前及對照組(P<0.05);腸球菌和腸桿菌數量、真菌感染率及球/桿菌值均明顯低于本組治療前及對照組(P<0.05),說明通過補充地衣芽孢桿菌活菌能夠提高腸道內的有益菌數量,抑制病原菌的生長,改善腸道菌群失衡,提高腸道防御屏障作用。
綜上所述,近年來應用微生態制劑治療AAD已被臨床廣泛接受,但采用地衣芽孢桿菌治療AAD,并討論其對患兒腸道菌群影響的研究比較少見。通過應用地衣芽孢桿菌重建患兒腸道菌群對提高兒童AAD臨床療效具有重要的意義。本研究采用地衣芽孢桿菌治療兒童AAD可有效調節腸道菌群,恢復腸道菌群平衡,臨床效果顯著且安全性高;但本研究存在總體樣本量較少及研究對象來源集中等不足,有待進一步完善研究。

