食管癌放療病人癥狀群的縱向研究
蘇曉雨,王青青,劉風俠
河北醫科大學第四醫院,河北 050000
有數據表明,2020年全球食管癌新發和死亡人數分別為60.4萬例、54.4萬例[1]。放療是食管癌病人主要的治療手段之一,因腫瘤本身、放射治療對食管組織造成損傷,病人在放療期間存在胃腸道癥狀群(嘔吐-惡心)、攝食相關癥狀群(昏昏欲睡-疼痛-口干等)和身體功能相關癥狀群(健忘-氣促),病人在生活、工作等方面的困擾程度隨治療時間的延長而加重[2]。目前,國內外有關食管癌癥狀群的研究多關注根治術后及化療人群,開展橫斷面及縱向研究,且病人存在穩定的不隨時間變化的“核心癥狀群”[3-4],而對放療病人的關注度較少。開展食管癌放療病人癥狀群縱向研究,有助于了解癥狀群動態變化軌跡,開展縱向干預研究。因此,本研究以食管癌放療病人為研究對象,調查其在放療期間癥狀群縱向變化軌跡,為開展有效的癥狀干預提供參考。
1 對象與方法
1.1 調查對象 采用便利抽樣法,選取2021年6月—2021年11月就診于河北省某三級甲等醫院擬行放療的食管癌病人作為調查對象。納入標準:病理診斷為食管癌的病人;年齡≥18歲;擬進行放療且次數>5次的病人;知曉自身病情,自愿且能獨立地填寫本次調查所用的問卷。排除標準:存在轉移或復發;有意識障礙或精神疾患;有嚴重的合并癥。參考Logistic回歸分析法估算樣本量的經驗[5],以自變量數目的10~15倍來選取樣本量,本研究共包括9個人口學變量、7個疾病與治療相關變量和2個心理學變量,共18個自變量,樣本量為180~270例,同時考慮到病人10%~15%的失訪率,需要發放問卷215份。
1.2 調查工具
1.2.1 一般資料調查表 由研究者本人設計,包含病人的人口學信息(年齡、性別及婚姻狀況等)和疾病治療相關資料(腫瘤組織學分型、腫瘤分期、病變位置等),由研究者本人查閱病人的電子病歷或咨詢病人主治醫生確認。
1.2.2 食管癌癥狀評估量表 量表是由本課題組胡小冬[3]結合Delphi專家咨詢法構建的用于評估食管癌病人癥狀的評估量表,共包含31個條目,以Likert 4級評分方式,1~4分依次表示“極少”到“持續存在”,分數越高,病人的該癥狀越嚴重。總量表和各分量表的Cronbach's α系數為0.722~0.937,累積方差貢獻率為73.091%,經過在食管癌放化療人群中驗證,該量表的信效度總體良好,在評估食管癌放化療病人的癥狀方面適用性較好。
1.3 資料收集方法 分別于首次放療(T1)、放療第15次(T2)和放療第30次(T3)發放及回收問卷。開展調查前,向病人講解本研究目的和注意事項,對病人存在疑問的條目進行解答;當場發放并回收問卷,如填寫不全需要現場補填;如遇到病人情緒或病情發生變化時擇期調查;由雙人錄入、核對及整理數據;本次調查已獲得我院倫理委員會批準。
1.4 統計學方法 數據分析使用SPSS26.0軟件,定量資料若符合正態分布,則用均數±標準差(±s)描述,非正態分布的定量資料采用中位數、四分位數[M(P25,P75)]描述;定性資料通過例數、百分比(%)描述。使用探索性因子分析中的主成分分析,并結合最大方差正交旋轉方法,提取放療病人在不同時間節點中存在的公因子(即癥狀群),因子的特征值≥1且發生率>20%的癥狀,各個因子內至少存在兩項癥狀,能根據臨床經驗并基于因子內的癥狀構成特點進行癥狀群的命名。
2 結果
2.1 病人一般資料 本研究共發放215份問卷,T1時 間 收 回200份 有 效問 卷,T2回收194份,T3最 終 回收155份問卷,詳見圖1。在155例食管癌放療病人中,年齡≥60歲111例;女39例,男116例;其余資料詳見表1。

圖1 不同時間病人納入情況

表1 病人的一般資料(n=155)

(續表)
2.2 食管癌病人放療期間癥狀群發生率及嚴重程度 在放療期間的3個時間點中,病人癥狀的發生率和嚴重程度不同。有21~26項癥狀的發生率在20%以上,其中吞咽困難、疲乏、皮膚瘙癢、口干、惡心等癥狀較嚴重,癥狀的發生率和嚴重程度基本隨時間變化,T1時間中疲乏、吞咽困難及疼痛癥狀較多見,T2時間中疲乏、氣促、吞咽困難、口干及皮膚瘙癢發生率較高,T3時間中疲乏、皮膚瘙癢、吞咽困難、口干癥狀較高,其中疲乏在放療期中的發生率居于最高,但與吞咽困難癥狀相比,其嚴重程度次之,或與本研究納入人群多為老年食管癌病人,本身存在的吞咽困難癥狀對病人的影響較大有關。詳見表2。

表2 食管癌病人放療期間癥狀發生率及嚴重程度(n=155)

(續表)
2.3 不同時間點中食管癌放療病人癥狀群構成 本調查使用探索性因子分析中的主成分分析,并結合最大方差正交旋轉方法,提取因子的特征值≥1且發生率高于20%的癥狀,各因子內至少存在兩項癥狀,基于因子內的癥狀構成特點,并根據臨床經驗進行癥狀群命名。
2.3.1 T1時間點 T1時間節點因子分析結果顯示,放療病人共存在16個癥狀,根據該組癥狀的構成與特點,分別命名為進食困難癥狀群、消化道癥狀群和能量不足-心理癥狀群,因子4和因子5各只有1個癥狀條目(分別為咳嗽和聲音嘶啞),不符合納入標準而剔除,但咳嗽與聲音嘶啞在食管癌病人中發生率較高,嚴重程度較大,臨床醫護人員仍需密切關注癥狀變化,減少病人的癥狀困擾。
吞咽困難、進食疼痛、疼痛、食欲下降構成了進食困難癥狀群,發生率依次為72.26%、56.13%、50.97%及50.97%;反流、噯氣、胃灼熱感、嗆咳及腹脹構成了消化道癥狀群,發生率分別為39.35%、36.77%、36.77%、30.32%及24.52%;疲乏、氣促、感到悲傷、睡眠障礙與焦慮構成了能量不足-心理癥狀群,發生率依次為74.19%、60.00%、57.42%、56.77%及56.13%。見表3。
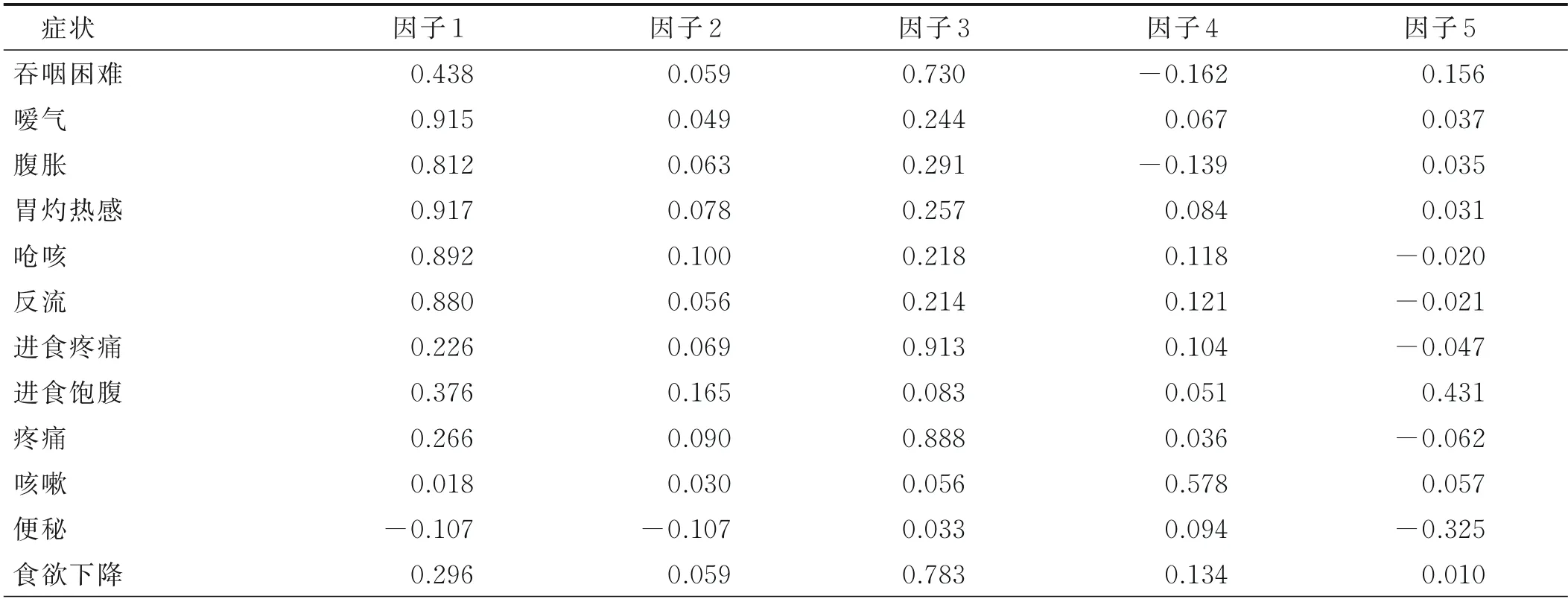
表3 食管癌病人T1時因子結構

(續表)
2.3.2 T2時間點 T2時間節點因子分析結果顯示,病人共產生22個癥狀,根據該組癥狀的構成與特點,分別命名為進食困難癥狀群、消化道癥狀群、能量不足-心理癥狀群及放療不良反應癥狀群,因子5和因子6各只有1個癥狀條目(分別為便秘和味覺改變),不符合癥狀群命名規則而剔除,但食管癌病人的便秘與味覺改變癥狀在臨床中發生率較高,影響病人進食與活動,臨床醫護人員仍需密切關注病人的癥狀變化,減輕病人的癥狀困擾。
吞咽困難、口干、食欲下降、進食疼痛和疼痛構成了進食困難癥狀群,發生率分別為63.87%、62.58%、41.94%、35.48%、30.32%;噯氣、反流、胃灼熱感、嗆咳及腹脹構成消化道癥狀群,發生率分別為36.13%、36.13%、30.96%、27.74%及21.29%;疲乏、氣促、睡眠障礙、焦慮、感到悲傷構成能量不足-心理癥狀群,發生率依次為73.55%、68.39%、61.29%、48.39%、45.16%。放療皮膚瘙癢、惡心、皮膚改變、脫發和嘔吐構成放療不良反應癥狀群,發生率依次為60.00%、57.42%、46.45%、44.52%及36.77%。見表4。

表4 食管癌病人T2時因子結構
2.3.3 T3時間點 T3時間節點因子分析結果顯示,放療病人共產生22個癥狀,根據該組癥狀的構成與特點,分別命名為進食困難癥狀群、消化道癥狀群、能量不足-心理癥狀群及放療不良反應癥狀群,因子5和因子6各只有1個癥狀條目(分別為聲音嘶啞和體重下降),不符合癥狀群命名要求而剔除,但在臨床中發生率較高,癥狀嚴重程度較大,臨床醫護人員仍需密切關注癥狀變化,減少病人的癥狀困擾。
吞咽困難、口干、進食疼痛、食欲下降、疼痛構成了進食困難癥狀群,發生率分別為69.03%、60.65%、50.97%、48.39%及47.10%;胃灼熱感、反流、噯氣、嗆咳與腹脹構成了消化道癥狀群,發生率為41.94%、40.65%、37.42%、31.61%及27.10%;疲乏、氣短、睡眠障礙、焦慮和感到悲傷構成了能量不足-心理癥狀群,發生率分別為71.61%、60.00%、58.71%、50.32%、44.52%;皮膚瘙癢、皮膚改變、惡心、嘔吐及脫發構成了放療不良反應癥狀群,發生率分別為70.32%、53.55%、50.32%、41.94%及38.06%。詳見表5。
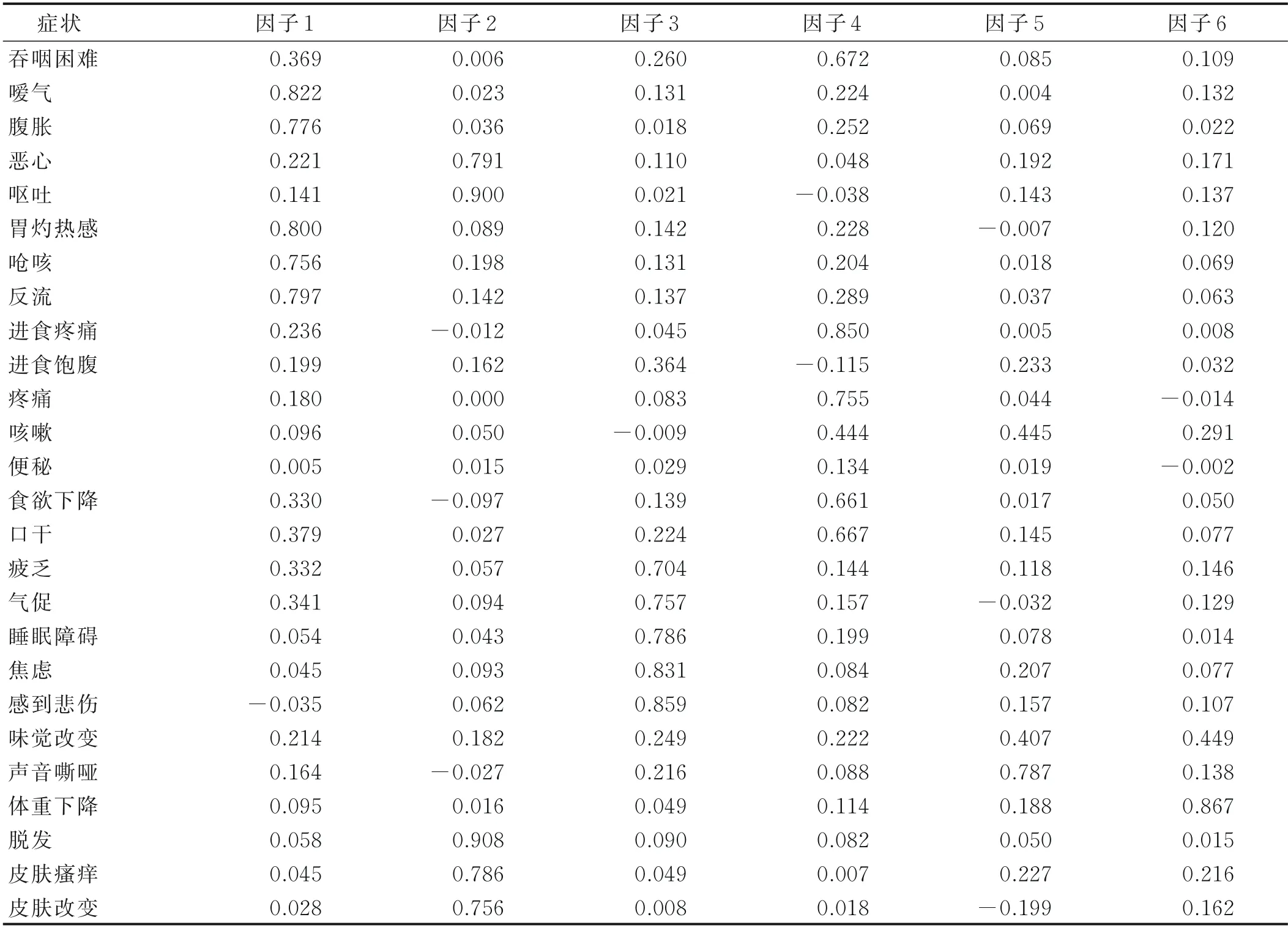
表5 食管癌病人T3時因子結構
2.3.4 不同時間點中食管癌放療病人癥狀群的變化 食管癌病人受疾病以及治療等因素的影響,癥狀群內存在不依賴時間變化的癥狀,即“核心癥狀”[2]。但癥狀群的癥狀在不同時間點中發生率及嚴重程度不斷變化,進食困難癥狀群、消化道癥狀群、能量不足-心理癥狀群穩定存在,在放療的中后期,病人開始出現放療不良反應癥狀群,見表6。

表6 食管癌病人不同時間點癥狀群變化
3 討論
食管癌病人在整個放療周期內穩定存在多種癥狀群。本研究中放療病人的一般性癥狀以疲乏、睡眠障礙、焦慮、感到悲傷為主,特異性癥狀以吞咽困難、進食疼痛、反流及咳嗽較多見,癥狀的發生率與嚴重程度變化隨時間變化,在3個時間點中病人共同存在進食困難癥狀群、消化道癥狀群、能量不足-心理癥狀群和放療不良反應癥狀群。隨著放療次數增加,食管癌病人癥狀群內的部分癥狀嚴重程度有所下降,其內部構成在不同時間內相對穩定。
3.1 進食困難癥狀群 吞咽困難、進食疼痛、疼痛、食欲下降及口干癥狀構成了放療病人進食困難癥狀群,穩定存在于放療全程。吞咽困難往往是食管癌病人就診的首發癥狀,可能與食管受到腫瘤組織或者放療誘發的組織水腫壓迫相關,病人的口腔黏膜與唾液腺也會受到放射線的損傷,進而加重了放療病人的口干和食欲下降癥狀。此與劉風俠[2]研究結果一致,且食管癌病人的口干癥狀在放療期間隨放療時間的延長而加重。加之本研究納入的放療人群多為中老年病人,自身牙齒及咀嚼功能退化而影響進食。有研究顯示,吞咽困難癥狀是預測食管癌放療病人的生存質量最顯著的因子[6]。王金云等[7]在食管癌放療病人的進食相關
癥狀群中,基于穆澤爾模型對病人實施護理干預,干預后病人癥狀群的嚴重程度顯著減輕。術后早期進食也可以顯著減輕食管癌病人的吞咽困難癥狀[8]。提示臨床醫務人員應重視對食管癌病人的吞咽困難、進食疼痛等癥狀的評估和管理,降低病人的癥狀困擾和負擔,加強對病人的疾病宣教,鼓勵病人建立合理應對方式,提升病人心理彈性水平。
3.2 消化道癥狀群 消化道癥狀群由嗆咳、反流、噯氣、腹脹、胃灼熱感構成,在3個時間點中的構成變化保持一致。因食管的解剖位置靠近賁門處,腫塊導致賁門處狹窄或梗阻,病人因通氣不暢,會出現噯氣、呃逆的癥狀,放射線的劑量會使食管黏膜水腫、充血,導致病人食欲下降、無力活動產生腹脹癥狀,與韓毅毅[9]研究結果一致,約一半的病人存在噯氣、反酸、咳嗽及燒心等癥狀,這些不適癥狀聚集構成癥狀群。Wikman等[10]研究指出,存在返流-咳嗽癥狀的食管癌病人,5年的病死率可高達40%。Hiramatsu等[11]對試驗組食管癌術前病人中實施集束化護理干預,主要以深呼吸、使用輔助裝置、訓練呼吸肌及專業的清潔口腔等方法,病人術后肺炎發生率為3.8%,而對照組發生率為22.4%,病人反流、咳嗽、疲乏等癥狀明顯減輕。Malmstr?m等[12]研究發現,基于認知行為的知識教育可以緩解病人的消化道癥狀群,改善病人的生活質量。何淑平[13]通過按摩食管癌術后病人的中脘穴、天樞穴及足三里穴,按摩后病人的腹脹程度顯著減輕,胃腸道功能逐漸恢復,該按摩方法操作簡便,效果顯著,可在臨床中進行輔助治療。
3.3 能量不足-心理癥狀群 能量不足-心理癥狀群包括疲乏、氣促、睡眠障礙、焦慮及感到悲傷,在T1~T3時間中穩定存在。Barners等[14]研究表明,在疾病治療進程中,癌癥病人的疲乏發生率可高達70%~100%。Stauder等[15]的縱向研究表明,食管癌病人的疲乏水平還與5年生存率顯著相關,因胸腔存在部分內容物造成肺容積減少,而引發病人出現氣促癥狀。放療加重了食管癌病人的疲乏癥狀,因擔憂疾病預后,病人往往存在睡眠障礙,產生悲傷情緒,進而加重疲乏癥狀,與劉風俠等[2]研究結果一致,其質性結果同樣證實,病人的悲傷程度在放療不同時期存在差異,心態積極的病人往往產生的悲傷情緒較少,會積極尋求治療,病人的預后較好。Ji等[16]研究顯示,該癥狀群和促炎性因子白細胞介素(IL)-6有關,炎性因子可能是某些癥狀間存在的生理學機制,利用生物標志物識別發生風險較高的癌癥病人,進而指導醫護人員選擇癥狀管理策略。癌癥病人存在未得到滿足的需求,還可以有效預測同時期的焦慮和抑郁癥狀發生[17]。對食管癌病人進行高質量心理護理干預,可提高病人的免疫功能,促進病人軀體功能恢復及心理健康[18]。綜合性醫療護理干預能明顯緩解食管癌放療病人的不良情緒,改善病人的營養狀況、生活質量和自我效能感[19]。因此,臨床醫護人員應鼓勵病人表達自我的感受,積極參加戶外運動,進而疏導病人的負面情緒。
3.4 放療不良反應癥狀群 放療不良反應癥狀群隨著放療時間延長在T2、T3時間中出現,包括惡心、嘔吐、脫發、皮膚瘙癢、皮膚改變,T2、T3時間中癥狀群構成與嚴重程度基本一致。有研究分別將惡心、嘔吐命名為上消化道癥狀群與胃腸道相關癥狀群[2,20],可能是由于食管癌研究人群、癥狀評估量表的選擇、研究設計存在差異,導致與本研究結果不一致。放射線會對病人的胃腸道產生刺激,不僅會引發病人產生惡心與嘔吐的癥狀,同時也會損傷局部放療區域的皮膚及毛囊,發生色素沉著、脫屑、脫發甚至皮膚破潰[21]。陳雪帷等[22]在食管癌同步放化療期間,對同時有糖尿病的病人開展循證護理,干預后循證組病人皮膚損傷、感染、放射性食管炎及胃腸道癥狀等發生風險降低。在食管癌放療病人中,基于標準化的皮膚護理干預在緩解病人皮膚損傷及滿意度方面效果明顯[23]。口服營養補充是目前指南推薦的營養支持的首選方法,可以補充食管癌病人缺乏的能量和蛋白質,改善營養狀況,提高生活質量。Chen等[24]開展的前瞻性隨機對照試驗表明,在食管癌放化療病人中進行口服營養補充治療,有助于改善病人的營養狀況與生活質量,并為口服營養補充治療的應用提供臨床依據。因此,臨床醫護人員需要關注病人發生的不良反應并提前預防,加強病人的延續護理及隨訪。
4 小結
本研究通過探索食管癌放療病人不同時間節點中癥狀群的縱向變化軌跡可知,病人存在進食困難癥狀群、消化道癥狀群、能量不足-心理癥狀群和放療不良反應癥狀群4種癥狀群,但因本次調查病人僅在1所醫院調查,且病人因放療不良反應等原因失訪率較高,結果可能存在一定偏差,建議在未來的臨床實踐中,醫護人員應及時關注病人癥狀群在不同時間節點的變化特點,加強對病人的隨訪,開展大規模、多中心的前瞻性研究,為開展合理、高效的癥狀管理干預提供指導,進而提高癥狀管理效果。

