原發性高血壓與失眠的相關性及中醫證型調查
蔡 良 劉子達 魏靜然 高建華 石 萌 彭麗莉 郭紅霞 王紅玉 張 璇
1 北京市上地醫院中醫科 100193; 2 北京市海淀區海淀鎮社區衛生服務中心; 3 北京市海淀區馬連洼社區衛生服務中心
在我國高血壓病的患病人數高達2.45億,55%的高血壓患者未得到規范化的藥物治療,近67%的高血壓患者血壓控制未達標[1]。雖然每年醫療費用投入巨大,但是情況不容樂觀,是個人、家庭和社會的沉重負擔。研究表明,長期精神緊張和巨大壓力如焦慮、抑郁、睡眠不足等精神刺激可興奮大腦皮層,增強交感神經活動,促進兒茶酚胺類遞質及腎上腺素的釋放,引起血管收縮使血壓升高[2-4]。其中失眠作為精神刺激之一,在高血壓防控中也受到了越來越多的關注。
1 對象與方法
1.1 調查對象 以2021年1月—2022年3月于本單位就診及社區義診的原發性高血壓患者為研究對象。納入標準:(1)符合高血壓西醫診斷標準;(2)符合中醫辨證標準,有證可辨;(3)自愿接受調查患者,能配合完成相關調查,資料可信。排除標準:(1)各類繼發性高血壓;(2)存在嚴重的心律失常;合并嚴重的肺部感染及肝、腎、造血系統等嚴重疾病患者;(3)精神病患者;(4)病例資料不完善的患者。納入調查對象748例,剔除無效問卷17份,最終回收可供分析的問卷共731份,問卷有效率98%。
1.2 方法 本研究主要包括問卷調查、身體測量、中醫辨證三個部分。
1.2.1 問卷調查。由經過統一培訓的調查員采用自行設計的調查問卷進行調查,問卷內容包括一般人口學特征、個人生活方式及行為、失眠情況等。
1.2.2 身體測量指標包括身高、體重和血壓。各項目采用統一測量工具進行測量。中醫辨證由經過培訓的中醫執業醫師對高血壓、失眠進行辨證。血壓測量方法:嚴格按照《中國血壓測量指南》[5]推薦的血壓測量法操作,運用歐姆龍HEM-1020電子血壓計測量收縮壓與舒張壓。
1.3 診斷分型標準
1.3.1 高血壓診斷標準:根據2018年中國高血壓防治指南,未使用降壓藥物的情況下,非同日測量3次診室血壓收縮壓≥140mmHg(1mmHg=0.133kPa)和(或)舒張壓≥90mmHg的患者。
1.3.2 失眠診斷標準:參考睡眠障礙國際分類第三版(ICSD-3),同時符合以下4項標準,即可診斷為失眠:(1)存在以下一種或者多種睡眠異常癥狀:入睡困難;睡眠維持困難;比期望的起床時間更早醒來;在適當的時間不愿意上床睡覺。(2)存在以下一種或者多種與失眠相關的日間癥狀:疲勞或全身不適感;注意力不集中或記憶障礙;社交、家庭、職業或學業等功能損害;情緒易煩躁或易激動;日間思睡;行為問題(比如:多動、沖動或攻擊性);精力和體力下降;易發生錯誤與事故;過度關注睡眠問題或對睡眠質量不滿意。(3)睡眠異常癥狀和相關的日間癥狀不能單純用沒有合適的睡眠時間或不恰當的睡眠環境來解釋。(4)睡眠和覺醒困難不能被其他類型的睡眠障礙更好地解釋。
1.3.3 中醫辨證標準:根據《中醫內科學》[6]及《中藥新藥臨床研究指導原則(試行)》[7]將高血壓分為肝火亢盛、陰虛陽亢、痰濕壅盛、陰陽兩虛、瘀血阻竅五種證型。失眠分為痰熱擾心、肝火擾心、心腎不交、心膽氣虛、心脾兩虛五種證型。具備2個主癥及2個以上次癥,舌脈支持,即可診斷。
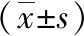
2 結果
2.1 基本情況與失眠 731例患者中男306例(41.9%),女425例(58.1%),年齡分布36~90歲,平均年齡(63.690±10.95)歲。其中高血壓合并失眠233例,占31.9%;非失眠患者498例,占68.1%。經χ2檢驗,女性合并失眠較男性多,差異具有統計學意義(P<0.05)。見表1。

表1 基本情況與失眠[n(%)]
2.2 失眠對血壓控制的影響 經χ2檢驗,失眠患者血壓未達標(收縮壓≥140mmHg或舒張壓≥90mmHg)比例為70.4%(164/233),不失眠患者血壓未達標比例18.9%(94/498),差異具有統計學意義(χ2=184.424,P=0.000<0.05)。比較高血壓合并失眠患者與不合并失眠患者收縮壓、舒張壓水平,經正態性檢驗,以上數據不符合正態分布,采用Mann-WhitneyU檢驗進行兩個獨立樣本檢驗。兩組間具有顯著統計學差異(P<0.01)。見表2。

表2 失眠與不失眠患者血壓差異
2.3 中醫證型分布 731例患者中,屬肝火亢盛證266例(36.4%),陰虛陽亢證214例(29.3%),痰濕壅盛證151例(20.7%),陰陽兩虛證67例(9.2%),瘀血阻竅證33例(4.5%)。233例高血壓合并失眠患者中,屬痰熱擾心證70例(30.0%),肝火擾心證58例(24.9%),心腎不交證53例(22.7%),心膽氣虛證2例(0.9%),心脾兩虛證50例(21.5%)。
3 討論
3.1 高血壓與失眠的相關性 高血壓合并失眠十分常見,同類研究報道約50%的高血壓患者合并失眠,且睡眠質量與血壓成反比[8]。高血壓屬于中醫學“頭痛”“眩暈”等范疇,其主要病機為“陰虛于下、陽亢于上”[9]。失眠屬于“不寐”范疇,《類證治裁·不寐》有云:“陽氣自動而之靜,則寐……不寐者,病在陽不交陰也”,認為失眠病機在于“陰陽失交、陽盛陰衰”[10]。可見二者病機皆與陰陽失調有關,八綱辨證均屬于陽證。藏象學說中,心為君主之官,心主血脈,心主神志。高血壓的發生與心主血脈、失眠與心主神志功能失常有關,二者均屬心系疾病。
本研究結果顯示,高血壓患者中,失眠患者血壓未達標率大于不失眠患者,且收縮壓、舒張壓中位數及平均秩次高于不失眠患者,提示高血壓合并失眠患者收縮壓、舒張壓均較高,血壓控制差。有研究結果表示[11],合并睡眠障礙患者的晝、夜及全日平均收縮壓均顯著高于無睡眠障礙患者;合并睡眠障礙患者的晨峰血壓明顯升高。另有對照研究結果顯示[12],合并失眠的高血壓患者失眠癥狀緩解后,收縮壓和舒張壓均下降,目標血壓達標率顯著提高。這說明失眠會升高患者血壓。失眠對血壓產生影響的作用機制復雜,涉及精神、神經、體液調節三方面的影響[13-16]。
3.2 高血壓證型 本次調查中高血壓證型分布為:肝火亢盛證>陰虛陽亢證>痰濕壅盛證>陰陽兩虛證>瘀血阻竅證。歷代醫家強調“諸風掉眩,皆屬于肝”,高血壓病病位以肝腎為主,肝乃風木之臟,其性主動主升,若肝腎陰虧,水不涵木,陰不維陽,陽亢于上,最終陰損及陽可成陰陽兩虛之證。故陰虛陽亢、肝陽上亢可認為是高血壓病的基本病機[17],隨著病程進展、患者年齡增長,實證向虛證轉化,久虛致瘀,在高血壓病晚期易出現陰陽兩虛證、瘀血阻竅證[18-20],所以本研究中肝火亢盛證、陰虛陽亢證患者較多,符合高血壓的基本病機,與多數研究報道一致[21-22]。陰陽兩虛證、瘀血阻竅證患者較少,可能與納入患者病程短有關。
痰、濕在高血壓病程中既是致病因素也是病理產物。高血壓以老年患者多見。《靈樞·營衛生會》記載:“老者之氣血衰,其肌肉枯,氣道澀”,《壽世保元》指出:“食后便臥及終日穩坐,皆能凝結氣血”,而“血脈壅塞,飲水積聚而不消散,故成痰也”。歷代醫家認為,腎虛是衰老的根本原因,《醫貫》指出:“腎虛不能制水,則水不歸源,如水逆行,洪水泛溢而為痰”。《金匱要略》“心下有支飲,其人苦冒眩,澤瀉湯主之”,為后世“無痰不作眩”提供了理論基礎。而痰濕作祟阻滯氣機,脈道不暢,影響津液輸布,加重痰濕,所以痰濕證是高血壓患者較常見證型,這與李寅等[23]的研究結果一致。這可能是痰濕壅盛證居于中位的原因。
3.3 失眠證型 本次調查顯示,高血壓合并痰熱擾心型失眠居于首位,肝火擾心型次之,與駱沁文等[24]研究結果相似,這可能與兩病的病理因素、病位有關。
從病理因素上講,痰熱內擾是失眠重要病機,明代醫家張景岳在《景岳全書》卷十八中引徐東皋語:“痰火擾心,心神不寧,思慮過傷,火熾痰郁而致不眠者多矣。”清代唐容川《血證論卷六·臥寐》中寫道:“蓋以心神不安,非痰即火”。痰作為病理產物也是致病因素,可由諸因導致體內生痰,郁久化熱,痰熱擾心,心神不寧,陽不入陰,陰陽失調而致不寐。遼寧中醫藥大學李敬林教授[25]認為現今人們平素多嗜食肥甘厚味,情志不遂,痰熱內生,上擾心神,致陽不入陰而失眠,將痰熱作為導致失眠的重要病理因素,從痰論治失眠收效甚佳。同時痰是高血壓主要病理因素[26],結合高血壓病基本病機陰虛陽亢、肝陽上亢,屬陰虛火旺。痰熱相交,因而出現痰熱擾心型失眠患者居首位的結果。
從病位上講,肝是高血壓與失眠共同病機的重要臟腑。高血壓病位在肝已獲得公認,失眠也與肝密切相關。五行學說中,肝屬木,心屬火,母病及子,肝火擾心可導致失眠。如《素問·靈蘭秘典論》論述:“肝者,將軍之官……或情志不暢則肝氣郁結,氣樞不轉欲伸則內擾神魂而致不寐”,許叔微在《普濟本事方》中寫道:“平人肝不受邪,故臥則魂歸于肝,神靜而得寐。今肝有邪,魂不得歸,是以臥則魂揚若離體也”,均說明了失眠與肝的密切關系。本次調查中女性失眠患者多于男性,經帶胎產,氣血虧耗,血不養肝,肝失條達,情志異常,易導致焦慮抑郁狀態,引起失眠。陳雯等、于小剛等[27-28]也提出從肝論治高血壓伴失眠,認為肝是兩病的重要病機臟腑。
綜上所述,高血壓與失眠密切相關,失眠不利于血壓控制。兩者雖病名不同,但病機與臟腑辨證有共同病理基礎,本研究證實高血壓與失眠有關,痰、熱是高血壓合并失眠的重要病理因素,肝是主要病位,這為中醫臨床兩病合病時注重清熱化痰、調理肝藏提供治療的理論依據。由于病例數局限,今后可擴大樣本量進一步探究二者的病理機制。

