可吸收棒內固定在掌骨骨折患者中的應用效果觀察
趙 軍,陳少華,舒平和,苗 博,程明歡
(浙江衢化醫院 骨二科,浙江 衢州 324000)
在手部外傷患者中掌骨骨折占比為30%~50%,其中掌骨與指骨骨折占全部骨折類型的10%,青壯年患者多見[1]。手需要完成生活中諸多精細動作,故而恢復其解剖功能以及維持骨折部位的穩定十分必要,因此對手術的要求也較高。臨床上常用的治療方法為切開復位鋼板內固定術,雖然該方法穩定性與安全性較好,但需要再次手術將鋼板取出,對患者造成了二次傷害,且由于應力遮擋效應,影響術后身體恢復[2]。莊敏麗等[3]研究提出,可吸收材料能有效避免鋼板、螺釘取出困難的情況,也可避免對患者產生二次傷害。本研究采用可吸收棒對掌骨骨折患者進行固定,通過與臨床常用的微型鋼板進行對比,跟蹤隨訪患者,以證實可吸收棒內固定法的有效性。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年10月—2020年10月我院收治的掌骨骨折患者66例,根據隨機數字表法分為觀察組和對照組各33例。納入標準:①閉合性損傷,且通過X線片確診;②有腫脹、疼痛、活動受限等情況;③患者及其家屬知情同意。排除標準:①伴有血管、神經、肌腱等損傷者;②存在明顯的手術禁忌癥;③病理性骨折,或存在炎癥、感染;④對植入材料過敏者。觀察組中男20例,女13例;年齡21~64歲,平均(40.33±8.01)歲;根據受傷原因,砸傷19例、摔傷5例、絞傷5例、擠壓傷4例;根據損傷類型,短斜行骨折12例,長斜行骨折16例,粉碎性骨折5例。對照組中男18例,女15例;年齡20~64歲,平均(40.09±8.23)歲;砸傷18例,摔傷6例,絞傷6例,擠壓傷3例;短斜行骨折13例,長斜行骨折15例,粉碎性骨折5例。兩組上述一般資料比較,差異無統計學意義(P>0.05)。本研究經我院倫理委員會批準。
1.2 手術治療
1.2.1 微型接骨板治療 在臂叢麻醉下進行手術。常規綁好氣壓止血帶,從手掌背側做縱行或者弧形切口(2 cm),若患者存在關節內或干骺端骨折,則需切開部分關節囊,將骨折兩端中間間隙中的軟組織/凝血塊清除,后按照骨折類型選擇合適的微型骨板、螺釘固定,注意避免骨折部位的周圍肌腱與螺釘或者是鋼板直接接觸;通過C型臂檢查復位良好后,沖洗切口、縫合,結束手術。注意術中動作輕柔、仔細止血,干骺端孔不能一次性鉆透,需用自攻松質螺釘擰入,利于螺釘的牢固性;另外若術中有肌腱損傷,則術后需要石膏外固定2~3周。
1.2.2 可吸收棒治療 本研究采用的材料為GRANDFIX可吸收內固定棒(廠家:珠海港康達醫療器材有限公司;產品注冊號:20163461470),在手術過程中根據患者的情況,選擇不同直徑、長度的可吸收棒(直徑1.5 mm,長度60 mm;直徑3.0 mm,長度35 mm;直徑2 mm,長度20 mm)。麻醉方式、術前準備同對照組,從掌骨背側入路作切口,暴露骨折端(不需要過度地剝離組織,以能夠植入可吸收棒為目的),將合適的可吸收棒從一端置入骨折斷端,再用絲錐適當擴髓后進入松質骨部加以穩定,另一端置入的長短以距離骨折線至少5 mm處適當擴髓,若伴有粉碎性骨折,則需延長長度,可吸收棒直徑盡量小,能夠起到支撐長度的作用即可,最后用可吸收線綁扎斜行骨片。另外出于對內固定效果的考慮,術后均使用石膏進行外固定保護,逐漸指導其進行功能鍛煉。
1.2.3 術后處理 所有患者術后需要抬高患肢,給予抗生素進行抗感染治療,并且定時消毒換藥,并指導患者盡早開始功能鍛煉,盡量在術后1 d進行主、被動手指屈伸功能鍛煉,逐漸擴大活動范圍。術后定時跟蹤隨訪患者,并通過正斜位X線片觀察骨折愈合情況,若骨折端形成有連續性骨痂,同時可見骨折線模糊,即符合骨性愈合標準時,則可以取出微型鋼板。觀察組患者不需要進行二次手術。
1.3 觀察指標
1.3.1 關節活動度恢復的優良率 治療3個月后,依據TAPS評分判定患者的關節活動度恢復優良率[4]。優:患者的2—5指掌關節至指間關節主動屈曲度超過220°,拇指掌關節至指間關節動度超過220°;良: 2—5指掌關節至指間關節主動屈曲度為180°~220°,拇指掌關節至指間關節活動度為180°~220°;差:2—5指掌關節至指間關節主動屈曲度小于180°,拇指掌關節至指間關節活動度小于180°。
1.3.2 日常生活活動能力 治療前及治療6個月后,根據《中華醫學會手外科學會上肢部分功能評定使用標準》[5]判定患者的日常生活活動能力。共有10項內容,每項完成好2分,可以完成1分,不能完成0分,分數越高則代表日常活動功能越好。
1.3.3 住院時間及術后情況 統計患者的住院時間;術后隨訪6個月,記錄并發癥(肌腱粘連、關節僵硬、局部不適、切口感染)發生情況,以及骨折愈合時間。
1.4 統計學分析 用SPSS 20.0統計軟件分析,計數資料采用χ2檢驗,計量資料2組間比較采用t檢驗;P<0.05為差異有統計學意義。
2 結果
2.1 恢復優良率及并發癥情況 治療后,觀察組恢復優26例、良5例,優良率為(93.94%);對照組恢復優19例、良6例,優良率為(75.76%),兩組差異有統計學意義(χ2=4.243,P=0.039)。術后,觀察組的并發癥發生率(6.06%)低于對照組(27.27 %),差異有統計學意義(P<0.05),見表1。

表1 術后2組患者的并發癥情況比較[n(%)]
2.2 日常生活活動功能評分 治療前,觀察組的日常生活活動功能評分為(6.11±0.87) 分,對照組為(6.36±0.82) 分,2組差異無統計學意義(t=1.201,P=0.234);治療6個月后,觀察組和對照組的日常生活活動功能評分均高于治療前,且觀察組高于對照組,差異均有統計學意義(P<0.05),見表2。
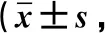
表2 治療6個月后2組患者的日常生活活動功能評分比較分)
2.3 住院時間和骨折愈合時間 觀察組的住院時間、骨折愈合時間分別為(10.11±1.58)d、(21.63±1.12)周,對照組分別為(14.56±2.25)d、(23.14±1.20)周,差異均有統計學意義(t=9.298、5.284,均P<0.001)。
3 討論
有研究[6-7]提出,掌骨骨折治療原則以盡量達到解剖復位為主,堅強內固定,減少對血管、神經以及肌腱的破壞,有效降低骨不連、骨折愈合延遲、骨折畸形愈合及關節僵硬的發生率。劉訓付[8]研究認為,微型鋼板屬于新型的內固定方法,具有安全性高、組織相容性好的特點,醫生可根據患者骨折情況選擇“T”或“L”鋼板,相比普通的內固定治療效果有所提高。陳勇等[9]研究提出,常規的內固定金屬材料存在著電解腐蝕、脆性增加以及磨損消耗等問題,需再次手術將其取出。隨著時代的進步,對骨折內固定的材料也有了較高的要求,諸多研究者嘗試在骨折治療中利用可吸收內固定材料。阿迪亞提·阿不拉提等[10]在掌骨干骨折復位治療的綜述中提出,臨床上已經有較多的適合內固定的材料被發現及應用;生物可吸收材料依靠著獨特的生物相容性以及降解速度脫穎而出,在臨床中得到了廣泛應用,其中以骨科最甚[11-12]。
馬仲鋒等[13]研究中對掌骨2—5掌骨干骨折患者進行可吸收棒固定,取得了較好的效果,得出了該手術方式具有愈合時間短的優勢。本研究結果顯示:觀察組的住院時間、骨折愈合時間明顯短于對照組,由于可吸收棒分子結構的特殊性,在植入人體后2 h分子便開始活動,增加了其韌性,同時發生膨脹、縱向收縮的情況,使復位后的骨折部位產生的壓力增加,有效促進了傷口愈合,故而縮短了骨折愈合的時間。
本研究結果還顯示:觀察組的關節活動優良率(93.94%)較對照組(75.76%)高,研究中選取的可吸收棒屬于生物型材料,強度及組織相容性較高,是由可吸收材料利用聚合形式制成骨棒,能夠以簡單、快速的方式嵌入配套器械當中,該材料其軸向強度相似于克氏針,但彎曲模量接近于皮質骨的強度,故而在植入人體后避免了過多的應力遮擋,置入流動強度始終較高;另外,可吸收棒具有不同的直徑、長度可供選擇,綜合專用套件有效實現了微創手術固定(在放置的過程中,不需要破壞性地剝離組織、骨膜,有效減少了對機體的損害),在固定于機體內后,可降解為乳酸,經過三羧酸進一步循環降解之后化為二氧化碳與水,排出體外[14]。Mehmet等[15]對生物可吸收材料在機體內的安全性進行了確認,且從溫度、表面結構及表面空隙等方面實施了測評,驗證了生物可吸收材料利于細胞的存活與增殖,故而有利于輔助骨折患者恢復。筆者認為可吸收棒之所以取得較好的效果可能為:第一,與可吸收材料的微創性有關,減少了對血供、肌腱破壞,有利于術后盡早地進行功能鍛煉,且在鍛煉的過程中沒有發現滑脫、松動的情況,恢復較為滿意;第二,患者不需要進行二次取出術,縮短了再次愈合傷口的時間,減少了患者的痛苦,故而患者可以盡早且堅持鍛煉,有利于術后并發癥的減少,也有利于生活能力的提高。本研究結果顯示:較之對照組,觀察組的日常生活活動評分明顯高。
綜上所述,掌骨骨折手術治療中應用可吸收棒明顯提高了治療效果,且顯著改善了患者的日常生活活動功能。

