右佐匹克隆聯合rTMS治療腦卒中后睡眠障礙
李柄佑 李樹娟 王賀健 任曉蘭 勾麗潔
(承德醫學院附屬醫院 1康復醫學科,河北 承德 067000;2神經內科)
腦卒中后睡眠障礙(PSSD)是腦卒中后常見的并發癥,表現形式多樣〔1〕。流行病學表明〔2〕,20%~78%的腦卒中患者受睡眠障礙困擾。PSSD與神經精神及神經感知關系密切,使患者極易產生精神心理負擔,從而加重腦卒中危險因素,進而增加腦卒中復發風險。目前PSSD的發病機制尚不明確,PSSD與心理因素之間存在關系,孫陽等〔3〕研究表明PSSD患者抑郁、軀體化、焦慮、敵對、精神病性5個因子分均高于非睡眠障礙者,心理因素可能是致PSSD的重要因素。目前研究發現,大腦半球功能異常偏側化改變可能是情感障礙起病的重要環節之一〔4〕,腦功能偏側化必須保持在一定的范圍內,否則就會出現異常的精神活動。重復經顱磁刺激(rTMS)能直接調節大腦皮質興奮性,糾正大腦半球異常偏側化,進而改善患者情緒。基于以上,本研究擬通過隨機對照方法研究右佐匹克隆聯合rTMS對PSSD的影響,從大腦半球功能偏側化角度探討PSSD的可能發病機制。
1 資料與方法
1.1一般資料 納入標準:①符合《中國各類主要腦血管病診斷要點2019》〔5〕中缺血性腦卒中的診斷要點;②左側大腦半球腦梗死,右利手,年齡18~75歲;③近2 w內未服用鎮靜促眠藥,1年內未接受rTMS治療;④意識清醒,生命體征平穩,無明顯的認知及言語障礙;⑤無rTMS治療禁忌證;⑥能夠配合完成相關量表評定,簽署知情同意書;⑦腦卒中前無睡眠障礙及焦慮、抑郁等精神障礙疾病;⑧匹茲堡睡眠質量指數(PSQI)量表評分>7分。排除標準:①腦卒中后病情嚴重或伴有嚴重功能障礙不能配合檢查者;②合并嚴重心、肺功能疾患或其他嚴重疾病不能配合完成檢查者。選取于2018年11月至2020年11月在承德醫學院附屬院康復科住院治療的60例PSSD患者,按照隨機數字表法分為藥物組及聯合治療組,分別予以藥物治療及藥物聯合磁刺治療,每組各30例患者;選取30例健康受試者為正常組,作為正常對照,3組性別、年齡及文化程度等一般資料組間比較無統計學差異(P>0.05),且藥物組與聯合治療組病程組間比較無統計學差異(P>0.05),見表1。
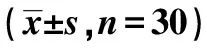
表1 3組一般資料比較
1.2方法 基礎治療包括基礎藥物及康復治療。基礎藥物治療:入組患者均參考《中國腦血管病防治指南》的防治方案執行,控制患者的血壓、血糖、血脂在正常范圍內,并給予必要的對癥及支持治療;康復治療:按照患者的個體的神經功能缺損情況,給予必要的康復治療,包括物理治療、作業治療及矯形器等輔具治療。藥物組遵從目前臨床治療PSSD的常規用藥方案,從入組觀察之日開始持續給予右佐匹克隆治療,用藥時間6 w,治療過程中無藥物調整。右佐匹克隆為江蘇天士力帝益藥業有限公司生產,商品名:文飛,藥品批號:國藥準字H20070069,規格:3 mg×6片,入睡前口服一次(3 mg)。聯合治療組從開始觀察起,用藥的劑量、時間及療程藥物組,并在藥物的基礎上聯合rTMS治療。治療的第1、2天給予右側背外側前額葉(DLPFC)80% 運動閾值(MT)1 Hz低頻刺激,每次刺激總數1 300次刺激〔4〕。從第3天起行80% MT雙側DLPFC治療,左側DLPFC采用5 Hz高頻治療,每次總刺激量660次刺激;然后進行右側DLPFC 1 Hz低頻治療,每次總刺激量640次刺激。每天治療1次,連續治療5 d后休息2 d,共治療15次。
1.3觀察指標 分別于治療前、治療后3 w及治療后6 w行PSQI 、漢密爾頓抑郁(HAMD)量表、漢密爾頓焦慮(HAMA)量表及功能綜合評定(FCA)量表評定,評估患者睡眠、情緒及功能改善情況。3組在治療前及藥物組、藥物聯合磁刺激組治療后3 w及6 w由神經電生理室人員測量MT。(1) MT:采用武漢依瑞德經公司生產經顱磁刺激儀“8”字線圈置于受試者一側顳部刺激運動皮質,通過美國尼高力公司生產的肌電圖/誘發電位儀在對側處于靜息的拇短展肌記錄運動誘發電位(MEP),調節刺激部位和磁刺激量至10次刺激中至少有5次誘發的MEP波幅大于50 μV,該刺激量即為MT,觀察MT值〔6〕。(2)PSQI包括入睡時間、睡眠時間、睡眠障礙、睡眠效率、睡眠質量、日間功能障礙及催眠藥物等7個因子。(3)HAMD為臨床上普遍應用的抑郁癥狀他評量表,本研究應用24項版本。(4)HAMA為臨床上普遍應用的焦慮癥狀他評量表,包括14個項目。該量表項目采用0~4分的5級評分法。(5)FCA包括運動功能、認知功能兩大項,共18小項。
1.4統計學方法 采用SPSS21.0軟件行單因素方差分析、獨立樣本t檢驗或配對t檢驗。
2 結 果
治療前,藥物組與聯合治療組PSQI、HAMD、HAMA、FCA評分及MT值組間比較差異均無統計學意義(P>0.05)。正常組PSQI、HAMD、HAMA左側大腦半球MT值均顯著低于藥物組及聯合治療組(P<0.05),FCA顯著高于藥物組及聯合治療組(P<0.05)。正常組左側MT顯著低于右側(P<0.05)。治療后3 w,藥物組及聯合治療組FCA評分較治療前顯著提高(P<0.05),PSQI評分較治療前顯著降低(P<0.05),且聯合治療組PSQI、HAMD、HAMA評分顯著低于藥物組(P<0.05);聯合治療組HAMD及HAMA評分較治療前顯著降低(P<0.05),藥物組HAMD及HAMA評分較治療前無明顯變化(P>0.05)。治療后3 w,聯合治療組左側大腦半球MT值較治療前、藥物組治療后3 w及本組右側MT顯著降低(均P<0.05)。治療后6 w,藥物組及聯合治療組FCA評分較治療后3 w顯著提高(P<0.05),PSQI評分較治療后3 w無明顯變化(P>0.05),聯合治療組PSQI評分、HAMD及HAMA評分顯著低于藥物組(P<0.05)。治療后6 w,藥物組及聯合治療組雙側大腦半球MT值較治療后3 w無明顯變化(P>0.05),聯合治療組左側大腦半球MT值顯著低于右側大腦半球及藥物組MT值(P<0.05)。見表2。
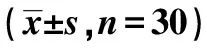
表2 3組治療前、治療后3 w及治療后6 w PSQI、HAMD、HAMA、FCA評分及MT值比較
3 討 論
本研究結果顯示,健康受試者左側大腦半球運動皮層興奮性高于右側大腦半球,左右大腦半球運動皮層興奮性存在不對稱性,這與現有既往研究結果相同〔7〕。藥物組及聯合治療組左右大腦半球運動皮層興奮性存在被打破現象。PSSD患者存在明顯焦慮、抑郁癥狀,經過藥物聯合rTMS治療,PSSD患者焦慮抑郁情緒得到改善,而單純藥物治療患者焦慮及抑郁癥狀無明顯變化。藥物組及聯合治療組患者睡眠狀況及運動功能均較前改善,且藥物聯合rTMS治療對PSSD患者睡眠情況的改善優于單純藥物治療組,兩組患者運動功能改善程度較前無明顯差異,這可能與聯合治療組rTMS治療部位為DLPFC非皮質運動區相關。
rTMS是一種非侵入性無痛神經系統檢查及治療技術,在腦卒中康復領域中的應用日趨廣泛〔8〕。其基本原理是利用脈沖磁場改變皮層神經細胞的膜電位,使之產生感應電流,影響腦內代謝和神經電活動。既往rTMS在睡眠研究應用較少,近些年研究者對這方面的興趣增加,研究表明〔9〕rTMS改變了不同腦區內5-羥色胺,N-甲酰,D-門冬氨酸等受體,影響其神經元興奮性的表達,進而改善睡眠。Reiter〔10〕研究發現,交叉磁場可改體內褪黑素的合成和分泌,從而調節人體生物鐘的功能。目前已有rTMS用于治療睡眠障礙的臨床報道,但其具體作用機制尚不清楚。既往相關的報道〔11~14〕表明rTMS可糾正抑郁癥患者腦功能的異常偏側化,進而有效改善抑郁癥患者的睡眠。
人類大腦半球在結構和功能上存在偏側化,左半球較右半球占優勢而被稱為優勢半球〔15〕。既往研究發現〔11,16~18〕兩側前額葉的皮層興奮性及在情緒的加工過程中的功能存在不對稱,左側額葉主要參與正性情緒的產生和調節并且皮層興奮性高,右側額葉主要參與負性情緒的產生和調節并且皮層興奮性低,杏仁核與負性情緒的產生密切相關。前額葉→杏仁核自上而下的連接與杏仁核→前額葉自下而上連接相互制約,左側前額葉功能弱化與興奮性降低、右側前額葉與杏仁核功能相對升高,使正、負性情緒產生及調節功能平衡紊亂,與抑郁癥發病密切相關。PSSD患者存在明顯抑郁癥狀,且本研究發現PSSD患者也存在大腦半球異常偏側化現象,這也許是PSSD患者睡眠障礙的生物學因素之一。
目前研究發現與睡眠有關的解剖為3個互相聯系的系統〔19,20〕:覺醒系統、睡眠系統和快速動眼睡眠系統。其中丘腦是調節睡眠與覺醒節律的重要結構,包括誘導睡眠和引導覺醒兩種機制,可能是誘導睡眠和引導覺醒的“最后共同通路”。 PSSD患者腦功能偏側化被打破后,可能導致前額葉→杏仁核連接功能相關的認知控制功能降低,同時對丘腦的調節產生異常,這樣就能夠解釋為什么PSSD患者多伴有抑郁癥狀。
本研究發現大腦半球功能異常偏側化可能與PSSD患者的發病密切相關,右佐匹克隆與右佐匹克隆聯合rTMS兩種治療方法均對改善PSSD患者睡眠情況療效明顯,但后者療效明顯優于前者。右佐匹克隆聯合rTMS可能通過恢復PSSD患者大腦半球偏側化而起到治療作用。由于試驗周期的影響,本試驗只進行了左側大腦半球PSSD患者的研究,對于右側大腦半球PSSD患者還需進一步研究。

