兒童重癥監護病房多重耐藥菌感染的危險因素及護理
方宏琴 朱萍 孫寧俠
(1.商洛市中心醫院兒科,陜西 商洛 726000;2.韓城市人民醫院新生兒科,陜西 韓城 715400)
小兒多重耐藥菌感染可延長患兒預后時間,增加患兒疾病診療難度,加重患兒家庭經濟負擔,因此探究小兒多重耐藥菌感染相關危險因素就顯得十分重要[1]。本文主要探討兒童重癥監護病房多重耐藥菌感染的危險因素及護理干預。
1 資料與方法
1.1一般資料 收集我院2016年9月至2020年9月收治的1 200例重癥監護病房患兒的資料。納入患兒均資料完整,中途未退出;均為入住ICU患兒。已剔除患兒家屬不愿加入本研究者;具有凝血功能障礙患者;具備嚴重性感染、自身免疫性疾病或者嚴重軀體疾病者。
1.2方法 對所有研究進行資料收集,根據參考文獻中可能引起多重耐藥菌感染的危險因素[2],分析感染者與未感染者在年齡、性別、PICU入住天數、合并并發癥數量、留置尿管、治療過程中使用激素、使用抗菌藥物數量、有侵入性操作、行機械通氣、再次插管等因素上的差異性,采用Logistic回歸方程分析自我管理能力的影響因素。
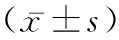
2 結 果
2.1多重耐藥菌感染結果 本次調查抽取的1 200例重癥監護病房患兒中有100例發生多重耐藥菌感染,占8.33%。
2.2一般資料 是否感染患兒在PICU入住天數、合并并發癥數量、留置尿管、治療過程中使用激素、使用抗菌藥物數量、有侵入性操作、行機械通氣、再次插管上均有差異(P<0.05)。見表1。

表1 是否發生多重耐藥菌感染的患兒一般資料比較(n=1 200)
2.3影響因素 Logistic結果顯示,PICU入住天數、合并并發癥數量、留置尿管、治療過程中使用激素、使用抗菌藥物數量、有侵入性操作、行機械通氣、再次插管均是多重耐藥菌感染的影響因素。見表2。

表2 自我管理能力影響因素分析
3 討 論
多重耐藥菌感染的難治性、病死率高等特點,其已成為目前臨床治療與醫院感染預防控制中的一個難題。因此針對ICU患者需盡早給予有效的護理干預措施,以控制多重耐藥菌感染發生。本文結果顯示,本次抽查的1 200例患兒中有100例(8.33%)發生多重耐藥菌感染。是否感染患兒在PICU入住天數、合并并發癥數量、留置尿管、治療過程中使用激素、使用抗菌藥物數量、有侵入性操作、行機械通氣、再次插管上均有差異(P<0.05)。Logistic結果顯示,上述情況均為多重耐藥菌感染的影響因素。分析因素主要為:(1)患兒免疫功能低下,抗感染能力差[2-3];(2)ICU患兒常用激素來沖擊治療,激素治療抑制了巨噬細胞的吞噬作用,破壞參與免疫活動的淋巴細胞及阻礙了免疫球蛋白的產生,從而降低患者的抵抗力,容易并發感染[4-5];(3)各種侵入性操作[6];(4)抗菌藥物的廣泛使用;(5)無菌技術操作不規范;(6)消毒隔離制度不嚴格等。
因此,可根據上述影響因素進行針對性干預:(1)加強ICU醫護人員培訓;(2)加強手衛生護理;(3)嚴格執行消毒隔離制度;(4)加強環境消毒措施。每月實施1次環境衛生學檢測,若發現問題,應立即采取干預措施。

