乳果糖灌腸聯合生長抑素在急性胰腺炎中的臨床應用效果
莊文俠
(吉林市化工醫院消化內科,吉林 吉林,132000)
急性胰腺炎屬于臨床中較為常見的一種急腹癥,主要為酒精攝入和膽石癥所引發的患者胰腺內缺血、胰管內壓升高和胰管堵塞的情況,致使患者出現胰腺水腫、出血以及壞死的狀態[1]。急性胰腺炎臨床表現主要為腹痛、腹脹以及惡心嘔吐,不僅會累及患者多個臟器,如果未能及時接受治療,還會對患者的生命安全造成嚴重威脅。隨著近年來急性胰腺炎發生率居高不下,臨床常用生長抑素這一藥物對患者早期炎癥反應予以緩解[2]。但是,急性胰腺炎患者的腸黏膜屏障功能存在損傷,生長抑素對其修復功能有限。基于此,亟需為急性胰腺炎患者尋求更為有效的臨床治療方式[3-4]。本研究選取吉林市化工醫院2018年12月—2021年12月84例急性胰腺炎患者,分析用乳果糖灌腸聯合生長抑素的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
選擇2018年12月—2021年12月吉林市化工醫院收治的84例急性胰腺炎患者為研究對象,使用隨機抽簽方式將患者劃分成對照組與觀察組,各42例。對照組患者中男性28例,女性14例;年齡21~69歲,平均年齡(46.01±2.11)歲;病程12 h~4 d,平均病程(2.01±0.54)d。觀察組患者中男性25例,女性17例;年齡22~67歲,平均年齡(46.11±2.04)歲;病程10 h~4 d,平均病程(1.94±0.61)d。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經過吉林市化工醫院醫學倫理委員會審批,所納入患者對本研究內容知曉且自愿參與,并簽署知情同意書。
1.2 納入與排除標準
納入標準:經臨床檢查和影像學檢查以及實驗室檢查,確診為急性胰腺炎,符合《中國急性胰腺炎診治指南》[5]中的相關診斷標準;患者認知功能正常;臨床癥狀表現為腹痛腹脹、惡心嘔吐以及血清淀粉酶升高等。
排除標準:合并心功能、肝功能、腎功能存在嚴重障礙者;存在外傷或者手術引發的胰腺炎患者;近期接受過胰酶抑制劑或者生長抑素的藥物治療;對研究中包含的藥物存在禁忌證者;精神疾病患者。
1.3 方法
兩組患者入院后均需接受常規治療,主要為禁食、抗感染、胃腸減壓、水電解質平衡的糾正、解痙止痛以及營養支持,在此基礎上分別開展入組治療。
對照組對患者施以生長抑素[生產企業:上海華源藥業(寧夏)沙賽制藥有限公司,國藥準字H20045997,規格:3 mg×5支],靜脈泵入,用藥劑量為250 μg/h,1次/d,持續用藥30 d。
觀察組對患者施以乳果糖灌腸聯合生長抑素,生長抑素用藥方式與對照組相同,同時將乳果糖乳果糖(生產企業:大連美羅中藥廠有限公司,國藥準字:H20093299,規格:10 mL×9支)與250 mL的0.9%氯化鈉溶液相混合,用藥方式為灌腸,1次/d,持續用藥30 d。
觀察患者治療情況,發生重癥急性胰腺炎者均需轉入ICU,予以吸氧、機械通氣,糾正患者腎衰竭、休克以及心力衰竭等并發癥,密切觀察患者心率與血壓,患者經ICU對癥治療后疾病若得到緩解則轉至普通病房繼續治療。
1.4 觀察指標
觀察并對比兩組患者臨床治療總有效率、重癥急性胰腺炎發生率、炎癥因子水平、生化指標、腸黏膜屏障功能、并發癥發生率,同時記錄并對比兩組臨床癥狀恢復情況。
①臨床治療總有效率。基于《中國急性胰腺炎診治指南》[5]進行評估,劃分顯效、有效以及無效。其中,顯效為患者經治療后3~4 d,其腹脹、腹痛、惡心、嘔吐等相關癥狀與臨床表現明顯改善,血淀粉酶水平完全正常,且經過影像學腹部CT檢查未發現異常;有效為患者經治療后5~7 d,其腹脹、腹痛、惡心、嘔吐等相關癥狀與臨床表現有所好轉,血淀粉酶水平基本正常,且經過影像學腹部CT檢查未發現明顯異常;無效為患者治療7 d后,臨床癥狀與表現仍未出現好轉跡象或者病情加重,經影像學腹部CT檢查未出現改善情況。臨床治療總有效率=(顯效+有效)例數/總例數×100%。
②重癥急性胰腺炎發生率。基于《重癥急性胰腺炎診治指南》[6]進行評估,治療7 d內存在任意一項即可認定為重癥急性胰腺炎:出現休克、肺功能/腎功能障礙以及消化道大出血中的一個或以上臟器功能障礙;出現壞死、假囊腫以及胰腺膿腫等臨床局部癥狀;Ranson評分≥3分;急性生理與慢性健康評分≥8分[7]。重癥急性胰腺炎發生率=重癥急性胰腺炎發生例數/總例數×100%。
③炎癥因子水平:腫瘤壞死因子-α(正常740~1 540 pg/mL),超敏 C反應蛋白(正常 0.5~10 mg/L)、白細胞介素 -6(正常 108.85±41.48 ng/mL)。
④腸黏膜屏障水平:于治療前與治療7 d后D-乳酸和降鈣素原的指標進行判定。
⑤生化指標:包含血淀粉酶、尿淀粉酶以及血脂肪酶,于患者治療前與治療7 d后分別采集患者靜脈血3 mL和尿液3 mL,取其上層血清與尿清,借助生化分析儀展開檢測。
⑥臨床癥狀恢復情況:記錄患者腹痛情況緩解時間、腸鳴音恢復正常時間以及入住ICU天數。
1.5 統計學分析
采用SPSS 22.0統計學軟件進行數據分析。計量資料符合正態分布,以(±s)表示,采用t檢驗;計數資料以[n(%)]表示,采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者臨床治療有效率與重癥急性胰腺炎發生率比較
觀察組患者臨床治療的總有效率顯著高于對照組,差異有統計學意義(P<0.05);觀察組患者重癥急性胰腺炎發生率與對照組比較,差異無統計學意義(P>0.05)。見表1。
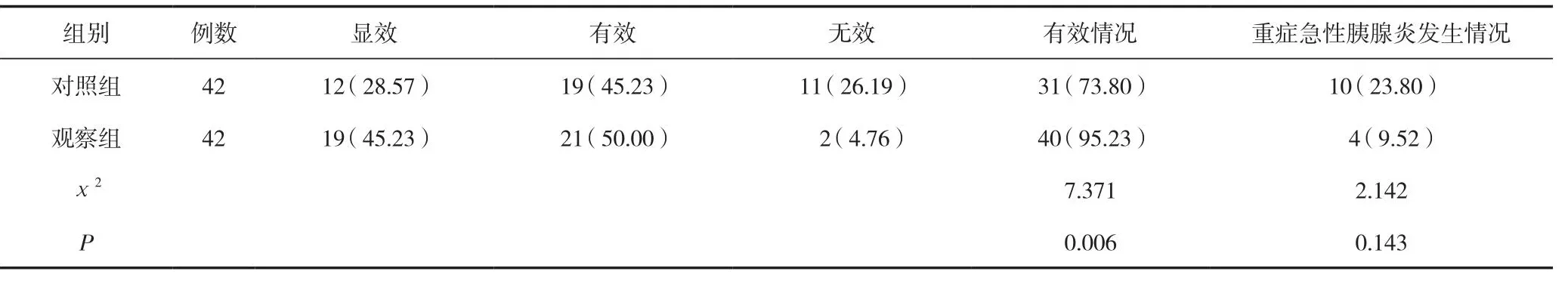
表1 兩組患者臨床治療有效率與重癥急性胰腺炎發生率比較 [n(%)]
2.2 兩組患者炎癥因子的指標比較
觀察組患者腫瘤壞死因子-α、超敏C反應蛋白、白細胞介素-6水平均明顯低于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者炎癥因子的指標比較(±s)
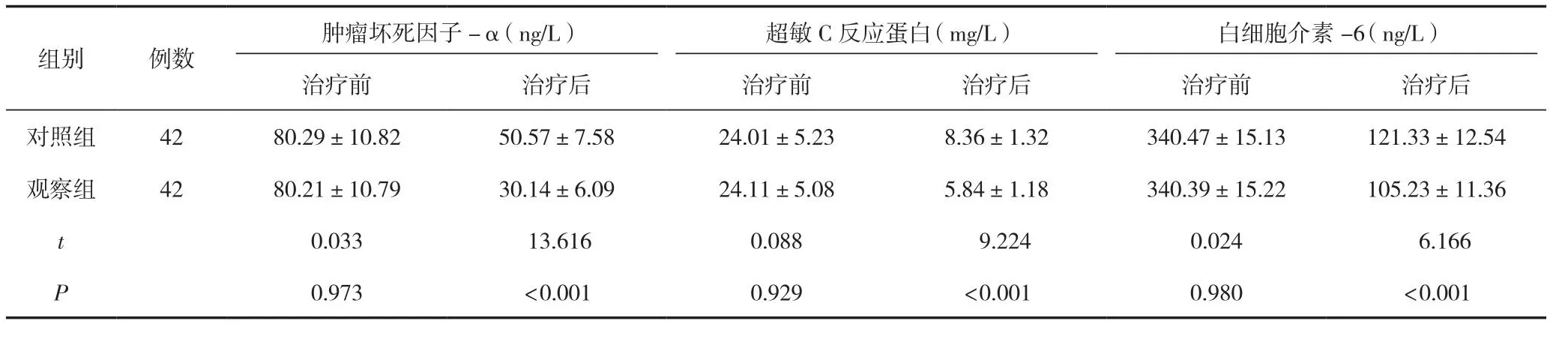
表2 兩組患者炎癥因子的指標比較(±s)
腫瘤壞死因子-α(ng/L) 超敏C反應蛋白(mg/L) 白細胞介素-6(ng/L)治療前 治療后 治療前 治療后 治療前 治療后對照組 42 80.29±10.82 50.57±7.58 24.01±5.23 8.36±1.32 340.47±15.13 121.33±12.54觀察組 42 80.21±10.79 30.14±6.09 24.11±5.08 5.84±1.18 340.39±15.22 105.23±11.36 t 0.033 13.616 0.088 9.224 0.024 6.166 P 0.973 <0.001 0.929 <0.001 0.980 <0.001組別 例數
2.3 兩組患者腸黏膜屏障的指標比較
觀察組患者D-乳酸和降鈣素原水平均明顯低于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組患者腸黏膜屏障的指標比較 (±s)
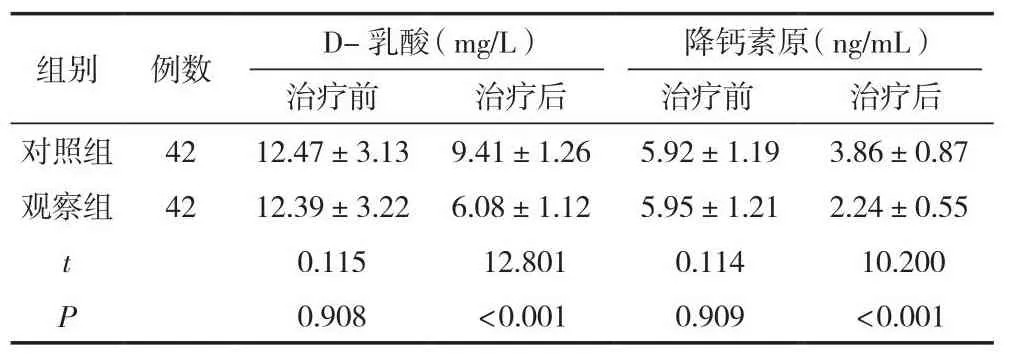
表3 兩組患者腸黏膜屏障的指標比較 (±s)
組別 例數 D-乳酸(mg/L) 降鈣素原(ng/mL)治療前 治療后 治療前 治療后對照組 42 12.47±3.13 9.41±1.26 5.92±1.19 3.86±0.87觀察組 42 12.39±3.22 6.08±1.12 5.95±1.21 2.24±0.55 t 0.115 12.801 0.114 10.200 P 0.908 <0.001 0.909 <0.001
2.4 兩組患者生化指標比較
觀察組患者血/尿淀粉酶、血脂肪酶水平均明顯低于對照組,差異有統計學意義(P<0.05)。見表4。
表4 兩組患者血/尿淀粉酶、脂肪酶的指標比較 (±s,U/L)
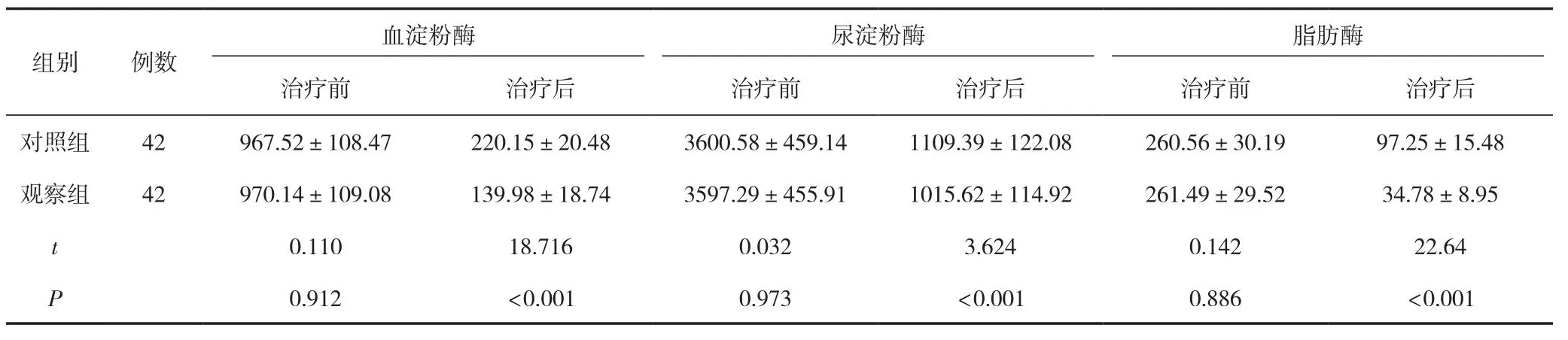
表4 兩組患者血/尿淀粉酶、脂肪酶的指標比較 (±s,U/L)
血淀粉酶 尿淀粉酶 脂肪酶治療前 治療后 治療前 治療后 治療前 治療后對照組 42 967.52±108.47 220.15±20.48 3600.58±459.14 1109.39±122.08 260.56±30.19 97.25±15.48觀察組 42 970.14±109.08 139.98±18.74 3597.29±455.91 1015.62±114.92 261.49±29.52 34.78±8.95 t 0.110 18.716 0.032 3.624 0.142 22.64 P 0.912 <0.001 0.973 <0.001 0.886 <0.001組別 例數
2.5 臨床癥狀恢復情況的比較
觀察組患者腹痛情況緩解時間、腸鳴音恢復正常時間以及入住ICU天數均明顯低于對照組,差異有統計學意義(P<0.05)。見表5。
表5 兩組患者臨床癥狀改善的時間比較 (±s,d)
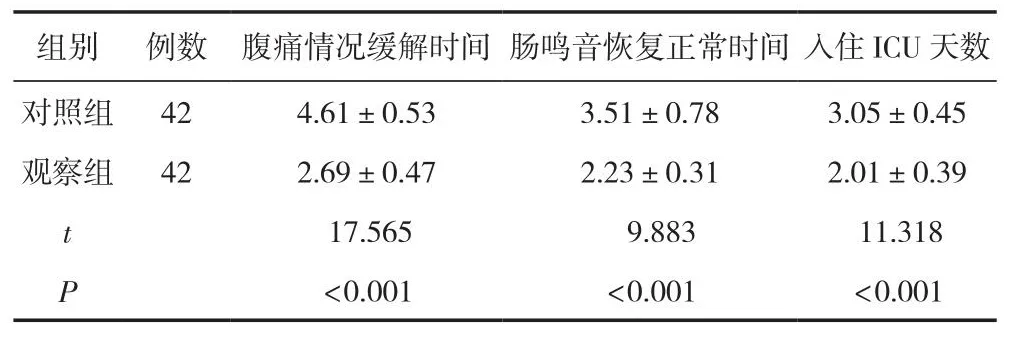
表5 兩組患者臨床癥狀改善的時間比較 (±s,d)
組別 例數 腹痛情況緩解時間 腸鳴音恢復正常時間 入住ICU天數對照組 42 4.61±0.53 3.51±0.78 3.05±0.45觀察組 42 2.69±0.47 2.23±0.31 2.01±0.39 t 17.565 9.883 11.318 P<0.001 <0.001 <0.001
3 討論
急性胰腺炎患者在臨床治療過程中需要長期禁食,可能引起腸道動力紊亂和腸黏膜上皮細胞出現過度凋亡和繼發感染的情況,進而加重病情[8]。生長抑素是一種氨基酸肽激素,能夠通過對胰腺分泌的抑制,達到改善胰酶水平的作用,減輕患者的炎癥反應[9]。但相關的臨床研究顯示,單一使用生長抑素對急性胰腺炎進行治療其臨床效果不能達到預期效果[10]。乳果糖是一種人工合成的不吸收雙糖,在腸道中不容易吸收,特點為雙糖滲透性,可以讓腸腔內部維持高滲狀態,調節腸道酸度與減輕炎癥水平,有助于恢復腸道功能[11]。
本研究中,觀察組患者臨床治療有效率顯著高于對照組,且炎癥因子水平改善情況和腸道屏障功能指標均明顯優于對照組(P<0.05)。韓冰等[12]研究中顯示,急性胰腺炎患者經乳果糖灌腸聯合生長抑素臨床治療,患者臨床治療總有效率(97.5%)提升,且炎癥因子水平明顯降低,與本研究結果相似。究其原因,急性胰腺炎在其炎癥系統會釋放大量的毒性物質,增加胰腺微血管通透性,而乳果糖灌腸與生長抑素聯合治療方式能夠達到藥物優勢互補的效果,通過乳果糖灌腸治療可以對有害菌群生長進行抑制,在充分發揮生長抑素在抗炎優勢的基礎上,借助乳糖灌腸方式,讓患者在禁食狀態下直接接觸腸道,進而加速有益菌群的增殖,抑制有害菌群的生長,調控患者全身性炎癥反應的發展,提高藥物的臨床效果。
本研究中,觀察組重癥急性胰腺炎發生率低于對照組,但差異無統計學意義(P>0.05)。代福等[13]研究中顯示,聯合乳果糖治療后,患者轉入重癥監護病房率明顯降低;本研究與其研究結果中存在一定差異,考慮與臨床研究對象例數相關。在以后的臨床研究中,應納入更多研究對象,繼續對乳果糖灌腸治療方式進行研究。
生化指標方面,觀察組患者血/尿淀粉酶、血脂肪酶指標均明顯低于對照組(P<0.05)。陳旭秀等[14]研究中表示,患者經乳果糖治療后,其尿淀粉酶指標明顯低于對照組。產生這些結果的原因可能是乳果糖在腸道內會被細菌分解為乳酸與醋酸,能夠有效調節腸腔內的酸度,對人體有害的病原菌生長、繁殖起到調控效果,減少患者感染的風險,有助于其生化指標回歸正常水平。
另外,觀察組患者臨床癥狀恢復情況中所用時間均明顯低于對照組(P<0.05)。程相超[15]研究中顯示,經乳果糖灌腸輔助治療,其治療組腹痛情況緩解時間、腸鳴音恢復正常時間以及入住ICU天數均明顯低于對照組。急性胰腺炎發病急、進展快,在腸道內毒素與腸道微循環障礙等因素作用下,患者會出現腹痛與腸鳴音異常的情況;而乳果糖可改善患者腸道內pH值,有助于腸道內毒素與損傷性消化酶溶液的排出,改善患者腹痛的癥狀,達到保護胃腸黏膜屏障的效果,進而可有效控制患者病情的發展,促進其康復。
綜上所述,急性胰腺炎患者在臨床治療中應用乳果糖灌腸聯合生長抑素的治療方式,可顯著提升臨床治療有效率,減少患者機體的炎癥反應與重癥急性胰腺炎的發生,有助于改善患者腸黏膜屏障功能和生化指標,預后效果良好。

