基于護理程序體系的專職護理對呼吸窘迫綜合征新生兒的護理價值
馬文潔 笪亞紅
(漣水縣人民醫院新生兒科,江蘇淮安,223400)
新生兒呼吸窘迫綜合征(newborn respiratory distress syndrome,NRDS)是由于肺表面活性物質(pulmonarysurfactant,PS)缺乏引起的呼吸困難,在新生兒尤其是早產兒中的發病率比較高[1-2]。新生兒由于身體機能尚未發育成熟,抵抗力較低,呼吸窘迫綜合征的病情進展比較快,再加上語言系統尚未形成,新生兒無法通過語言表達身體不適,以上情況為新生兒呼吸窘迫綜合征的早期治療帶來了一定的障礙[3-5]。NRDS在臨床上主要表現為雙側肺順應性降低、頑固性低氧血癥、呼吸困難等,病理特征為彌漫性肺間質和肺泡水腫[6]。機械通氣為NRDS的主要治療手段,包括經鼻間歇正壓通氣(nasal intermittent positive pressure ventilation,NIPPV)、經 鼻持續氣道正壓通氣(nasal continuous positive airway pressure,nCPAP)、無創高頻振蕩通氣(noninvasive high-frequency oscillatory ventilation,NHFOV)等,能改善患兒通氣狀態,降低患兒的病死率[7]。但是,呼吸窘迫綜合征新生兒多需要在重癥監護室進行治療,無皮膚接觸與親情支持,為此在治療的同時需強化相關護理措施[8]。基于護理程序體系的專職護理是基于現代化的一種護理技術,由專職護理人員進行持續性護理,能有效促進患兒的病情穩定,促進患兒生長發育[9-10]。本研究具體探討與分析了基于護理程序體系的專職護理對呼吸窘迫綜合征新生兒的護理價值,現報道如下。
1 資料與方法
1.1 一般資料
選擇2017年8月—2022年5月在漣水縣人民醫院進行診治的88例呼吸窘迫綜合征新生兒作為研究對象,根據1∶1隨機簡單分配原則把患兒分為程序組與對照組,每組44例。兩組患兒胎齡、日齡、性別、體溫、呼吸頻率、心率等比較,差異無統計學意義(P>0.05)。見表1。患兒家屬知情同意本研究并簽署知情同意書;本研究得到了漣水縣人民醫院醫學倫理委員會的批準。
表1 兩組一般資料比較[n(/±s)]

表1 兩組一般資料比較[n(/±s)]
組別 例數 胎齡(周) 日齡(d) 性別(男/女) 體溫(℃) 呼吸頻率(次/min) 心率(次/min)程序組 44 34.40±1.11 1.89±0.23 23/21 36.48±0.57 54.39±2.20 135.22±14.20對照組 44 34.87±1.39 1.81±0.18 22/22 36.52±0.35 54.98±1.98 135.98±15.02 t/χ2 1.753 1.817 0.045 0.397 1.322 0.244 P 0.083 0.073 0.831 0.693 0.190 0.808
1.2 納入與排除標準
納入標準:經血氣分析、肺成熟度、血生化等檢查確診為呼吸窘迫綜合征[9];日齡≤3 d;動脈血二氧化碳分壓(PaCO2)>50 mm Hg(1 mm Hg≈0.133 kPa),動脈血氧分壓(PaO2)<50 mm Hg;患兒家屬無傳染性疾病;臨床資料齊全。
排除標準:存在機械通氣禁忌證的患兒;合并高危呼吸道感染性疾病患兒;合并肺出血、呼吸道先天性畸形患兒;合并免疫功能障礙患兒;合并心、腎功能障礙患兒;凝血功能障礙患兒。
1.3 方法
兩組患兒均給予經鼻間歇正壓通氣治療,設定呼吸機參數,如果發現異常馬上進行上報處理。病房環境聲音<60 dB,室溫約26℃,相對濕度55%~65%。
對照組在治療期間給予常規護理,主要為密切監測患兒生命體征、病情變化,積極進行呼吸道護理、營養支持等基礎干預。
程序組在對照組護理的基礎上給予基于護理程序體系的專職護理,具體措施如下。(1)體位護理:患兒取頭高腳低位,頭部抬高30°左右,調整好患兒翻身頻率和拍背力度。在呼吸機管路上安裝濕化器。幫助患兒清理氣道內的分泌物,為患兒每4小時做一次口腔護理。(2)設定專職護理人員,穿著特制袋鼠式護理服,患兒赤裸全身60°俯臥于專職護理人員胸口,專職護理人員身體稍屈曲,手臂支撐新生兒背部、臀部。2次/d,1 h/次,結束后,仍需將患兒放置于溫箱內,生活護理需要專職護理人員進行操作。(3)心理護理:做好新生兒家屬的心理疏導,積極進行健康指導,使患兒家屬建立正確的認知觀念。發現患兒家屬存在焦慮、抑郁等情緒時,積極進行心理疏導,獲得患兒家屬的認可和理解。(4)功能鍛煉:采用透明輸液敷料在新生兒的面頰部、鼻中隔前部做好皮膚保護護理,減少皮膚組織破損,也可減少呼吸機相關配套設備對皮膚的接觸性摩擦。采用扣背的方法,及時幫助患兒排痰,改善通氣功能。
兩組護理觀察時間為14 d。
1.4 觀察指標
①記錄與觀察兩組患兒的每天平均睡眠時間、住院時間、機械通氣時間。②在護理前后測定與記錄兩組患兒的PaO2、血氧飽和度(SaO2)等指標。③在護理前后測定與記錄兩組患兒的每日攝奶量與體質量。④在護理后指導患兒家屬對護理滿意度進行評價,包括獲取信息、舒適、被接納、支持、病情保證5個維度,每個維度為0~100分,評分越高,表明患兒家屬護理滿意度越高。
1.5 統計學分析
本研究采用SPSS 23.0統計學軟件分析數據,計量資料以(±s)表示,比較采用t檢驗;計數資料以[n(%)]表示,比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患兒每日攝奶量與體質量比較
護理后,兩組每日攝奶量與體質量均明顯高于護理前,程序組明顯高于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組患兒每日攝奶量與體質量比較 (±s)
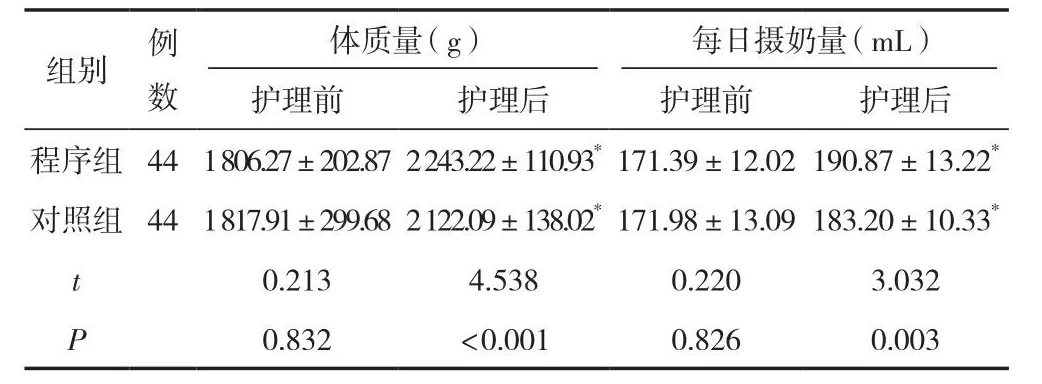
表2 兩組患兒每日攝奶量與體質量比較 (±s)
注:與同組護理前比較,*P<0.05。
體質量(g) 每日攝奶量(mL)護理前 護理后 護理前 護理后程序組 441 806.27±202.872 243.22±110.93*171.39±12.02190.87±13.22*對照組 441 817.91±299.682 122.09±138.02*171.98±13.09183.20±10.33*t 0.213 4.538 0.220 3.032 P 0.832 <0.001 0.826 0.003組別 例數
2.2 兩組患兒血氣指標比較
護理后,兩組PaO2、SaO2均明顯高于護理前,程序組明顯高于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組患兒護理前后血氣指標比較 (±s)
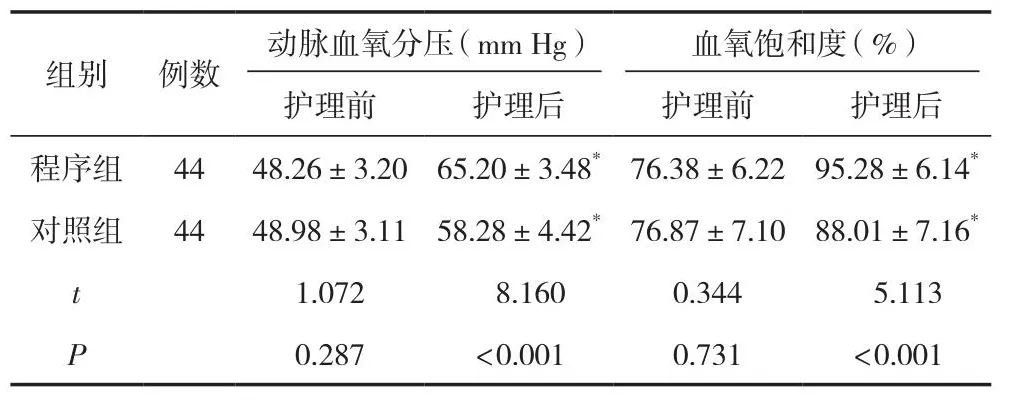
表3 兩組患兒護理前后血氣指標比較 (±s)
注:與同組護理前比較,*P<0.05。
組別 例數 動脈血氧分壓(mm Hg) 血氧飽和度(%)護理前 護理后 護理前 護理后程序組 44 48.26±3.20 65.20±3.48*76.38±6.22 95.28±6.14*對照組 44 48.98±3.11 58.28±4.42*76.87±7.10 88.01±7.16*t 1.072 8.160 0.344 5.113 P 0.287 <0.001 0.731 <0.001
2.3 兩組患兒每天平均睡眠時間、住院時間、機械通氣時間比較
程序組每天平均睡眠時間明顯長于對照組,住院時間、機械通氣時間明顯短于對照組,差異有統計學意義(P<0.05)。見表4。
表4 兩組患兒每天平均睡眠時間、住院時間、機械通氣時間比較(±s)
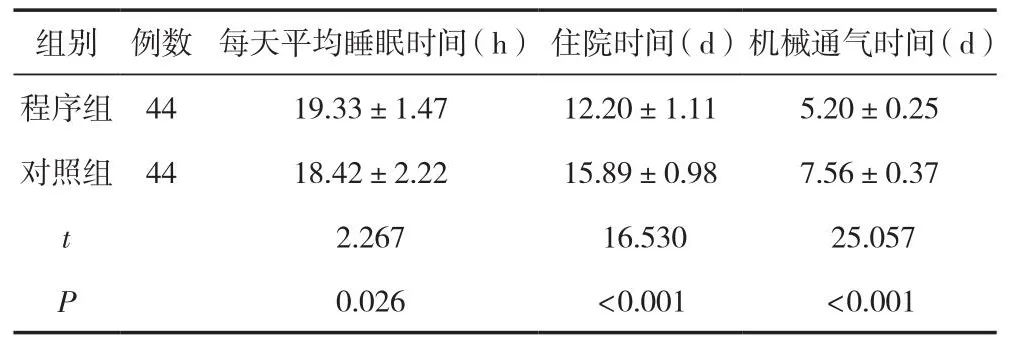
表4 兩組患兒每天平均睡眠時間、住院時間、機械通氣時間比較(±s)
組別 例數 每天平均睡眠時間(h) 住院時間(d)機械通氣時間(d)程序組 44 19.33±1.47 12.20±1.11 5.20±0.25對照組 44 18.42±2.22 15.89±0.98 7.56±0.37 t 2.267 16.530 25.057 P 0.026 <0.001 <0.001
2.4 兩組護理滿意度評分比較
護理后,程序組家屬對于獲取信息、舒適、被接納、支持、病情保證的護理滿意度評分明顯高于對照組,差異有統計學意義(P<0.05)。見表5。
表5 兩組護理滿意度評分比較 (±s,分)
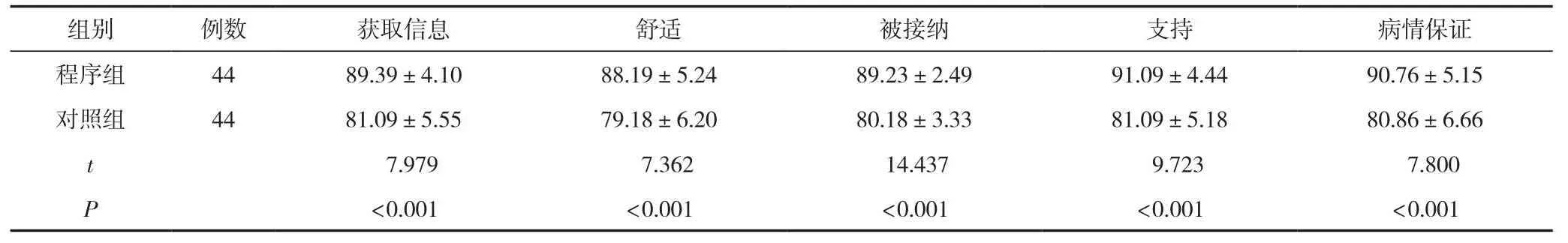
表5 兩組護理滿意度評分比較 (±s,分)
組別 例數 獲取信息 舒適 被接納 支持 病情保證程序組 44 89.39±4.10 88.19±5.24 89.23±2.49 91.09±4.44 90.76±5.15對照組 44 81.09±5.55 79.18±6.20 80.18±3.33 81.09±5.18 80.86±6.66 t 7.979 7.362 14.437 9.723 7.800 P<0.001 <0.001 <0.001 <0.001 <0.001
3 討論
呼吸窘迫綜合征屬于新生兒多發性疾病,多見于早產兒,主要是由于肺內外原因造成毛細血管內皮細胞和肺泡上皮細胞損傷,進而誘發肺泡水腫、彌漫性肺間質[11]。呼吸窘迫綜合征的發病與新生兒肺泡表面活性物質缺乏有密切關系,也和胎兒宮內窘迫、新生兒肺炎、新生兒窒息都存在相關性,具有一定的致殘率與病死率[12]。nCPAP為NRDS的主要治療手段,能顯著改善患兒的預后。但是由于患兒年齡較小、身體各機能尚未發育完善,在機械通氣治療過程中需要加強護理;且新生兒的自主意識沒有形成,無法反映自身感受,護理操作過程中容易出現哭鬧,對于護理的要求很高[13]。基于護理程序體系的專職護理可以彌補常規護理的不足。本研究結果顯示,兩組護理后PaO2、SaO2均明顯高于護理前,護理后程序組明顯高于對照組(P<0.05),表明基于護理程序體系的專職護理在呼吸窘迫綜合征新生兒中的應用能改善患兒的血氣指標,提高患兒的肺功能。
本研究護理后兩組患兒每日攝奶量與體質量均明顯高于護理前,護理后程序組明顯高于對照組(P<0.05);說明患兒的肺功能改善后,食欲也得到了改善,從而增加了患兒的每日攝奶量,提高了患兒的體質量。從機制上分析,基于護理程序體系的專職護理能提高護理操作的針對性和細節性,護理內容更加全面,能促進改善患兒的臨床癥狀,增加患兒的每日攝奶量與體質量,提高患兒的生活質量[14]。
新生兒尤其是早產兒出生后,PS比較少,各項生理機能發育不健全容易發生呼吸衰竭甚或呼吸窘迫綜合征,嚴重者甚至會出現死亡[15]。機械通氣治療雖然能改善NRDS的預后,但是也是導致呼吸機相關肺炎發生的獨立危險因素,機械通氣后過高的氣壓可導致肺結構的過度擴張,引起機體出現急性炎癥反應與肺容積損傷[16]。同時,在長期的機械通氣治療過程中,患兒口腔分泌物會增多,容易發生鼻塞移位和漏氣,導致患兒皮膚損傷。長時間的機械通氣會影響患兒的睡眠質量,因此縮短機械通氣時間可以有效減輕患兒痛苦,改善患兒的睡眠質量。基于此,在治療的同時需強化相關護理措施,以有效穩定病情,持續改善患兒預后。本研究顯示,程序組患兒每天平均睡眠時間明顯長于對照組,住院時間、機械通氣時間明顯短于對照組(P<0.05),表明基于護理程序體系的專職護理在呼吸窘迫綜合征新生兒中的應用能縮短患兒住院時間、機械通氣時間,增加患兒每天平均睡眠時間。從機制上分析,基于護理程序體系的專職護理能減少患兒感染風險,提升患兒舒適度,增加睡眠時間。基于護理程序體系的專職護理是以促進患兒康復為主要的護理目的,能全面提升專職護理人員的風險意識,有效提升護理質量,并且在護理過程中可通過皮膚接觸,增加患兒安全感,提高患兒的睡眠質量,促進患兒康復[17]。
呼吸窘迫綜合征多見于早產兒,胎齡越小,呼吸窘迫綜合征發病率越高,預后越差。呼吸窘迫綜合征患兒常需要呼吸支持,但機械通氣會增加呼吸機相關肺炎的發病率,且機械通氣時間每延長10 d,神經系統不良結局風險增加1/5左右[18]。同時在機械通氣過程中,患兒家屬無法陪伴患兒,增加了家屬心理負擔,患者家屬對護理和醫療程序不了解,會增加醫患糾紛發生率。基于護理程序體系的專職護理更能對患兒的生命體征與機械通氣參數進行密切的監測,使得機械通氣參數更接近于患兒的生理參數,降低PS的應用次數,可促使新生兒的肺氧合功能維持在正常范圍,患兒病情的明顯好轉可提高患兒家屬滿意度[19]。本研究顯示,護理后程序組家屬對于獲取信息、舒適、被接納、支持、病情保證的護理滿意度評分明顯高于對照組(P<0.05),表明基于護理程序體系的專職護理在呼吸窘迫綜合征新生兒中的應用能提高患兒家屬護理滿意度。從機制上分析,基于護理程序體系的專職護理能提高治療期間的環境舒適度及患兒的身心舒適感,減輕患兒家屬心理負擔,從而改善護患關系[20]。不過本研究調查人數相對很少,設定的納入標準與排除標準具有一定的限制,觀察指標也比較少,將在后續研究中探討。
綜上所述,基于護理程序體系的專職護理在呼吸窘迫綜合征新生兒中的應用能改善血氣指標,增加患兒的每日攝奶量與體質量,也可促進患兒康復,改善患兒睡眠質量,提高家屬的滿意度。

