腫瘤微環境與肝癌干細胞相互作用對肝細胞癌發生發展的影響
田堰鑫 李娜 高雷 武佳 朱英

摘要:近幾年,肝癌干細胞(LCSC)被認為是肝細胞癌(HCC)治療失敗和復發的主要原因之一。許多研究已經表明LCSC是肝癌腫瘤中具有自我更新、分化和致瘤能力的一小部分細胞,它能啟動HCC的發生,并影響其增殖、侵襲、轉移、復發和耐藥。最近以腫瘤微環境(TME)為基礎的治療已經開展,許多研究發現靶向TME的相關元素比靶向腫瘤細胞本身更具治療價值。TME是LCSC和肝癌細胞生長的微環境,它與LCSC相互作用,發揮協同效應,對HCC的發生發展起著積極作用。本文介紹了TME中的各種細胞成分和非細胞成分如何與LCSC相互作用,調節肝癌的發生、發展。此外,還描述了TME中主要成分與LCSC相關聯的一些分子靶點及治療方法或藥物,以期能在它們的基礎上尋求更安全、更有效的HCC靶向治療方法。
關鍵詞:癌, 肝細胞; 腫瘤干細胞; 腫瘤微環境
基金項目:國家自然科學基金(82274260)
Influence of the interaction between tumor microenvironment and liver cancer stem cells on the development and progression of hepatocellular carcinoma
TIAN Yanxin, LI Na, GAO Lei, WU Jia, ZHU Ying. (Department of Infectious Diseases, Liver Disease Center for Combined TCM and Western Medicine, The First Affiliated Hospital of Dalian Medical University, Dalian, Liaoning 116011, China)
Corresponding author:
ZHU Ying, zhuyingsh52@126.com (ORCID:0000-0002-0624-7974)
Abstract:
In recent years, liver cancer stem cells (LCSC) have been considered one of the main causes of treatment failure and recurrence of hepatocellular carcinoma (HCC). Many studies have shown that LCSC are a small fraction of cells with the abilities of self-renewal, differentiation, and tumorigenesis in HCC tumor, which can initiate the onset of HCC and affect its proliferation, invasion, metastasis, recurrence, and drug resistance. Therapies based on tumor microenvironment (TME) have been developed recently, and a number of studies have found that targeting the relevant elements of TME has a higher therapeutic value than targeting tumor cells themselves. TME is the microenvironment for the growth of LCSC and HCC cells, and it interacts with LCSC and has a synergistic effect, thereby playing a positive role in the development and progression of HCC. This article introduces how various cellular components and non-cellular components in TME interact with LCSC to regulate the development and progression of the HCC. In addition, this article also describes the molecular targets, therapies, and drugs associated with the main components of TME and LCSCs, in order to seek safer and more effective targeted therapies for HCC.
Key words:
Carcinoma, Hepatocellular; Neoplastic Stem Cells; Tumor Microenvironment
Research funding:National Natural Science Foundation of China (82274260)
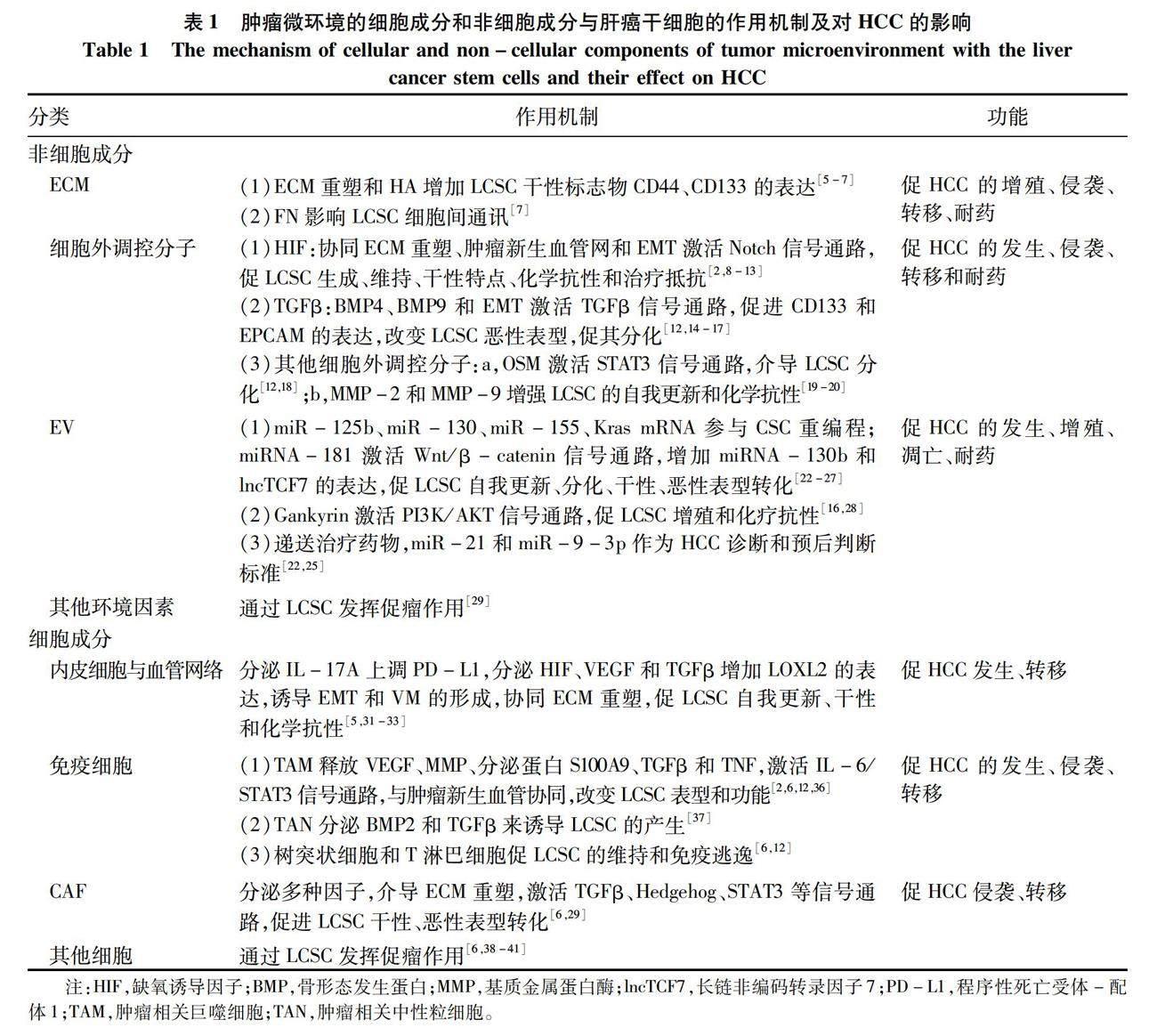
近年來肝癌的發病率有所上升,尤其是肝細胞癌(HCC),而肝癌干細胞(liver cancer stem cells,LCSC)在HCC的發生發展中起著關鍵作用[1]。LCSC又稱為肝癌起動細胞,是一類能自我更新并分化形成腫瘤的細胞,它引發HCC并且是導致其復發的根源[2]。
腫瘤微環境(tumor microenvironment, TME)是指腫瘤周圍的微環境,由非細胞成分和細胞成分組成,前者有細胞外基質(ECM)、細胞外調控分子、細胞外囊泡(extracellular vesicles,EV)和其他環境因素,后者有內皮細胞、免疫細胞、癌相關成纖維細胞(cancer-associated fibroblasts,CAF)、干細胞和其他細胞;肝臟中的TME除了上述成分外還包括LCSC、肝竇內皮細胞(liver sinusoidal endothelial cells,LSEC)和肝星狀細胞(HSC)。有研究[3]表明TME中的這些成分可以改變LCSC的可塑性,促進其表型和功能的改變,導致HCC的發生、轉移和耐藥。
在此,這篇文章介紹TME中的主要成分:ECM、細胞外調控分子、EV、血管內皮細胞、免疫細胞、CAF和其他細胞,如何協同上皮-間質轉化(epithelial-mesenchymal transition,EMT)、腫瘤新生血管網絡,激活STAT3、TGFβ、Hedgehog、PI3K/AKT等信號通路,調節LCSC的生成、增殖、自我更新、分化、免疫逃逸、干性和化學抗性,影響肝癌細胞的發生、發展。此外,本文還描述了TME中的主要成分及LCSC相關聯的分子靶點和治療的方法或藥物,并對一部分治療方法的局限性做出討論。最后,本文在微環境各成分和LCSC的基礎上對未來的肝癌分子靶向聯合治療上提出了展望。
1 非細胞成分
1.1 ECM ECM是CAF等細胞產生并分泌到細胞外空間的非細胞形態物質,呈復雜而精密的網絡結構,按其組成和結構的不同,分為間質基質、細胞周圍基質和基底膜。間質基質圍繞細胞,有膠原蛋白、彈性蛋白、蛋白聚糖、非膠原糖蛋白,而細胞周圍基質與細胞緊密接觸[4]。(1)膠原蛋白是動物體內高度特化的纖維蛋白家族,是人體內含量最豐富的蛋白質,主要由成纖維細胞分泌,至少有28種類型:Ⅰ型主要構成膠原纖維,Ⅲ型主要構成網狀纖維,Ⅳ型合成基底膜[4];(2)彈性蛋白主要構成彈性纖維,是ECM中彈性纖維網絡的主要成分;(3)蛋白聚糖,也稱蛋白多糖,是氨基聚糖與核心蛋白質以共價鍵結合而成的聚合體,成分主要是透明質酸(hyaluronic acid,HA);(4)非膠原糖蛋白,主要是纖連蛋白(fibronectin,FN)和層粘連蛋白。
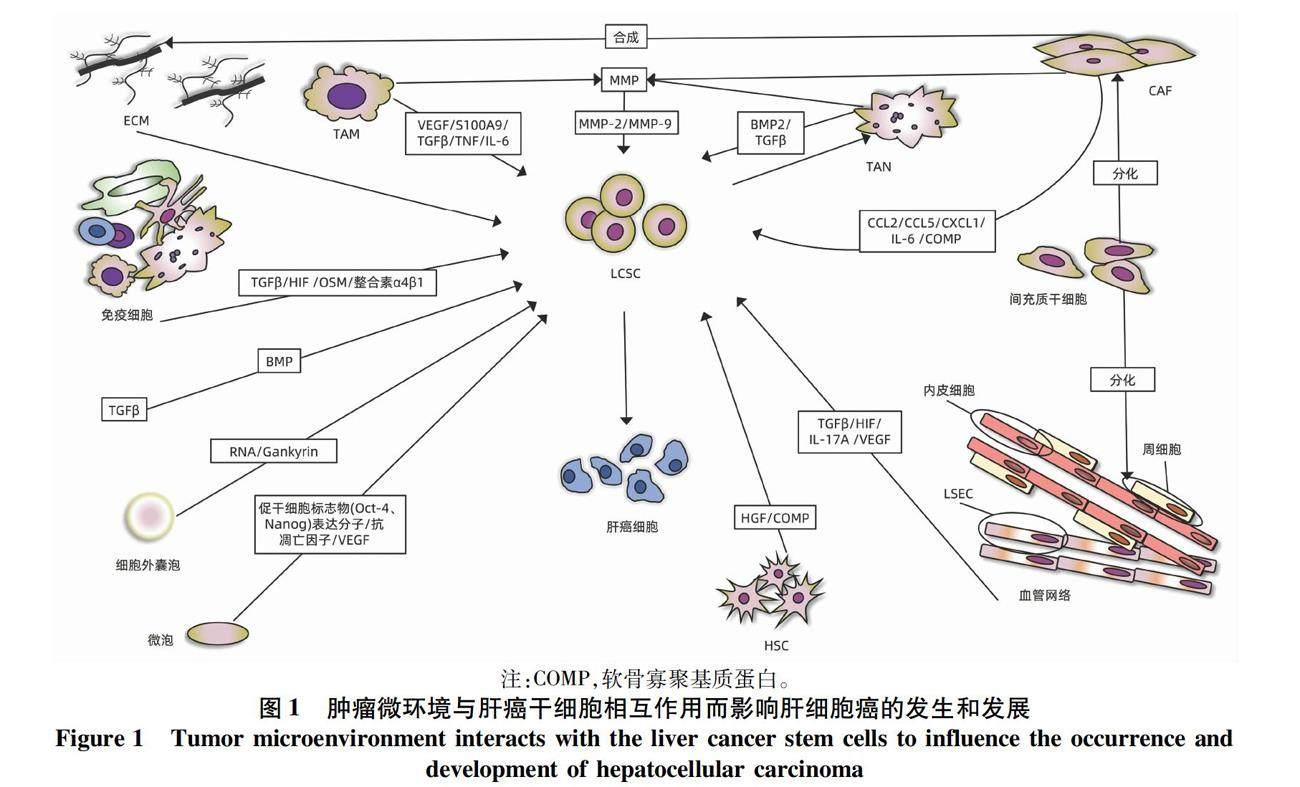
ECM能影響LCSC的惡性標志物的表達、細胞間通訊,促進HCC的發生和發展(圖1)。據報道[5-6],ECM的重塑增加了LCSC相關標志物(如CD44、CD133)的表達,促進HCC的增殖、侵襲和化療抗性;此外,HA與CD44相互作用,促進LCSC增殖擴張,影響HCC的發生[6];Kaplan等[7]發現FN受體(整合素α4β1)的特異性抗體可以中斷LCSC和微環境之間的相互作用,抑制HCC的轉移。其相關作用機制匯總見表1。
1.2 細胞外調控分子
TME中的細胞分泌多種調節分子,如多種細胞分泌的HIF、TGFβ,免疫細胞分泌的制瘤素M(oncostatin-M,OSM)和其他細胞外調控分子,這些成分與重塑的ECM、EMT和腫瘤新生血管網絡相互協同,激活Notch、TGFβ、STAT3信號通路,增強LCSC的干性和化學抗性,對肝癌的進展產生積極影響(圖1)。
1.2.1 HIF HIF是一種介導細胞缺氧反應的核蛋白,具有轉錄活性和相當廣泛的靶基因。HIF協同ECM重塑、腫瘤新生血管網絡和EMT,參與LCSC的生成、維持和化學抗性,從而介導肝癌的發生和耐藥[2,8-9]。例如,有研究[10-11]發現HIF-1α驅動EMT參與人HCC細胞干樣特征的獲得:LCSC標志物表達增加、集落形成能力和球體形成能力增強,促進HCC的發生;在HCC中,HIF-1α/Notch信號通路對膜聯蛋白A3(annexin A3,ANXA3)維持LCSC活性至關重要[6];Bort等[10]發現AMPK通過上調HIF-1α誘導LCSC重編程,恢復其對索拉非尼的敏感性;Cheng等[12]發現阻斷Akt/HIF-1α/PDGF自分泌環可減弱缺氧條件下LCSC和肝癌細胞的化學抗性;HCC中,HIF-1α的轉錄激活可以對LCSC起支持作用,進而誘發HCC的進展和治療抵抗[13]。其相關作用機制匯總見表1。
1.2.2 TGFβ TGFβ是一種調節細胞生長、分化的多功能細胞因子,在TME中高度表達。TGFβ通過改變LCSC干性來對HCC的發生、侵襲、轉移發揮促進作用,如骨形態發生蛋白(bone morphogenetic protein,BMP)是TGFβ家族中的一個亞群,有研究[12]表明給予大量外源性的BMP4能夠促進CD133+LCSC的分化,抑制它的自我更新、化學抗性和致瘤性;BMP9和EMT通過激活TGFβ信號通路,增強DNA結合蛋白1抑制劑的表達,減少E-鈣黏蛋白來促進上皮細胞黏附分子(epithelial cell adhesion molecule,EPCAM)的表達,減少細胞黏附,從而誘導LCSC發生惡性表型轉化,參與HCC細胞的侵襲和轉移過程[14-17](圖1)。其相關作用機制匯總見表1。
1.2.3 其他細胞外調控分子 OSM是一種IL-6家族成員,主要由免疫細胞分泌,如活化的T淋巴細胞、活化的單核-巨噬細胞等,研究[12,18]發現OSM可以通過激活STAT3信號通路使LCSC分化為癌細胞,啟動肝癌的發生(圖1)。MMP是一類由CAF、TAM、TAN等分泌的Zn2+和Ca2+依賴的蛋白酶,有膠原酶、明膠酶、基質溶解素、彈性蛋白酶等類型,MMP-2和MMP-9表達的增加,增強LCSC的自我更新和化學抗性,影響HCC治療的效果[19](圖1);化合物4,4′-健黑麥銅酸D通過下調MMP-9和金屬蛋白酶-1的拮抗組織抑制劑來抑制LCSC,從而阻止了HCC的轉移[20]。OSM和MMP相關作用機制匯總見表1。
1.3 EV EV是一種雙層磷脂膜囊泡,內含RNA、蛋白質、DNA和脂質等,參與細胞間的物質轉運和信息交流,它可被幾乎所有類型的細胞釋放,EV根據其大小和細胞室的起源,可分為外泌體、微泡(microvesicles,MV)和凋亡小體[21]。外泌體是EV中較小的一種,平均直徑約為100 nm,癌細胞來源的外泌體通過轉移miR-125b、miR-130、miR-155和Kras mRNA參與CSC重編程和腫瘤形成[22-24](表1);而miR-21和miR-9-3p可作為肝癌的診斷標準和治療靶點[25](表1)。MV又稱細胞外微泡,脫落微泡或微粒,直徑100~1000 nm,較外泌體大。由于凋亡小體一般會被巨噬細胞吞噬消除,本文不做過多敘述。
EV參與LCSC微環境的改變,是HCC發生和發展的強有力的刺激因素。EV富含miRNA-181時,可通過激活Wnt/β-catenin信號通路,增強β-catenin活性,抑制LCSC的分化和促進EpCAM+ LCSC的自我更新,同時增加miRNA-130b、lncTCF7的表達,誘導肝癌的發生和化療耐藥[26-27];另外,miRNA-181表達的增加,能增強LCSC的惡性表型和功能特點,體外研究[26]表明通過遞送miRNA-181特異性抑制劑來下調miRNA-181的表達,從而抑制LCSC的干性基因表達和自我更新。當EV富含Gankyrin(也稱為p28GANK、p28或PSMD10)時,一種重要的癌蛋白,激活PI3K/AKT信號通路,調節LCSC在肝癌細胞的增殖、
凋亡和化療耐藥中的作用[16,28](圖1)。EV相關作用機制及功能匯總見表1。
1.4 其他環境因素 缺氧、pH變化、細胞代謝產物污染導致的氧化應激和自噬通過LCSC對肝癌的發生發展起著支持作用(表1)。自噬是一種通過清理受損細胞器來適應環境的分解代謝途徑,Zhao等[29]發現在體外培養Huh7細胞時,自噬標志物LC3-Ⅱ表達增加的細胞,Western Blotting檢測出其干性相關基因Nanog、Sox2和Oct4的表達也增加,以上觀察結果支持了自噬在維持LCSC干性上發揮關鍵作用。
總之,ECM與其他TME中的非細胞成分作為細胞通訊的基礎,與LCSC相互作用,產生有利于肝癌細胞更好生存的微環境,從而出現HCC治療困難的局面。
2 細胞成分
TME中的細胞成分分為血管內皮細胞、免疫細胞、CAF和其他細胞。過往研究[4,8]表明,這些細胞直接或間接參與ECM重塑,EMT和腫瘤新生血管網絡形成,并且激活LCSC相關干性通路,促其免疫逃逸,改變其惡性表型和功能,影響HCC的形成過程。
2.1 內皮細胞與血管網絡 血管內皮細胞通常是指襯于心、血管和淋巴管內表面的單層扁平上皮,它形成血管的內壁。HCC是典型的多血管實體瘤,有著異常豐富的血管網絡,其組成有內皮細胞、周細胞和LSEC(圖1)。血管網絡的形成有依賴內皮細胞型和非依賴內皮細胞型,(1)依賴內皮細胞型:肝癌細胞可以直接募集內皮祖細胞到達腫瘤部位分化為內皮細胞,形成新生血管;或者肝癌組織中現有的內皮細胞發芽形成新生小血管[30]。(2)不依賴內皮細胞型:血管生成擬態(vasculogenic mimicry,VM)是一種不依賴血管生成的腫瘤微循環模型,由腫瘤細胞本身形成類似血管并具有基底膜的小管狀結構,可與血管相通,在HCC中,CD44、Oct4和EMT相關基因表達的上調,能促進VM的形成,這是在沒有內皮細胞的情況下肝癌細胞依舊擁有良好血液供應的原因之一[6]。
腫瘤新生的血管網絡通過分泌多種因子促進LCSC的惡性改變。2022年的一項研究[31]表明淋巴管內皮細胞分泌IL-17A上調LCSC中PD-L1而促進HCC發生;內皮細胞分泌HIF-1α和血管內皮生長因子(vascular endothelial growth factor,VEGF),增加LOXL2的表達,誘導EMT和VM的形成并協同ECM重塑,增強LCSC的維持和自我更新,參與HCC的發生和轉移[5,32-33];內皮細胞還分泌HIF和TGFβ通過LCSC發揮促瘤作用,具體作用機制上文已提及(圖1)。內皮細胞與血管網絡的相關作用機制匯總見表1。
2.2 免疫細胞 免疫細胞又稱炎細胞或白細胞,是指參與機體免疫應答的各種細胞的總稱,包括淋巴細胞、單核-巨噬細胞等,起到免疫防御、免疫監視和免疫自穩的作用。各種肝損傷、感染激活免疫細胞,使微環境出現高炎狀態,它和新生的腫瘤血管一起,誘導肝祖細胞或者成熟的肝細胞獲得干性,轉化為LCSC,并促其逃避免疫監視,參與肝癌的發生、侵襲和轉移[12,34-35]。例如,TAM可以通過釋放VEGF、MMP、分泌蛋白S100A9、TGFβ和腫瘤壞死因子(TNF),激活IL-6/STAT3信號通路,與腫瘤新生血管一起來改變LCSC表型和功能,引起HCC,并增強腫瘤細胞侵襲能力[2,6,12,36](圖1)。TAN分泌BMP2和TGFβ來誘導LCSC的產生,而LCSC的增加反過來又招募了更多TAN,從而在HCC中形成了一個正反饋環[37]。正常情況下樹突狀細胞和T淋巴細胞對LCSC的維持與免疫逃逸至關重要,而經ANXA3轉染的樹突狀細胞可有效激活T淋巴細胞,導致LCSC的特異性殺傷,使其免疫逃逸失敗[6,12](圖1)。免疫細胞相關內容匯總見表1。
2.3 CAF CAF又稱腫瘤相關成纖維細胞,是TME中的成纖維細胞亞群,呈持續活化狀態,其來源有成纖維細胞、經歷EMT轉化的HCC細胞、骨髓干細胞等。微環境中CAF分泌多種因子介導ECM重塑,激活TGFβ、Hedgehog、STAT3等信號通路,來促進LCSC惡性表型的轉化和肝癌侵襲和轉移。許多研究[6]表明,CAF可以通過合成膠原蛋白參與ECM的重塑并分泌CCL2、CCL5、CXCL1、IL-6等細胞因子激活TGFβ、Hedgehog、STAT3和Notch信號通路,增強LCSC干性;此外,它分泌的COMP激活MEK/ERK和PI3K/AKT信號通路驅動EMT,激活LCSC惡性轉化。Zhao等[29]發現在CAF的條件培養基里培養Huh7細胞時,Huh7細胞成球增多,干性相關基因表達增加,表明了CAF誘導HCC細胞表達干樣特性,使得非LCSC癌細胞向LCSC轉化,重新進入干細胞狀態,導致HCC細胞的侵襲和轉移能力的增加(圖1)。其相關作用機制匯總見表1。
2.4 其他細胞 間充質干細胞從骨髓中被募集,分化為CAF、周細胞、脂肪細胞,起到促血管生成,促侵襲,支持LCSC的作用,從而影響肝癌的發生發展[38-39];LSEC和HSC通過調控免疫反應,改變LCSC干性特點來發揮促瘤作用[40];HSC通過分泌肝細胞生長因子、COMP,在LCSC促進HCC的發生上發揮作用[6,41](圖1)。總體上,應進行更深一步的研究來確定TME的細胞成分與LCSC的具體的相互作用機制,以及它們對肝癌的影響。
3 臨床治療
上文已經提及TME和LCSC相互作用的機制,這部分根據這些機制總結了兩者相關聯的一些分子靶點及治療方法或藥物(表2)。
然而,以上治療都有其局限性。其中免疫治療有如下三個問題需要進一步探討:(1)免疫細胞主要通過誘導LCSC進行肝源性分化,但如何誘導LCSC分化為正常肝組織而不是肝癌組織尚未可知;(2)由于LCSC的異質性,免疫治療時如何很好地靶向LCSC仍是一個問題;(3)其他干細胞或者成熟肝細胞轉化而來的LCSC帶有其親代相關表面標志物,體外靶向LCSC的同時如何避免損傷到親代細胞和其他正常的細胞。此外,VM的存在是傳統抗血管藥物治療肝癌不成功的原因之一,那么加大VM靶向療法的開發,或者說把傳統療法與VM靶向療法相結合,未嘗不是一個新的方向。最后,載藥RBC-EV,由于EV是由細胞本身發芽而成,難免帶有部分親代細胞膜標記的特有的信息。例如,給癌癥患者使用血小板源性EV治療時,它會向腫瘤細胞轉移并融合來自血小板的多個內皮靶向黏附受體,使得腫瘤細胞的轉移性增強[52];另外,在極少數情況下,體外擴增EV會得到促進腫瘤細胞啟動的EV,有一定的疾病靶向和生物安全問題[52];當MV富含促進干細胞標志物(Oct4、Nanog)表達的分子、抗凋亡因子、VEGF等分子時,會使正常肝細胞增生,提高其存活率;同時,也抑制肝癌細胞的凋亡和免疫反應,有增加化療抵抗性,形成畸胎瘤等不好的風險[52](圖1)。
4 小結
本文旨在探討TME中的細胞和非細胞成分與LCSC的相互作用機制,并對肝癌細胞的發生、侵襲、轉移和耐藥產生重要影響作用,希望為針對TME和LCSC相關聯的分子靶點治療HCC提供相應的線索,有助于更好的開發HCC靶向治療方法。
利益沖突聲明:所有作者均聲明不存在利益沖突。
作者貢獻聲明:田堰鑫負責文獻閱讀及綜述撰寫;李娜、高雷、武佳負責提供修改意見;朱英負責課題設計擬定寫作思路,指導撰寫、修改文章并最后定稿。
參考文獻:
[1]
RUTHERFORD MJ, ARNOLD M, BARDOT A, et al. Comparison of liver cancer incidence and survival by subtypes across seven high-income countries[J]. Int J Cancer, 2021, 149(12): 2020-2031. DOI: 10.1002/ijc.33767.
[2]LV D, CHEN L, DU L, et al. Emerging regulatory mechanisms involved in liver cancer stem cell properties in hepatocellular carcinoma[J]. Front Cell Dev Biol, 2021, 9: 691410. DOI: 10.3389/fcell.2021.691410.
[3]ZHENG X, YU C, XU M. Linking tumor microenvironment to plasticity of cancer stem cells: mechanisms and application in cancer therapy[J]. Front Oncol, 2021, 11: 678333. DOI: 10.3389/fonc.2021.678333.
[4]TONTI OR, LARSON H, LIPP SN, et al. Tissue-specific parameters for the design of ECM-mimetic biomaterials[J]. Acta Biomater, 2021, 132: 83-102. DOI: 10.1016/j.actbio.2021.04.017.
[5]YE J, WU D, WU P, et al. The cancer stem cell niche: cross talk between cancer stem cells and their microenvironment[J]. Tumour Biol, 2014, 35(5): 3945-3951. DOI: 10.1007/s13277-013-1561-x.
[6]LAM KH, MA S. Noncellular components in the liver cancer stem cell niche: Biology and potential clinical implications[J]. Hepatology, 2022. DOI: 10.1002/hep.32629. [Online ahead of print]
[7]KAPLAN RN, RIBA RD, ZACHAROULIS S, et al. VEGFR1-positive haematopoietic bone marrow progenitors initiate the pre-metastatic niche[J]. Nature, 2005, 438(7069): 820-827. DOI: 10.1038/nature04186.
[8]ZHENG N, ZHANG S, WU W, et al. Regulatory mechanisms and therapeutic targeting of vasculogenic mimicry in hepatocellular carcinoma[J]. Pharmacol Res, 2021, 166: 105507. DOI: 10.1016/j.phrs.2021.105507.
[9]GUO Y, XIAO Z, YANG L, et al. Hypoxia-inducible factors in hepatocellular carcinoma (Review)[J]. Oncol Rep, 2020, 43(1): 3-15. DOI: 10.3892/or.2019.7397.
[10]BORT A, SNCHEZ BG, MATEOS-GMEZ PA, et al. Targeting AMP-activated kinase impacts hepatocellular cancer stem cells induced by long-term treatment with sorafenib[J]. Mol Oncol, 2019, 13(5): 1311-1331. DOI: 10.1002/1878-0261.12488.
[11]JING L, RUAN Z, SUN H, et al. Epithelial-mesenchymal transition induced cancer-stem-cell-like characteristics in hepatocellular carcinoma[J]. J Cell Physiol, 2019, 234(10): 18448-18458. DOI: 10.1002/jcp.28480.
[12]CHENG Z, LI X, DING J. Characteristics of liver cancer stem cells and clinical correlations[J]. Cancer Lett, 2016, 379(2): 230-238. DOI: 10.1016/j.canlet.2015.07.041.
[13]PATIL SM, SAWANT SS, KUNDA NK. Exosomes as drug delivery systems: A brief overview and progress update[J]. Eur J Pharm Biopharm, 2020, 154: 259-269. DOI: 10.1016/j.ejpb.2020.07.026.
[14]CHEN H, NIO K, YAMASHITA T, et al. BMP9-ID1 signaling promotes EpCAM-positive cancer stem cell properties in hepatocellular carcinoma[J]. Mol Oncol, 2021, 15(8): 2203-2218. DOI: 10.1002/1878-0261.12963.
[15]MODI SJ, KULKARNI VM. Discovery of VEGFR-2 inhibitors exerting significant anticancer activity against CD44+ and CD133+ cancer stem cells (CSCs): Reversal of TGFβ induced epithelial-mesenchymal transition (EMT) in hepatocellular carcinoma[J]. Eur J Med Chem, 2020, 207: 112851. DOI: 10.1016/j.ejmech.2020.112851.
[16]FUJITA J, SAKURAI T. The oncoprotein gankyrin/PSMD10 as a target of cancer therapy[J]. Adv Exp Med Biol, 2019, 1164: 63-71. DOI: 10.1007/978-3-030-22254-3_5.
[17]JAFERIAN S, SOLEYMANINEJAD M, NEGAHDARI B, et al. Stem cell, biomaterials and growth factors therapy for hepatocellular carcinoma[J]. Biomed Pharmacother, 2017, 88: 1046-1053. DOI: 10.1016/j.biopha.2017.01.154.
[18]YAMASHITA T, HONDA M, NIO K, et al. Oncostatin m renders epithelial cell adhesion molecule-positive liver cancer stem cells sensitive to 5-Fluorouracil by inducing hepatocytic differentiation[J]. Cancer Res, 2010, 70(11): 4687-4697. DOI: 10.1158/0008-5472.CAN-09-4210.
[19]ZHENG W, YAO M, WU M, et al. Secretory clusterin promotes hepatocellular carcinoma progression by facilitating cancer stem cell properties via AKT/GSK-3β/β-catenin axis[J]. J Transl Med, 2020, 18(1): 81. DOI: 10.1186/s12967-020-02262-7.
[20]CHEN L, CHENG MM, LI YP, et al. 4,4′-Bond secalonic acid D targets SP cells and inhibits metastasis in hepatocellular carcinoma[J]. Mol Med Rep, 2020, 21(6): 2624-2632. DOI: 10.3892/mmr.2020.11055.
[21]EGUCHI T, SHETA M, FUJII M, et al. Cancer extracellular vesicles, tumoroid models, and tumor microenvironment[J]. Semin Cancer Biol, 2022, 86(Pt 1): 112-126. DOI: 10.1016/j.semcancer.2022.01.003.
[22]ZHANG G, HUANG X, XIU H, et al. Extracellular vesicles: Natural liver-accumulating drug delivery vehicles for the treatment of liver diseases[J]. J Extracell Vesicles, 2020, 10(2): e12030. DOI: 10.1002/jev2.12030.
[23]BORRELLI DA, YANKSON K, SHUKLA N, et al. Extracellular vesicle therapeutics for liver disease[J]. J Control Release, 2018, 273: 86-98. DOI: 10.1016/j.jconrel.2018.01.022.
[24]AFIFY SM, HASSAN G, YAN T, et al. Cancer stem cell initiation by tumor-derived extracellular vesicles[J]. Methods Mol Biol, 2022, 2549: 399-407. DOI: 10.1007/7651_2021_371.
[25]WANG H, LU Z, ZHAO X. Tumorigenesis, diagnosis, and therapeutic potential of exosomes in liver cancer[J]. J Hematol Oncol, 2019, 12(1): 133. DOI: 10.1186/s13045-019-0806-6.
[26]JI J, YAMASHITA T, BUDHU A, et al. Identification of microRNA-181 by genome-wide screening as a critical player in EpCAM-positive hepatic cancer stem cells[J]. Hepatology, 2009, 50(2): 472-480. DOI: 10.1002/hep.22989.
[27]YUAN SX, WANG J, YANG F, et al. Long noncoding RNA DANCR increases stemness features of hepatocellular carcinoma by derepression of CTNNB1[J]. Hepatology, 2016, 63(2): 499-511. DOI: 10.1002/hep.27893.
[28]LI N. The study on fuction and molecular mechanism of p28~(Gank)、IRAKI in macrophage and HCC[D]. Shanghai:Shanghai Jiao Tong University, 2015. DOI: 10.27307/d.cnki.gsjtu.2015.000503.
李寧. p28~(Gank)、IRAK1在巨噬細胞以及肝癌中的功能及機制研究[D]. 上海:上海交通大學, 2015. DOI: 10.27307/d.cnki.gsjtu.2015.000503.
[29]ZHAO Z, BAI S, WANG R, et al. Cancer-associated fibroblasts endow stem-like qualities to liver cancer cells by modulating autophagy[J]. Cancer Manag Res, 2019, 11: 5737-5744. DOI: 10.2147/CMAR.S197634.
[30]LUO Q, WANG J, ZHAO W, et al. Vasculogenic mimicry in carcinogenesis and clinical applications [J]. J Hematol Oncol, 2020, 13(1): 19. DOI: 10.1186/s13045-020-00858-6.
[31]ARVANITAKIS K, KOLETSA T, MITROULIS I, et al. Tumor-associated macrophages in hepatocellular carcinoma pathogenesis, prognosis and therapy[J]. Cancers (Basel), 2022, 14(1): 226. DOI: 10.3390/cancers14010226.
[32]ZHAO X, SUN B, LIU T, et al. Long noncoding RNA n339260 promotes vasculogenic mimicry and cancer stem cell development in hepatocellular carcinoma[J]. Cancer Sci, 2018, 109(10): 3197-3208. DOI:10.1111/cas.13740.
[33]DONGRE A, WEINBERG RA. New insights into the mechanisms of epithelial-mesenchymal transition and implications for cancer[J]. Nat Rev Mol Cell Biol, 2019, 20(2): 69-84. DOI: 10.1038/s41580-018-0080-4.
[34]YU LX, LING Y, WANG HY. Role of nonresolving inflammation in hepatocellular carcinoma development and progression [J]. NPJ Precis Oncol, 2018, 2(1): 6. DOI: 10.1038/s41698-018-0048-z.
[35]SETLAI BP, HULL R, BIDA M, et al. Immunosuppressive signaling pathways as targeted cancer therapies[J]. Biomedicines, 2022, 10(3): 682. DOI: 10.3390/biomedicines10030682.
[36]WEI R, ZHU WW, YU GY, et al. S100 calcium-binding protein A9 from tumor-associated macrophage enhances cancer stem cell-like properties of hepatocellular carcinoma[J]. Int J Cancer, 2021, 148(5): 1233-1244. DOI: 10.1002/ijc.33371.
[37]MANIOTIS AJ, FOLBERG R, HESS A, et al. Vascular channel formation by human melanoma cells in vivo and in vitro: vasculogenic mimicry[J]. Am J Pathol, 1999, 155(3): 739-752. DOI: 10.1016/S0002-9440(10)65173-5.
[38]HANAHAN D, COUSSENS LM. Accessories to the crime: functions of cells recruited to the tumor microenvironment [J]. Cancer Cell, 2012, 21(3): 309-322. DOI: 10.1016/j.ccr.2012.02.022.
[39]BALKWILL FR, CAPASSO M, HAGEMANN T. The tumor microenvironment at a glance [J]. J Cell Sci, 2012, 125(Pt 23): 5591-5596. DOI: 10.1242/jcs.116392.
[40]EGGERT T, GRETEN TF. Tumor regulation of the tissue environment in the liver[J]. Pharmacol Ther, 2017, 173: 47-57. DOI: 10.1016/j.pharmthera.2017.02.005.
[41]CHEN A, XU C, LUO Y, et al. Disruption of crosstalk between LX-2 and liver cancer stem-like cells from MHCC97H cells by DFOG via inhibiting FOXM1[J]. Acta Biochim Biophys Sin (Shanghai), 2019, 51(12): 1267-1275. DOI: 10.1093/abbs/gmz129.
[42]TAN Z, SUN H, XUE T, et al. Liver fibrosis: therapeutic targets and advances in drug therapy[J]. Front Cell Dev Biol, 2021, 9: 730176. DOI: 10.3389/fcell.2021.730176.
[43]WANG N, WANG S, LI MY, et al. Cancer stem cells in hepatocellular carcinoma: an overview and promising therapeutic strategies[J]. Ther Adv Med Oncol, 2018, 10: 1758835918816287. DOI: 10.1177/1758835918816287.
[44]ZHOU W, YANG J, SAREN G, et al. HDAC6-specific inhibitor suppresses Th17 cell function via the HIF-1α pathway in acute lung allograft rejection in mice[J]. Theranostics, 2020, 10(15): 6790-6805. DOI: 10.7150/thno.44961.
[45]LLOVET JM, KELLEY RK, VILLANUEVA A, et al. Hepatocellular carcinoma[J]. Nat Rev Dis Primers, 2021, 7(1): 6. DOI: 10.1038/s41572-020-00240-3.
[46]SALAH MM, ASHOUR AA, ABDELGHANY TM, et al. Pirfenidone alleviates concanavalin A-induced liver fibrosis in mice[J]. Life Sci, 2019, 239: 116982. DOI: 10.1016/j.lfs.2019.116982.
[47]PENG Y, LI L, ZHANG X, et al. Fluorofenidone affects hepatic stellate cell activation in hepatic fibrosis by targeting the TGF-β1/Smad and MAPK signaling pathways[J]. Exp Ther Med, 2019, 18(1): 41-48. DOI: 10.3892/etm.2019.7548.
[48]STRAIGN DM, IHLE CL, PROVERA MD, et al. Targeting the BMP pathway in prostate cancer induced bone disease[J]. Front Endocrinol (Lausanne), 2021, 12: 769316. DOI: 10.3389/fendo.2021.769316.
[49]KUMARI S, ADVANI D, SHARMA S, et al. Combinatorial therapy in tumor microenvironment: Where do we stand?[J]. Biochim Biophys Acta Rev Cancer, 2021, 1876(2): 188585. DOI: 10.1016/j.bbcan.2021.188585.
[50]CHENG Q, LI C, YANG CF, et al. Methyl ferulic acid attenuates liver fibrosis and hepatic stellate cell activation through the TGF-β1/Smad and NOX4/ROS pathways[J]. Chem Biol Interact, 2019, 299: 131-139. DOI: 10.1016/j.cbi.2018.12.006.
[51]FRIEDMAN SL, RATZIU V, HARRISON SA, et al. A randomized, placebo-controlled trial of cenicriviroc for treatment of nonalcoholic steatohepatitis with fibrosis[J]. Hepatology, 2018, 67(5): 1754-1767. DOI: 10.1002/hep.29477.
[52]RATAJCZAK MZ, RATAJCZAK J. Extracellular microvesicles/exosomes: discovery, disbelief, acceptance, and the future?[J]. Leukemia, 2020, 34(12): 3126-3135. DOI: 10.1038/s41375-020-01041-z.
收稿日期:
2022-07-11;錄用日期:2022-09-30
本文編輯:林姣

