咬合重建固定義齒修復術對牙周病伴牙列缺損患者顳下頜功能、腦血流速度及齦溝液IL-23、PGE2的影響
蔣志勇,于瓊瓊
(鄭州大學第五附屬醫院 口腔科,河南 鄭州 450052)
牙列缺損是臨床常見口腔疾病,老年人群為多發群體,牙周病(periodontal disease,PD)是牙列缺損主要病因之一[1-2]。牙列缺損患者咬合支持被破壞,咀嚼生物力學杠桿改變,影響導致顳下頜關節功能,導致發音、咀嚼功能受損,嚴重時影響患者面容[3]。因此,對于PD伴牙列缺損患者,修復上齒與下齒的接觸與咬合關系,消除功能異常因素所致咬合紊亂,對保持口腔健康、改善口腔功能有重要意義。咬合重建進行牙齒修復是臨床常見的牙列缺損修復手段,多見于可摘局部義齒的治療,但其體積偏大,部件組成數量較多,會增加患者不適感,且固位力、咀嚼效能不甚理想[4-5]。而種植義齒具有清潔衛生、咀嚼效能舒適度更佳、穩定性更好的優點,能更好地恢復患者的咀嚼功能、發音功能及顏面部面容[6]。有研究證實咀嚼活動可促進大腦血流量的增加,咀嚼與腦血流、口腔健康之間存在一定聯系[7]。基于此,本研究采用咬合重建固定義齒修復術對PD伴牙列缺損進行修復治療,分析其對顳下頜功能、腦血流速度及齦溝液白介素23(interleukin 23,IL-23)、前列腺素E2(prostaglandin E2,PGE2)水平的影響。
1 對象與方法
1.1 研究對象選取2016年7月至2019年8月鄭州大學第五附屬醫院收治的130例PD伴牙列缺損患者,根據治療方案分為對照組和試驗組,各65例。兩組性別、修復位置、年齡、體重指數(body mass index,BMI)等一般資料比較,差異無統計學意義(P>0.05)。見表1。

表1 兩組一般資料比較
1.2 納入與排除標準
1.2.1納入標準 (1)符合《牙周病學》[8]中PD診斷標準;(2)基牙松動為Ⅰ~Ⅱ度,牙槽骨吸收達根長1/3~1/2;(3)初次接受義齒修復;(4)義齒固定性、穩定性良好;(5)修復前、后患者生活習慣未出現明顯改變。
1.2.2排除標準 (1)口腔黏膜疾病;(2)顳下頜關節疾病;(3)修復前、后有腦血管疾病史;(4)嚴重心、肝、腎功能障礙;(5)缺牙骨密度過低;(6)合并出血性疾病。
1.3 方法
1.3.1治療方法 修復治療前準備:對患者進行全面口腔檢查,了解患者實際口腔情況,提前藥物干預治療牙周、牙髓等口腔疾病,提前拔除無保留價值的牙齒,做好準備工作。(1)試驗組接受咬合重建固定義齒修復。①初印模制作:選擇合適成品托盤,采用藻酸鹽印模材料,指導患者聽從指導規范咬合,獲得患者準確的牙槽嵴解剖形態,制取初印模,隨后灌注初模型(普通石膏粉)。然后采用自凝丙烯酸樹脂或光固化樹脂在初模型上制作個別托盤,以制取更精確印模,已達到成品托盤與口腔組織完全匹配。②終印模制作:指導患者試戴個別托盤,適當調改,制取終印模(藻酸鹽印模材),在材料完全凝固前完成肌功能修整,灌注硬石膏終模型。③記錄頜關系:修整終印模模型,均勻涂上分離劑,在模型上刻出蠟基托、駘堤。記錄患者口內垂直向、水平向頜位關系(Basic德標面弓)。同時準確將中線、口角線、唇高線等位置標記完整。④上牙合架:普通石膏灌注已完整記錄頜位關系的模型,固定至Basic可調式牙合架,完成頜位關系轉移。⑤排牙、充膠,試戴,檢查固位、咬合關系等,并初步調整,告知初戴注意事項及復診須知。首先指導患者正確試戴2~4周,若患者無不適感,完全滿意,可確定為最終模板,對烤瓷修復體進行永久黏固。(2)對照組接受墊式可摘局部義齒修復術。指導患者配合完成基牙預備制作后,制取過渡性墊式可摘局部義齒,同樣指導患者試戴6個月后入院復查,若患者佩戴舒適,且對咀嚼功能滿意,則確定為永久性牙合墊式可摘局部義齒。
1.3.2檢測方法 將Whatman I號濾紙(寬2 mm、長20 mm)插入牙周袋,1 min后取出,記錄浸濕刻度,并剪去干燥部分,放入Ep管(內裝有1 mL生理鹽水),離心10 min(4 ℃,105 r·min-1),取上清液,利用血清量換算出齦溝液量,以酶聯免疫吸附法IL-23、PGE2水平,試劑盒購自上海酶聯生物。咀嚼狀態下腦血流速度[舒張期末峰流速(peak velocity of diastolic,Vd)、右側大腦中動脈的收縮期峰流速(peak velocity of systolic,Vs)、平均峰流速值(mean peak flow velocity,Vm)]采用VBP-9經顱多普勒超聲血流掃描儀(北京鑫悅琦科貿易有限責任公司)測定。
1.4 觀察指標(1)修復效果。顯效:義齒結構及功能良好,固定義齒穩定,活動義齒位置完好,且基托下組織未出現炎癥反應,基牙牢固無松動。有效:義齒功能一般,存在一定限制,固定義齒有松動但能復位,活動義齒能就位,基托下組織呈現微炎癥癥狀,基牙較穩定。無效:義齒功能較差或完全不能使用,固定義齒松動、脫落,活動義齒不能就位,基托下組織出現明顯炎癥,基牙出現明顯松動。將顯效、有效計入總有效并計算總有效率。(2)咀嚼功能。患者對外形滿意,自述咀嚼功能明顯改善,無肌肉疲勞感,基牙無松動,發音正常為優;義齒佩戴舒適度基本滿意,咀嚼、發音好轉,肌疲勞感減輕為良;患者不能咀嚼較硬食物,咀嚼功能無好轉,發音等無明顯好轉,基牙松動,出現顳下頜關節功能失衡為差。優良率為優率與良率的和。(3)顳下頜功能。以Friction指數評定表[9]評定,評估內容包括4項關節雜音、16項下頜運動、6項關節壓診、28項咀嚼肌及相關肌群壓診共4個方面,根據陽性體征計分,每項為1分。肌肉壓痛指數等于咀嚼肌及相關肌群壓診除以28,顳下頜關節功能障礙指數等于下頜運動、關節雜音、關節壓診的和除以26,顳下頜關節紊亂指數等于顳下頜關節功能障礙指數、肌肉壓痛指數的和除以2。(4)腦血流速度、齦溝液IL-23、PGE2水平。(5)治療滿意度。從咀嚼功能、語音功能、舒適度、固位功能、外觀5個方面進行評估,每個方面0~10分,總分≥6分記為滿意。滿意度為滿意例數占總例數的百分比。
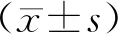
2 結果
2.1 修復效果治療后觀察6個月,試驗組脫落1例,對照組脫落3例。試驗組總有效率高于對照組(P<0.05)。見表2。

表2 兩組修復效果比較(n,%)
2.2 咀嚼功能修復6個月后,試驗組咀嚼功能優良率高于對照組(P<0.05)。見表3。
2.3 顳下頜功能修復前兩組顳下頜功能比較,差異無統計學意義(P>0.05),修復6個月后試驗組顳下頜關節功能障礙指數、肌肉壓痛指數、顳下頜關節紊亂指數低于對照組(P<0.05)。見表4。

表3 兩組咀嚼功能比較(n,%)
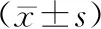
表4 兩組顳下頜功能比較
2.4 腦血流速度修復前兩組咀嚼狀態下腦血流速度比較,差異無統計學意義(P>0.05),修復6個月后試驗組咀嚼狀態下大腦中動脈Vs、Vd、Vm大于對照組(P<0.05)。見表5。

表5 兩組腦血流速度比較
2.5 齦溝液IL-23、PGE2修復前兩組齦溝液IL-23、PGE2水平比較,差異無統計學意義(P>0.05),修復6個月后試驗組齦溝液IL-23水平低于對照組,PGE2水平高于對照組(P<0.05)。見表6。

表6 兩組齦溝液IL-23、PGE2水平比較
2.6 治療滿意度修復6個月后,試驗組語音功能、固位功能、咀嚼功能滿意度高于對照組(P<0.05)。見表7。

表7 兩組治療滿意度比較[n(%)]
3 討論
咀嚼系統由牙列、牙齒、顳下頜關節、頜骨及相對應的中樞神經系統組成。PD伴牙列缺損患者會出現部分后牙缺損,其中以承擔咀嚼功能的磨牙數量減少為主要表現,咬合支持破壞,咀嚼系統中各子功能間調控能力降低,協調失衡,不能完成正常的咀嚼活動功能[10]。現階段,臨床治療牙列缺損以咬合重建修復為主,可采用全口義齒、可摘局部義齒、種植義齒等手段。
可摘局部義齒是患者可自行進行摘取、佩戴的修復體,是臨床常用修復方法,具有制作簡單、價格低廉、磨除牙體組織較少、適用人群較廣等優點,但體積較大,會對患者進食、發音產生一定影響,相較于固定義齒,其咀嚼效能、固位力、舒適度均較低,同時若患者存在不良口腔衛生習慣或義齒設計不當等原因,會造成余留牙齲壞、牙槽骨吸收等不良后果[11]。近年來,口腔種植義齒技術不斷迭代,臨床應用日益廣泛。于波[12]與高益林等[13]研究表明,咬合重建固定義齒修復術應用于牙齒重度磨耗伴牙列缺損患者,可改善咀嚼效果,促進咬合力恢復,且美觀性、舒適性更佳。本研究首次將咬合重建固定義齒修復術應用于PD伴牙列缺損,結果顯示,固定義齒可改善患者咀嚼功能、顳下頜功能,提高總有效率。咀嚼功能是口腔基本且重要的生理功能之一,而磨牙在咀嚼運動中占據重要作用,磨牙缺失可導致咬合接觸關系破壞,咀嚼生物力學杠桿改變,進而影響咀嚼效率,甚至造成咀嚼系統中各子單位例如顳下頜關節、咀嚼肌群等多方面變化[14]。咬合重建固定義齒修復術可更有效修復咀嚼運動牙齒數量尤其是磨牙,可通過修復磨牙,增加咀嚼運動中上下磨牙咬合接觸的數量、力量及面積,促進咀嚼肌肉收縮,改善咀嚼效率及咀嚼效能,促進顳下頜功能恢復[15]。此外,臨床對于修復體應用效果的評價不僅包括口腔各項功能的客觀方面,也包括患者的主觀評價,滿意度是決定修復體成功的重要、主觀評價指標之一[16]。本研究數據顯示,修復6個月后,試驗組語音功能、固位功能、咀嚼功能等滿意度高于對照組。進一步顯示了咬合重建固定義齒修復術的應用優勢。
研究發現,在語言、咀嚼、口腔感覺、唾液分泌、吞咽時,大腦起到重要調控作用,大腦皮層的不同區域有不同的作用[17]。咀嚼是下頜運動的主要功能之一,首先由腦干中基本中樞發出信號,隨后受大腦高級中樞神經系統調節。研究顯示,咀嚼運動可在一定程度上促進腦血管擴張,增加神經遞質釋放水平,進而通過化學、代謝、神經調節的方式對腦血流量產生影響[18]。研究指出,牙列缺損患者存在咀嚼效能降低、大腦血流量減少[19]。郭亞娟等[20]研究顯示,咀嚼運動可提高受試者大腦中動脈Vs、Vd、Vm,咀嚼運動時上頜骨缺損患者大腦動脈Vs、Vd、Vm較牙列完整者較低。可知,咀嚼不僅與口腔健康有關,也與大腦血流量的變化存在一定關系,分析牙列缺損對大腦血流的影響可能為預防腦部疾病提供另一思路。本研究數據顯示,修復6個月后兩組咀嚼狀態下大腦中動脈Vs、Vd、Vm均增加,且試驗組高于對照組,提示咬合重建固定義齒修復術可改善PD伴牙列缺損患者腦血流速度。分析原因,咬合重建固定義齒修復術可更有效改善咀嚼功能,進而通過神經、化學作用途徑對腦血流量進行調節,提高大腦動脈血流速度,增加腦血流量。
PD屬細菌感染性疾患,炎癥破壞最初出現于牙齦溝,逐步蔓延至牙周組織深部,最終引起牙齒松動、脫落[21]。多項研究證實,T細胞調節失衡及其刺激作用下產生的細胞因子均可能介導PD進展[22-23]。IL-23是一種前炎癥細胞因子,通過Th17細胞分泌具有強大致炎能力的細胞因子IL-17,導致多種炎癥疾病發生[24]。常煒等[25]研究顯示,PD患者血清IL-23、IL-17表達濃度與牙周臨床指標呈正相關,IL-23/IL-17軸在PD發生發展過程中發揮重要作用。PGE2水平主要由成纖維細胞與單核巨噬細胞產生,可促進膠原水解和牙槽骨吸收[26-27]。本研究創新性探討發現,修復6個月后試驗組齦溝液IL-23水平低于對照組,PGE2水平高于對照組。提示咬合重建固定義齒修復術可更有效調節齦溝液IL-23、PGE2水平,考慮與咀嚼功能改善,可有效維護、促進口腔健康有關。
綜上可知,咬合重建固定義齒修復術不僅能改善PD伴牙列缺損患者咀嚼功能、顳下頜功能,還能改善腦血流速度,調節齦溝液IL-23、PGE2水平,提高治療滿意度,效果確切。PD伴牙列缺損合并腦功能異常患者的修復與腦組織功能的好轉有待臨床進一步深入探討,以獲得更有力的依據為咬合重建修復、腦功能異常治療提供支持。

