乙型肝炎病毒相關慢加急性肝衰竭的MELD評分變化及意義
葛孝定 劉斐

[摘要]?目的?研究乙型肝炎病毒相關慢加急性肝衰竭(hepatitis?B?virus?associated?acute-on-chronic?liver?failure,HBV-ACLF)患者終末期肝病模型(model?for?end-stage?liver?disease,MELD)評分變化及其與預后的相關性。方法?回顧性分析2019年1月至2021年12月于杭州市西溪醫院接受治療的74例HBV-ACLF患者的臨床資料,根據預后將患者分為存活組(n=41)和死亡組(n=33)。比較兩組患者的MELD評分及甲胎蛋白(alpha?fetoprotein,AFP)、膽堿酯酶(choline?esterase,CHE)、乳酸(lactic?acid,Lac)水平,采用Logistic回歸分析探討HBV-ACLF患者預后的影響因素,繪制受試者操作特征曲線(receiver?operator?characteristic?curve,ROC曲線)評估MELD評分、AFP、CHE、Lac對HBV-ACLF患者預后的價值。結果?存活組患者的MELD評分、Lac水平均顯著低于死亡組,AFP、CHE水平均顯著高于死亡組(P<0.05);Logistic回歸分析結果顯示,MELD評分增加、AFP水平降低、CHE水平降低、Lac水平升高均為HBV-ACLF患者死亡的獨立危險因素(P<0.05);ROC曲線結果顯示,MELD評分、AFP、CHE、Lac均可有效預測HBV-ACLF患者的預后情況,曲線下面積分別為0.805、0.989、0.729、0.753。結論?HBV-ACLF死亡患者的MELD評分、Lac水平升高,AFP、CHE水平降低,MELD評分、AFP、CHE、Lac均為影響HBV-ACLF患者預后的重要因素,可作為預后轉歸評估的參考依據。
[關鍵詞]?乙型肝炎病毒相關慢加急性肝衰竭;終末期肝病模型;甲胎蛋白;膽堿酯酶;乳酸;預后
[中圖分類號]?R512.62??????[文獻標識碼]?A??????[DOI]?10.3969/j.issn.1673-9701.2023.13.004
Changes?and?significance?of?MELD?score?in?hepatitis?B?virus?associated?acute-on-chronic?liver?failure
GE?Xiaoding,?LIU?Fei
Department?of?Liver?Diseases,?Hangzhou?Xixi?Hospital,?Hangzhou?310023,?Zhejiang,?China
[Abstract]?Objective?To?study?the?correlation?between?the?score?of?model?for?end-stage?liver?disease?(MELD)?score?and?prognosis?in?patients?with?hepatitis?B?virus?associated?acute-on-chronic?liver?failure?(HBV-ACLF).?Methods?The?clinical?data?of?74?patients?with?HBV-ACLF?who?were?treated?in?Hangzhou?Xixi?hospital?from?January?2019?to?December?2021?were?retrospectively?analyzed?and?the?patients?divided?into?survival?group?(n=41)?and?death?group?(n=33)?based?on?the?prognosis.?The?MELD?score?and?the?levels?of?alpha?fetoprotein?(AFP),?choline?esterase?(CHE),?and?lactic?acid?(Lac)?were?compared?between?the?two?groups.?Logistic?regression?analysis?was?used?to?explore?the?factors?influencing?the?prognosis?of?patients?with?HBV-ACLF,?and?the?receiver?operator?characteristic?(ROC)?curve?was?drawn?to?evaluate?the?prognostic?value?of?MELD?score,?AFP,?CHE?and?Lac?in?patients?with?HBV-ACLF.?Results?MELD?score?and?Lac?level?in?survival?group?were?significantly?lower?than?those?in?death?group,?AFP?and?CHE?levels?were?significantly?higher?than?those?in?death?group?(P<0.05).?Logistic?regression?analysis?showed?that?increased?MELD?score,?decreased?AFP?level,?decreased?CHE?level?and?increased?Lac?level?were?independent?risk?factors?for?death?in?patients?with?HBV-ACLF?(P<0.05).?ROC?curve?results?showed?that?MELD?score,?AFP,?CHE?and?Lac?could?effectively?predict?the?prognosis?of?HBV-ACLF?patients,?and?the?areas?under?the?curve?were?0.805,?0.989,?0.729?and?0.753,?respectively.?Conclusion?MELD?score?and?Lac?level?were?increased?in?patients?with?HBV-ACLF?death,?while?AFP?and?CHE?levels?were?decreased.?MELD?score,?AFP,?CHE?and?Lac?are?all?important?factors?affecting?the?prognosis?of?patients?with?HBV-ACLF,?and?can?be?used?as?a?reference?for?prognosis?evaluation.
![]()
[Key?words]?Hepatitis?B?virus?associated?acute-on-chronic?liver?failure;?Model?for?end-stage?liver?disease;?Alpha?fetoprotein;?Choline?esterase;?Lactic?acid;?Prognosis
慢加急性肝衰竭(acute-on-chronic?liver?failure,ACLF)是基于慢性肝病的急性、亞急性肝功能失代償的臨床綜合征,乙型肝炎是肝衰竭的主要誘因之一[1]。正確、及時地評估肝衰竭不僅能提高患者的生活質量,還可降低病死率。終末期肝病模型(model?for?end-stage?liver?disease,MELD)評分在肝臟手術預后評估、風險及肝臟儲備方面優勢較大,是一個較為準確、客觀的評分系統。甲胎蛋白(alpha?fetoprotein,AFP)為胎兒合成肝細胞、卵黃囊的蛋白之一,成人的肝細胞并沒有合成AFP的功能,故AFP在成人肝細胞內的表達較低[2]。研究顯示,成人肝細胞在受損后再生而合成AFP,肝細胞受損再生過程中的AFP水平顯著上升,AFP在一定程度上可預測肝細胞的損傷狀況[3]。膽堿酯酶(choline?esterase,CHE)能反映肝臟的再生與合成功能,且不受短期干預措施干擾,其水平與病情嚴重程度具有一定相關性[4]。肝衰竭時由于代謝丙酮酸障礙、肝細胞壞死、機體耗能增加、外源性或內源性血管活性藥物增加、無氧糖酵解提升而使乳酸(lactic?acid,Lac)水平升高及清除Lac障礙。研究顯示,Lac與其他評分系統聯合評估肝病預后可使該評分系統的預測價值提高[5-6]。基于此,本研究回顧性分析乙型肝炎病毒相關慢加急性肝衰竭(hepatitis?B?virus?associated?acute-on-chronic?liver?failure,HBV-ACLF)患者的臨床資料,研究HBV-ACLF患者的MELD評分、AFP、CHE、Lac變化及其與預后的相關性,現將結果報道如下。
1??資料與方法
1.1??一般資料
回顧性分析2019年1月至2021年12月于杭州市西溪醫院接受治療的74例HBV-ACLF患者的臨床資料,納入標準:①符合《肝衰竭診治指南(2018年版)》[7]及《慢性乙型肝炎防治指南(2019年版)》[8]相關診斷標準;②年齡>30歲;③無肝移植史。排除標準:①伴有其他類型的肝炎病毒感染;②心、肺、腎等其他重要臟器功能不全者;③合并自身免疫性疾病;④合并其他急慢性感染;⑤合并惡性腫瘤。根據患者入院后3個月內的預后結局將其分為存活組(n=41)和死亡組(n=33),其中存活組患者男21例,女20例,年齡31~64歲,平均(51.26±4.65)歲;死亡組患者男17例,女16例,年齡32~66歲,平均(53.05±4.29)歲。兩組患者的性別、年齡比較,差異均無統計學意義(P>0.05),具有可比性。本研究經杭州市西溪醫院醫學倫理委員會審議通過[倫理審批號:2021年(科)倫審第39號],所有患者均簽署知情同意書。
1.2??方法
MELD評分:按照Mayo小組公布的MELD公式計算,MELD評分=3.8×ln[總膽紅素(mg/dl)]+?9.6×ln[血肌酐(mg/dl)]+11.2×ln(國際標準化比值)+6.4×病因(膽汁性或酒精性為1,其他為0)[9]。AFP、CHE、Lac檢測:住院后,抽取患者空腹靜脈血3ml,以3000轉/min離心15min,分離血清,采用貝克曼AU5800全自動生化分析儀;AFP、CHE使用放射免疫法檢測,Lac使用酶催化法檢測。
1.3??統計學方法
應用SPSS?20.0統計軟件對數據進行分析處理。計量資料均符合正態分布,以均數±標準差(![]() )表示,兩組間比較采用t檢驗,采用Logistic回歸分析探討HBV-ACLF患者預后的影響因素,繪制受試者操作特征曲線(receiver?operator?characteristic?curve,ROC曲線)并計算曲線下面積(area?under?the?curve,AUC)評估MELD評分、AFP、CHE、Lac對HBV-ACLF患者預后的價值。P<0.05為差異有統計學意義。
)表示,兩組間比較采用t檢驗,采用Logistic回歸分析探討HBV-ACLF患者預后的影響因素,繪制受試者操作特征曲線(receiver?operator?characteristic?curve,ROC曲線)并計算曲線下面積(area?under?the?curve,AUC)評估MELD評分、AFP、CHE、Lac對HBV-ACLF患者預后的價值。P<0.05為差異有統計學意義。
2??結果
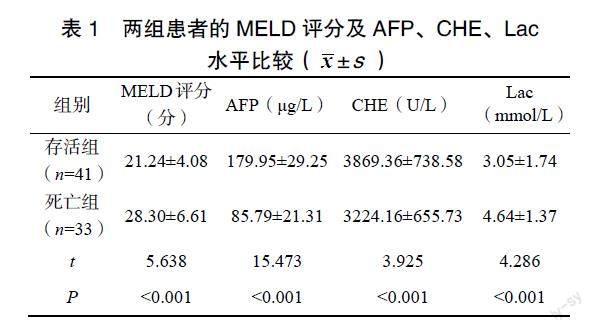
2.1??兩組患者的MELD評分及AFP、CHE、Lac水平比較
存活組患者的MELD評分、Lac水平均顯著低于死亡組,AFP、CHE水平均顯著高于死亡組(P<0.05),見表1。
2.2??影響HBV-ACLF患者預后的Logistic回歸分析
以預后為因變量,MELD評分、AFP、CHE、Lac為自變量進行Logistic回歸分析。結果顯示,MELD評分增加、AFP水平降低、CHE水平降低、Lac水平升高均為HBV-ACLF患者死亡的獨立危險因素(P<0.05),見表2。
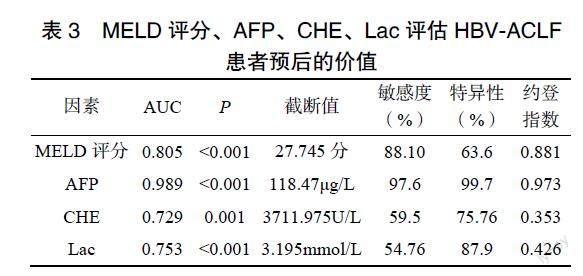
2.3??MELD評分、AFP、CHE、Lac評估HBV-ACLF預后的價值
ROC曲線結果顯示,MELD評分、AFP、CHE、Lac均可有效預測HBV-ACLF患者的預后情況(P<0.05),見表3。
3??討論
ACLF是多種因素引發的肝功能急速惡化,其基礎是慢性肝病,臨床癥狀表現為短時間內出現黃疸、腹水及凝血功能障礙[10]。乙型肝炎病毒感染是ACLF的主要發病因素,在肝衰竭中占87%~91%。HBV-ACLF病情危重,進展較快,且伴有諸多合并癥,病死率50%~90%[11]。及時、正確地預測HBV-ACLF患者的生存狀況及病情發展對降低病死率十分重要。
MELD評分是一個較為完善的評分系統,其評分依據膽紅素、國際標準化比值及血肌酐等客觀指標,能有效預測終末期肝病患者的預后狀況。本研究顯示,存活組患者的MELD評分顯著低于死亡組,提示MELD評分與HBV-ACLF患者的預后息息相關。此外Logistic回歸分析表明MELD評分為影響HBV-ACLF患者預后的重要因素。與苗靜等[12]研究結果一致。
肝細胞損傷后激活合成AFP基因,導致肝細胞中大量合成AFP。相關研究顯示,AFP參與調控肝細胞增殖,AFP水平在肝衰竭階段明顯升高提示肝細胞再生較為活躍,肝細胞再生速度對ACLF患者的預后產生直接影響;AFP水平升高說明患者有較好的預后,其原理為AFP會加快肝細胞再生及提升變異性蛋白水平,HBV-ACLF死亡患者的肝細胞壞死速度快于再生速度[13]。張鵬等[14]研究表明,HBV-ACLF不同預后患者的AFP水平存在較大差異,Logistic回歸分析發現,AFP水平是影響HBV-ACLF患者預后的危險因素。鄭敏等[15]研究顯示,存活組患者的AFP水平明顯高于死亡組,AFP預測HBV-ACLF患者預后的AUC為0.917。本研究結果與上述研究基本一致。
CHE是肝細胞合成的一種水解酶。當肝細胞壞死、變性時,肝臟合成CHE的能力衰退,導致CHE表達降低[16]。肝臟病變的發生、發展與CHE水平密切相關,肝臟病變越嚴重,肝細胞的合成能力就越低,導致CHE水平下降;肝功能恢復時,CHE表達明顯提升,因此CHE被認為是肝臟疾病病情評估的敏感指標。楊涓等[17]研究結果表明,死亡組患者的CHE水平明顯低于生存組,CHE在預測HBV-ACLF患者3個月死亡的AUC為0.612,敏感度和特異性分別為75.9%、65.3%。本研究顯示,存活組患者的CHE水平顯著高于死亡組,且Logistic回歸分析表明CHE水平為影響HBV-ACLF患者預后的重要因素。
Lac表達的高低反映人體器官功能及缺血低氧灌注狀況,與病死率及疾病危重程度有一定相關性,高乳酸血癥(Lac>10mmol/L)患者的病死率為78%左右[18]。Lac可對肝臟的微循環及氧代謝狀態進行有效評估,準確反映肝衰竭患者的肝損傷程度、疾病進展及對治療的反應性,對肝衰竭患者預后的臨床價值較高。姚運海等[19]研究MELD聯合Lac評估HBV-ACLF患者預后的價值,結果發現,好轉組患者的Lac明顯低于未愈組,Lac預測HBV-ACLF患者預后的AUC為0.804。本研究顯示,死亡組患者的Lac水平顯著高于存活組,提示Lac水平與疾病預后狀況具有一定相關性,此外Logistic回歸分析表明Lac水平為HBV-ACLF患者預后的重要因素。
綜上所述,HBV-ACLF死亡患者的MELD評分、Lac水平明顯較高,AFP、CHE水平明顯較低,MELD評分、AFP、CHE、Lac均為影響HBV-ACLF患者預后的重要因素,可作為預后轉歸評估的參考依據。
[參考文獻][1] 覃小賓,?張榮臻,?吳聰,?等.?慢加急性肝衰竭的免疫治療[J].?臨床肝膽病雜志,?2021,?37(11):?2696–2700.
[6] 李會,?王永剛,?蘇海濱.?血乳酸水平在評估肝衰竭患者預后中的應用[J].?臨床肝膽病雜志,?2020,?36(11):?2609–2612.
[18] AHMED?H?H,?DE?BELS?D,?ATTOU?R,?et?al.?Elevated?lactic?acid?during?ketoacidosis:?Pathophysiology?and?management[J].?J?Transl?Int?Med,?2019,?7(3):?115–117.

