經肛門與經腹壁取標本機器人輔助下直腸前切除術的近期療效對比
燕東 王赫 杜斌斌 王濤 張維勝 楊熊飛
編者按 結直腸癌是全球范圍內最常見的惡性腫瘤之一,其發病率與死亡率呈逐年上升趨勢。自2002年Weber首次報道了2例機器人手術系統輔助結腸良性病手術以來,機器人手術系統憑借其技術優勢,已廣泛應用于結直腸癌手術治療,成為當代外科手術的新潮流。
歷經20余年發展,以腹腔鏡為主流的微創技術在結直腸腫瘤外科中的應用發生了翻天覆地的變化。微創手術是當代外科發展的主要方向之一,機器人外科手術則是微創外科的新方向。與腹腔鏡手術比較,機器人手術系統在人體工程學、立體視野以及克服操作局限性等方面優勢顯著,因而在狹小的骨盆空間內處理復雜的直腸癌手術時,機器人手術系統發揮了關鍵性的作用。此外,隨著機器人輔助下完整系膜切除技術的不斷改進,結直腸手術在淋巴清掃時層面的顯露、血管的裸化以及神經的保護等方面的優勢顯著,保證了手術完成的標準化和精準化。隨著器械不斷進步和大樣本研究的開展,機器人直腸癌手術的安全性和有效性已得到肯定。
機器人結直腸癌手術在我國發展迅速,不僅手術量增長迅猛,而且創新了很多術式。機會與問題并存,腫瘤根治效果與手術安全性之間的權衡與取舍,是外科領域永恒的話題。隨著手術技術及手術器械的不斷發展和人們生活水平的不斷提升,患者對于術后生活質量的追求不斷提高,功能保留手術必將成為結直腸癌手術中的熱點話題。展望未來,新輔助治療、人工智能及免疫治療等熱點領域持續更新,為結直腸腫瘤的診治提供了更多的循證醫學證據,相信新的研究成果將會造福更多患者。
摘 要 目的:比較經肛門與經腹壁取標本機器人下直腸前切除術的近期臨床療效。方法:回顧性分析2018年1月—2021年1月在甘肅省人民醫院肛腸科135例行機器人直腸癌前切除術患者的臨床資料。按手術入路不同將納入的患者分為對照組和經自然腔道標本取出手術(Natural Orifice Specimen Extraction Surgery,NOSES)組,其中對照組經腹壁取出標本(72例),NOSES組經肛門取出標本(63例),比較兩組患者基本資料、術中和術后相關指標、并發癥發生率和隨訪情況。結果:與對照組相比,NOSES組術后排氣時間、流質飲食時間、下床活動時間和術后住院時間均明顯縮短(P<0.05),并且術后第1d疼痛評分較低(P<0.05)。兩組手術時間、術中失血量、術后3個月肛門功能評分、淋巴結清掃數、病理學分型、分級和AJCC分期相比,差異無統計學意義(P>0.05);兩組術后并發癥發生率分別為6.3%(4/63)和8.3%(6/72),差異無統計學意義(P>0.05)。NOSES組平均隨訪10.3月,對照組平均隨訪11.5月,兩組患者隨訪過程中均無腫瘤復發,無腹壁切口疝、造口旁疝、造口壞死等嚴重并發癥。結論:經肛門取出標本機器人輔助下直腸癌前切除術術后疼痛感顯著減輕,術后下床活動時間明顯縮短,更有利于胃腸道功能的快速恢復,且具有更好的腹部術后美容效果。
關鍵詞 直腸癌;直腸前切除術;機器人輔助手術;經肛門手術;自然腔道
中圖分類號 R657.1 文獻標識碼 A 文章編號 2096-7721(2023)03-0199-09
Short-term outcomes of robot-assisted anterior resection with transanal and transabdominal retrieval of the specimen for rectal cancer: a comparative study
YAN Dong, WANG He, DU Binbin, WANG Tao, ZHANG Weisheng, YANG Xiongfei
(Department of Anorectal Surgery, Gansu Provincial Hospital/Clinical Medical Research Center of Anorectal Diseases in Gansu Province, Lanzhou 730000, China)
Abstract Objective: To compare short-term outcomes of robot-assisted anterior resection with transanal and transabdominal retrieval of the specimen for rectal cancer. Methods: 135 patients underwent robot-assisted anterior resection for rectal cancer with transabdominal and transanal retrieval of the specimen from January 2018 to January 2021 were included in this study. The selected patients were divided into the control group (n=72) and the Natural orifice specimen extraction surgery (NOSES) group (n=63) based on different surgical approaches. Patients perioperative data, postoperative complications, and follow-up results were compared between the two groups. Results: Compared to the control group, the NOSES group had shorter time to first flatus and liquid diet, earlier onset time of postoperative off-bed activities, less length of hospital stay, and less pain score one day after surgery, the differences were statistically significant(P<0.05). There were no significant differences between the two groups on the operative time, volume of blood loss, Wexner score 3-month after surgery, the pathological type, pathological grading, and AJCC stage (P>0.05). The incidence of postoperative complications in the two groups was 6.3% (4/63) and 8.3% (6/72) respectively, and the difference was not statistically significant (P>0.05). Patients in the NOSES group were followed up with an average time of 10.3 months, and patients in the control group were 11.5 months. No serious complications were found during the follow-up in the two groups. Conclusion: Robot-assisted anterior resection with transanal retrieval of the specimen for rectal cancer has less pain after surgery, earlier onset time of postoperative off-bed activities, quicker recovery of gastrointestinal function, and better abdominal cosmetic effect.
Key words Rectal cancer; Anterior resection for rectal cancer; Robot-assisted surgery; Transanal surgery; Natural orifice
近年來,我國結直腸癌發病率和死亡率均逐年上升,并且城市地區結直腸癌的發病率和死亡率均高于農村地區[1-4]。目前,腹腔鏡及機器人結直腸癌手術因其創傷小、恢復快等特點得到患者和醫師廣泛認同,但傳統腹腔鏡及機器人結直腸癌手術需在患者腹部取5~6cm小切口取出標本,這引起的術后疼痛和切口相關并發癥抵消了腹腔鏡手術的部分微創優勢[5]。經自然腔道內鏡手術(Natural Orifice Transluminal Endoscopic Surgery,NOTES)的出現徹底改變了傳統外科手術理念,其優勢體現在術后腹壁無瘢痕,功能障礙少,同時有良好的近、遠期效果[6],但該術式存在的技術難點卻限制了其臨床推廣。經自然腔道取標本手術作為橋梁,巧妙地結合了微創手術的操作技巧和NOTES的“無切口理念”,使結直腸癌手術創傷進一步減小,為微創理念找到了新的方向。目前結直腸癌經自然腔道標本取出手術(Natural Orifice Specimen Extraction Surgery,NOSES)的應用并不廣泛,多數研究受限于樣本量較小,手術的安全性、有效性和近期臨床療效有待進一步探討。本研究回顧性比較2018年1月—2021年1月甘肅省人民醫院肛腸科收治的135例行機器人直腸癌前切除術患者的臨床資料(對照組72例,NOSES組63例),旨在探討經肛門與經腹壁取標本機器人下直腸前切除術的安全性、有效性和近期療效。
1 資料與方法
1.1 一般資料
回顧性比較2018年1月—2021年1月甘肅省人民醫院肛腸科確診并行機器人直腸前切除術的135例直腸癌患者的臨床數據,其中42例以腹痛、里急后重為主要臨床表現,93例以便血、大便性狀改變為主要臨床表現。根據患者手術方案不同分為對照組和NOSES組,其中72例患者采用常規機器人手術治療方案經腹壁取出標本,年齡(60.5±7.3)歲;63例患者采用機器人NOSES手術治療方案經肛門取出標本,年齡(59.7±7.3)歲。患者入院后直腸指診、電子結腸鏡檢查取活檢證實為直腸腺癌、粘液腺癌、乳頭狀癌或未分化癌,且腫瘤距肛緣距離≤15 cm,術前CT或MRI判斷腫瘤臨床分期及浸潤程度。患者均行機器人手術且自愿選擇經腹壁或經肛門取出標本,術前簽署知情同意書。本研究經甘肅省人民醫院倫理委員會批準。2組患者一般資料比較無統計學差異(P>0.05),見表1。
病例納入標準:①術前腸鏡示腫瘤距肛緣距離≤15cm,病理活檢為直腸癌,AJCC分期0-Ⅲ期;②無盆腹腔轉移或遠處轉移;③一般情況可耐受手術。排除標準:①術前行新輔助放、化療;②CT或MRI提示腫瘤T4或進展期;③合并穿孔、梗阻或行急診手術;④腫瘤侵犯至相鄰其他臟器;⑤腫瘤侵犯至肛提肌無法保肛行Miles術。腫瘤分期標準參考美國癌癥聯合委員會AJCC/國際抗癌聯盟UICC結直腸癌TNM分期系統(第7版)[7]。
1.2 方法
手術由同一團隊完成。患者術前準備同腹腔鏡手術。
1.2.1 機器人直腸前切除術經腹壁取出標本
對照組患者氣管插管全身麻醉后,取截石位,頭高腳低,左高右低體位。采用“五孔法”,于臍部偏右上方3~4cm處置機器人觀察孔A,12mm口徑;麥氏點處置機械臂操作孔R1,8mm口徑;平觀察孔水平左鎖骨中線處置機械臂操作孔R2,8mm口徑;平觀察孔水平左腋前線處置機械臂操作孔R3,8mm口徑;觀察孔右下8cm處置助手孔C,5mm或12mm口徑。機械臂R1選用機器人專用超聲刀(電凝鉤),機械臂R3選用單孔雙極電凝抓鉗,術中以14mmHg壓力維持氣腹。
手術過程如下:①暴露術區:中間入路,移動大網膜和小腸至右季肋區,將乙狀結腸和直腸與后腹膜交界的腸系膜牽拉至上外側,游離腹主動脈血管分叉。對于女性患者,第二助手使用舉宮器協助暴露手術視野。②游離血管:起始于骶髂水平,進入Tolt間隙向上逆行分離腸系膜,充分游離腸系膜下動、靜脈,Hem-o-lok夾閉根部并離斷,同時清掃相應淋巴結,此過程注意保護下腹下神經叢。③側腹膜游離:將乙狀結腸牽拉至右側,向外側游離臟、壁腹膜間隙,此過程注意避免損傷輸尿管。④降結腸、乙狀結腸和直腸游離:沿輸尿管上方與腎前筋膜水平游離降結腸及乙狀結腸,此過程注意避免損傷盆腔自主神經。起始于骶前游離直腸系膜、血管及周圍淋巴結,游離直腸至腫瘤近端10~15cm及腫瘤下緣>2cm處。⑤吻合:離斷遠端腸管;左下腹取小切口,距腫瘤>10cm處用直線切割器離斷乙狀結腸,吻合器砧頭置于近端腸管;還納近端腸管并關閉切口,重建氣腹,在機器人輔助下行乙狀結腸-直腸端端吻合。
1.2.2 機器人直腸前切除術經肛門取出標本
NOSES組手術過程:①腹腔操作:主要在機器人輔助下完成,該過程同經腹壁取出標本手術1~4;②取標本操作:經肛門離斷、拖出標本、荷包縫合,完成結直腸(肛管)端端吻合。
完成腹部手術操作后由助手充分擴肛,腸腔開放前用哈巴狗鉗頭鉗夾阻斷近端腸管,防止其內容物下行;距腫瘤下緣>2cm處封閉腫瘤下切緣直腸壁,腸管預游離處以碘伏紗布環繞隔離,防止腸內容物污染腹腔,經盆腔或經肛門切斷直腸,盆腹腔以大量稀釋碘伏溶液和蒸餾水沖洗徹底;經肛置入無菌標本袋保護保留的直腸和斷端,經肛伸入卵圓鉗拖出標本和近端腸管斷端,在肛緣附近行荷包縫合、置入吻合器抵釘座、結扎,送回盆腔;沖洗盆腹腔,經肛伸入吻合器自直腸殘端中心處穿出,機器人輔助下行乙狀結腸-直腸端端吻合;腸充氣實驗證實吻合效果,盆腔放置引流管,關閉盆底腹膜(如圖1~4)。
1.3 觀察指標
手術時間(從切皮置入Trocar開始到切口縫合完畢,不包括機器人機械臂的安裝和準備時間)、術中出血量[以1g血=1ml血,出血量(ml)=(吸引量-沖洗量)+紗布蘸血量(干大紗布完全浸濕約50ml,濕大紗布完全浸濕約30ml,小紗布條完全浸濕約5ml)]、排氣時間(患者肛門排氣、肛管引流袋鼓脹或腹部腸造口袋鼓脹)、流質飲食時間、下床活動時間、引流時間、術后住院時間(患者一般情況可,生命體征平穩,無特殊不適,無并發癥即可出院)、術后第1d疼痛評分(采用數字疼痛評分法評估術后疼痛狀況,7~10分為重度疼痛,4~6分為中度疼痛,1~3分為輕度疼痛,0分為無痛)、術后3個月肛門功能Wexner評分[8](0分表示正常,20分表示完全失禁;得分越低,肛門功能情況越好,反之越差)、術后并發癥Clavien-Dindo分級[9]、總費用及病理結果。
1.4 隨訪
患者出院后隨訪參考《中國結直腸癌診療規范(2020年版)》[10],①病史和體檢、血CEA、CA19-9檢測;②胸、腹部及盆腔CT或MRI;③電子結腸鏡檢查;④對疑似復發及遠處轉移的患者可考慮行PET-CT檢查。隨訪時間截至2020年10月。
1.5 統計學方法
所有數據采用SPSS 20.0軟件進行統計學分析。計量資料比較采用t檢驗或非參數檢驗,以均數±標準差(x±s)表示;計數資料采用 χ2檢驗或Fisher精確檢驗,以例數(百分比)[n(%)]表示;等級資料組間比較采用秩和檢驗,檢驗水準α=0.05。
2 結果
2.1 術中和術后情況
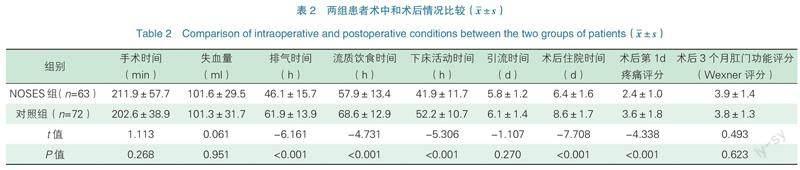
兩組患者手術均順利完成,無中轉開腹。與對照組比較,NOSES組排氣時間、流質飲食時間、下床活動時間、術后住院時間和術后第1d疼痛評分明顯少于/短于對照組(P<0.05)。兩組手術時間、失血量、引流時間和術后3個月肛門功能Wexner評分相比,差異無統計學意義(P>0.05),見表2。
2.2 并發癥和住院費用情況
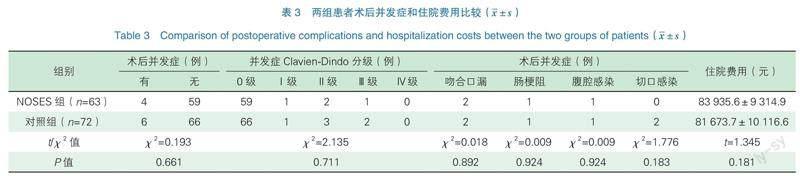
兩組患者圍手術期均未發生死亡。對照組術后并發癥出現6例,分別為吻合口漏2例、腸梗阻1例、腹腔感染1例、切口感染2例。NOSES組術后并發癥發生4例,其中吻合口漏2例、腸梗阻1例、腹腔感染1例。對照組2例吻合口漏二次手術行回腸保護性造口術后癥狀好轉,1例腸梗阻患者給予胃腸減壓、補液和抗感染治療后癥狀好轉,1例腹腔感染和2例切口感染患者給予抗感染等保守治療后癥狀好轉。NOSES組1例吻合口漏二次手術行回腸保護性造口術后癥狀好轉,其余3例并發癥經保守對癥治療后好轉。兩組術后并發癥發生率和住院費用相比,差異無統計學意義(P>0.05),見表3。
2.3 腫瘤學指標
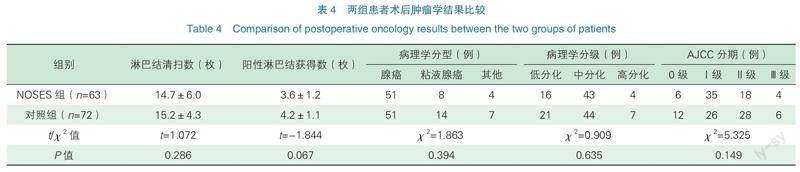
兩組淋巴結清掃數、陽性淋巴結獲得數比較,差異無統計學意義(P>0.05);兩組術后病理分型、分級和AJCC分期比較,差異無統計學意義(P>0.05),見表4。
2.4 隨訪
NOSES組63例(失訪3例),隨訪6~24個月,平均隨訪10.3月,55例術前癥狀消失,無腹痛、便血、大便性狀改變等癥狀,直腸指診未觸及腫物;5例術后輕度吻合口狹窄,經擴肛后對癥治療后癥狀緩解;1例老年患者因其他基礎疾病死亡。對照組72例(失訪5例)隨訪6~24個月,平均隨訪11.5月,65例術前癥狀好轉,直腸指診未觸及腫物,2例老年患者因其他基礎疾病死亡。兩組患者隨訪過程中均無復發,無腹壁切口疝、造口旁疝、造口壞死等嚴重并發癥。
3 討論
目前,手術切除仍是直腸癌根治的首選方法。腹腔鏡微創手術因創傷小、恢復快等特點成為當前結直腸外科手術的主流發展趨勢。然而,傳統腹腔鏡結直腸癌手術需在患者腹部取5~6cm左右輔助切口用以提取腫瘤標本,這可能導致切口相關并發癥的發生,且術后腹部美容效果較差,影響了結直腸癌微創手術的效果。2010年,王錫山等人[11]應用NOTES技術通過人體自然腔道完成直腸癌手術,但技術要求高、預防腹腔感染難度大和手術視野暴露困難等問題阻礙了該術式的進一步推廣。2013年,王錫山[12]提出結直腸經自然腔道取出標本手術,該手術巧妙結合了腹腔鏡手術的操作技巧和NOTES手術的“無切口理念”,醫師使用腹腔鏡器械、透射電鏡(Transmission Electron Microscopy,TEM)、軟質內鏡或機器人等設備完成盆腹腔內手術操作后通過人體自然腔道(陰道或直腸肛門)取出標本,既不影響腫瘤根治效果,又可避免腹壁切口,且擁有良好美容效果,展現了微創手術的優勢。
本研究NOSES組術后排氣時間、流質飲食時間、下床活動時間和術后住院時間均短于對照組(P<0.05),顯示機器人直腸癌手術有利于患者術后胃腸道功能的快速恢復。經腹壁取出標本時的手術切口疼痛會刺激患者機體,從而引起機體內環境紊亂,延長康復時間且不利于早期活動和經口飲食[13]。NOSES手術避免腹壁切口,可以降低術后機體應激反應,對抑制和減弱應激信號向心傳導、減輕應激、緩解疼痛、加快術后康復有顯著效果。
本研究兩組術后并發癥發生率無明顯差異(P>0.05),與Saurabh B等人[14]的研究結果不同,這可能與本研究納入樣本量較小有關,但也顯示出機器人直腸癌手術經肛門取出標本并未增加術后并發癥的風險。經腹壁取標本手術的腹壁切口所致的疼痛會限制呼吸幅度、影響休息深度、妨礙下地活動、阻礙有效咳痰,可導致患者圍手術期合并癥的加重和并發癥的發生。腹型肥胖患者BMI較高且腹壁松弛、肌肉薄弱,腹壁切口極易發生脂肪液化、延緩傷口愈合、切口疝等嚴重切口相關并發癥[15]。直腸癌NOSES手術避免了腹部輔助切口,有利于減少腹壁創傷造成的神經損傷,更符合功能外科理念,其較好的美容效果有助于緩解患者術后情緒波動,鼓勵患者咳痰和早期下床活動也可以減少肺部感染、深靜脈血栓等并發癥的發生,有利于機體代謝活動和胃腸道功能恢復。
直腸癌NOSES手術主要通過直腸肛門或陰道兩種途徑取出標本。根據腫瘤位置、取標本和消化道重建方式的不同,又可歸納為3類:①外翻切除式,標本經直腸外翻至體外切除,主要適用于低位直腸腫瘤;②拉出切除式,標本經自然腔道拉出至體外后切除,主要適用于中位直腸腫瘤;③切除拖出式,體內切除標本后經自然腔道拖出體外,適用于高位直腸和各部位結腸腫瘤,該術式應用范圍最為廣泛[16]。經肛門取出標本適用于腫瘤體積較小、標本容易取出的患者。本團隊總結經驗發現,切除拖出式直腸癌NOSES手術同樣適用于高位和中位直腸腫瘤,前提是手術團隊需嫻熟掌握規范的腔鏡下消化道重建技術,不會因在腹腔內行近端腸管包埋抵釘座而增加額外的手術風險。手術過程中,為了應對腸腔開放時腸內容物外溢污染腹腔的風險,在打開腸腔前,用“哈巴狗”鉗頭輕輕夾閉近端腸腔,阻斷腸內容物下行;同時在腸管預離斷處周圍用碘伏紗條包繞進行隔離保護。其次,閉合狀態下行荷包縫合后再開放腸腔可以有效降低腹腔污染的風險。此外,當腫瘤標本同時滿足經肛門和經陰道取出時,優先選擇經肛門取出標本更符合功能外科的要求,以避免損傷陰道。
無菌無瘤原則是結直腸腫瘤手術的基本原則。NOSES手術受質疑的就是關于無菌和無瘤原則的把控,如標本經自然腔道拖出過程中會不會有腫瘤種植風險;經自然腔道置入吻合器抵釘座或腹腔內開放腸腔操作會不會違背無菌操作導致腹腔感染。本團隊總結經驗發現,NOSES手術術前嚴格腸道準備、術中大量稀釋碘伏生理鹽水沖洗盆腹腔、使用碘伏紗條隔離保護腸壁和采用無菌標本袋隔離標本可以極大程度降低腫瘤種植和腹腔感染的風險。NOSES切除拖出式是較好遵循無菌無瘤原則的一種手術方式,該術式在體內完全離斷標本后再經自然腔道拖出,所以在拖出過程中即使腫瘤組織受到擠壓,由于已經與機體血液和淋巴系統隔斷,不會有腫瘤細胞通過血液或淋巴逆行的風險;而且正確使用無菌保護套隔離腫瘤標本,在保護套內外使用醫用透明質酸鈉充分潤滑可以降低阻力、減輕標本拖出過程中對直腸肛門壁的摩擦。
綜上所述,機器人直腸癌全系膜切除術經肛門取出標本與經腹壁取出標本具有相似的腫瘤根治效果,機器人直腸癌NOSES手術胃腸道功能恢復快、疼痛小、下床活動時間快、安全、有效,值得臨床推廣應用。但本研究為單中心回顧性研究,且隨訪時間較短。因此,機器人直腸癌全系膜切除術經肛門取出標本的遠期療效、長期生存率和患者生活質量改善狀況有待大樣本隨機對照研究的進一步論證。
參考文獻
[1] 鄭榮壽, 孫可欣, 張思維, 等. 2015年中國惡性腫瘤流行情況分析[J].中華腫瘤雜志, 2019, 41(1): 19-28.
[2] Heald R J, Ryall R D. Recurrence and survival after total mesorectal excision for rectal cancer[J]. Lancet, 1986, 1(8496): 1479-1482.
[3] Schnitzbauer V, Gerken M, Benz S, et al. Laparoscopic and open surgery in rectal cancer patients in Germany: short and long-term results of a large 10-year population-based cohort[J]. Surg Endosc, 2020, 34(3): 1132-1141.
[4] 方錢, 徐洪根, 馬進, 等. 腹腔鏡與開腹Dixon手術治療直腸癌的比較[J]. 中國微創外科雜志, 2019, 19(7): 600-602, 613.
[5] ZHOU S C, WANG X W, ZHAO C D, et al. Comparison of short-term and survival outcomes for transanal natural orifice specimen extraction with conventional mini-laparotomy after laparoscopic anterior resection for colorectal cancer[J]. Cancer Manag Res, 2019, 11(59): 39-48.
[6] 王錫山. 結直腸腫瘤類-NOTES術之現狀及展望[J]. 中華結直腸疾病電子雜志, 2015, 4(4): 11-16.
[7] Edge S B, Compton C C. The American Joint Committee on Cancer: the 7th edition of the AJCC cancer staging manual and the future of TNM[J]. Ann Surg Oncol, 2010, 17(6): 1471-1474.
[8] 趙曉堂, 戴雷, 盧云, 等. 4種量表對低位直腸癌保肛患者的肛門功能的評價[J]. 臨床醫學研究與實踐, 2016, (1): 1-3, 15.
[9] Clavien P A, Barkun J, De Oliveira M L, et al. The Clavien-
Dindo classification of surgical complications: five-year experience[J]. Ann Surg, 2009, 250(2): 187-196.
[10] 中國結直腸癌診療規范(2020年版)[J]. 中華外科雜志, 2020, 58(8): 561-585.
[11] 王錫山, 崔濱濱, 劉正, 等. 經陰道人路直腸腫瘤切除術二例[J]. 中華胃腸外科雜志, 2011, 2(5):
325-326.
[12] 王錫山. 結直腸腫瘤治療的微創和功能外科理念在實踐與探索中前行[J]. 中華結直腸疾病電子雜志, 2013, 2(3): 106-108.
[13] Minjares-granillo R, Dimas B A, Lefave J J, et al. Robotic left-sided colorectal resection with natural orifice IntraCorporeal anastomosis with extraction of specimen: the NICE procedure. A pilot study of consecutive cases[J]. Am J Surg, 2019, 217(4):?670-676.
[14] Saurabh B, Chang S C, Ke T W, et al. Natural orifice specimen extraction with single stapling colorectal anastomosis for laparoscopic anterior resection: feasibility, outcomes, and technical considerations[J]. Dis Colon Rectum, 2017, 60(1): 43-45.
[15] 沈薦, 熊天宇, 李江媛, 等. 肥胖對男性直腸癌腹腔鏡低位前切除手術的影響[J]. 中國微創外科雜志, 2020, 20(5): 413-416.
[16] 邢光遠, 李曉勇. 我國結直腸腫瘤經自然腔道取標本手術的發展現狀[J]. 中國微創外科雜志, 2020, 26(6): 557-560.

