術前AGILE衰弱評估對老年骨科患者術后壓力性損傷風險的影響
高繼紅,鄭雅婷,康保絮,韓海濤,姜淑偉,王志浩,張秋潔*
(1.山東大學齊魯醫院 山東濟南 250012;2.山東大學護理與康復學院)
衰弱是指老年人生理儲備下降導致機體易損性增加、抗應激能力減退的非特異性狀態[1]。衰弱患者的不良結局發生率更高,例如并發癥、搶救失敗、非同期出院以及多個外科專科的短期和長期死亡率[2-4]。壓力性損傷是影響全球老年骨科住院患者的常見術后并發癥,給患者和醫療系統帶來沉重的負擔,尤其是衰弱老年人群。衰弱是壓力性損傷的重要危險因素,然而國際上暫缺乏統一的衰弱測量工具,且對老年骨科手術患者使用的衰弱評估工具具有較大的差異性。AGILE衰弱風險評估量表是一種快速可靠的多維衰弱評估工具[5]。本研究以此為基礎,探討AGILE衰弱風險評估量表衰弱評估與老年骨科患者術后壓力性損傷風險變化的相關性。現報告如下。
1 對象與方法
1.1 研究對象 隨機選取山東大學齊魯醫院2021年5月1日~2022年12月31日符合納入標準且擬行骨科手術治療的患者為研究對象,收集住院信息、實驗室檢查等相關資料。納入標準:年齡≥60歲;全身麻醉下行擇期/限期骨科手術;同意參加本研究并簽署知情同意書。排除標準:因認知功能障礙、視力障礙、語言溝通障礙、嚴重聽力受損和精神疾病無法正常溝通和配合資料收集的患者;因疾病和治療等原因導致手部關節活動受限,無法測量握力的患者。
1.2 調查工具 ①AGILE衰弱評估量表:評估骨科手術老年患者的衰弱狀態,分析衰弱對術后護理不良事件發生風險的影響。AGILE衰弱評估量表包括軀體、精神、營養、社會經濟4個領域在內的共10個條目。0分為無衰弱,1~3分為輕度衰弱組,4~7分為中度衰弱組,8~10為重度衰弱。②壓力性損傷風險評估量表:Braden量表由感官知覺、濕度、活動能力、移動能力、營養狀態、摩擦力和剪切力6個主條目組成。風險因素評分范圍為1~4分,1分代表“完全受限”,4分代表“無損害”。記錄每個分量表的分值,并將分量表分數相加表示壓力性損傷發生風險。Braden量表分數范圍為6~24分,分數越低表明壓力性損傷形成的風險越高。15~18分表示低危,13~14分表示中危,10~12分表示高危,≤9分表示極高危。我們將術后較術前風險等級增大定義為“風險升高”,風險等級未發生變化定義為“風險不變”。本研究中共有術后壓力性損傷風險評分、術后壓力性損傷風險等級、壓力性損傷術后等級變化3個結局指標。
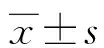
2 結果
2.1 老年骨科手術患者特征和衰弱現狀 共納入192例患者,男73例(38.0%),女119例(62.0%);年齡(68.51±6.21)歲,<74歲患者占比83.33%;體質量指數(BMI)異常占比71.26%。根據AGILE衰弱評估量表評估結果,無衰弱18例(9.4%),輕度衰弱121例(63.02%),中重度衰弱53例(27.60%)。
2.2 不同衰弱程度骨科老年患者術前基線資料比較 見表1。

表1 不同衰弱程度骨科老年患者術前基線資料比較[M(P25,P75)]
2.3 不同衰弱程度骨科老年患者術后壓力性損傷發生風險比較 見表2。

表2 不同衰弱程度骨科老年患者術后壓力性損傷發生風險比較
2.4 骨科老年患者壓力性損傷術后風險得分單因素分析 見表3。

表3 骨科老年患者壓力性損傷術后風險得分單因素分析[M(P25,P75)]
2.5 衰弱程度與老年骨科患者術后壓力性損傷風險等級的關系 術后壓力性損傷風險等級的有序Logistic回歸分析結果顯示,AGILE衰弱程度增加和總膽固醇異常是骨科老年手術患者術后壓力性損傷風險等級增加的獨立危險因素,BMI是術后壓力性損傷風險等級的保護因素(P<0.05)。中度衰弱組老年骨科患者的術后壓力性損傷風險增加1個等級的可能性是輕度衰弱組的2.261倍,OR=2.261;總膽固醇異常的老年骨科患者術后壓力性損傷風險增加1個等級的可能性是輕度衰弱組的2.569倍,OR=2.569;老年骨科患者術后壓力性損傷風險等級隨著BMI的增加而降低,OR=0.896。見表4。
2.6 衰弱程度與老年骨科患者術后壓力性損傷風險等級變化的關系 以術后壓力性損傷風險等級變化為因變量進行單因素Logistic回歸分析,結果顯示,老年骨科患者術后壓力性損傷風險等級改變與年齡、AGILE衰弱評估量表分組、血小板是否正常、纖維蛋白原是否正常、白蛋白是否正常和總膽固醇是否正常相關(P<0.05)。見表5。將差異有統計學意義的變量作為自變量納入多因素Logistic回歸模型中,同時加入AGILE衰弱評估量表評分為0分(無衰弱)的患者。分析提示,中度衰弱、白蛋白異常與膽固醇異常是術后壓力性損傷風險等級升高的獨立危險因素。中重度衰弱組術后壓力性損傷風險等級升高的概率是無衰弱組的7.305倍,輕度衰弱組相較于無衰弱組術后壓力性損傷等級升高的概率差異無統計學意義,白蛋白異常的老年骨科患者術后壓力性損傷風險等級升高的概率是白蛋白正常人群的3.028倍,膽固醇異常的骨科老年患者術后壓力性損傷風險等級升高的概率是膽固醇正常人群的3.100倍。見表6。

表5 骨科老年患者術后壓力性損傷風險等級變化的單因素Logistic回歸分析

表6 骨科老年患者術后壓力性損傷風險等級變化的多因素Logistic回歸分析
2.7 白蛋白、膽固醇、AGILE衰弱評估與三者聯合對老年骨科患者術后壓力性損傷風險等級升高的預測效能比較 AGILE衰弱評估量表預測骨科老年患者術后壓力性損傷風險等級升高ROC曲線的AUC為0.612(0.528,0.696),白蛋白分組預測術后壓力性損傷風險等級升高ROC曲線的AUC為0.578(0.490,0.667),膽固醇分組預測術后壓力性損傷風險等級升高ROC曲線的AUC為0.574(0.486,0.663),三者聯合預測術后壓力性損傷風險等級升高ROC曲線的AUC為0.700(0.620,0.780)。AGILE衰弱程度分組、術前總膽固醇分組和白蛋白分組聯合的AUC明顯大于單項的預測價值,三者聯合預測的正確指數明顯高于單項(P<0.05)。見圖1、表7。

圖1 AGILE衰弱程度、白蛋白分組、總膽固醇分組及三者聯合對骨科老年患者術后壓力性損傷風險等級升高的ROC曲線

表7 AGILE衰弱程度、白蛋白分組、總膽固醇分組及三者聯合對骨科老年患者術后壓力性損傷風險等級升高的預測效能比較
3 討論
本研究192例患者中,174例(90.63%)為衰弱患者。老年人群中骨科手術數量的增加、手術人群中衰弱的高患病率以及衰弱的老年手術患者護理不良事件發病率和病死率的增加,都強調了在骨科領域增加對衰弱關注的重要性。衰弱是手術不良反應的首位獨立危險因素,美國《優化老年手術患者術前評估指南》及我國老年術前評估專家均提倡,針對老年術前患者應開展衰弱評估[6-7]。骨科中將衰弱篩查作為常規外科風險評估的一部分,有幾個潛在優點。衰弱評估有助于骨科醫生對患者進行適當的風險分層,并就即使是相對較小的、低壓力的手術,也會增加不良后果的風險向衰弱患者提出建議。衰弱也與手術后較高的醫療保健費用有關[8]。常規衰弱篩查通過確定從資源分配中受益最多的患者來降低醫療保健成本和使用[9]。
AGILE評估時間約2.5 min,在需要可靠評估工具且管理時間短的護理環境中特別適用,并易取得老年患者的配合。盡管Fried衰弱表型被廣泛應用,但僅測量了衰弱的軀體領域[10],而認知、營養等因素與長期家庭護理、慢性殘疾和死亡等不良結局密切相關。衰弱指數雖然徹底評估了衰弱所有領域,但過多且繁瑣的評估內容和較長的評估時間易產生混雜干擾。此外,基于老年綜合評估收集數據,才能完成高效衰弱評估。而AGILE衰弱評估沒有此限制,無需在老年綜合評估之后進行管理。
據我們所知,這是第一項使用AGILE衰弱評估聯合白蛋白和總膽固醇預測接受骨科手術的老年患者壓力性損傷發生風險的研究。在這項研究中,我們發現三者單獨應用對術后壓力性損傷的發生風險沒有顯示出良好的預測效果。AGILE量表ROC曲線的AUC為0.612,敏感性僅為39.1%;白蛋白分組ROC曲線的AUC為0.578,敏感性僅為26.6%;總膽固醇分組ROC曲線的AUC為0.574,敏感性僅為26.6%,特異性僅為11.7%。相比之下,三者聯合在預測方面表現出更好的性能,ROC曲線的AUC為0.700,敏感性為50.0%,特異性為82.0%。營養匱乏是發生壓力性損傷和傷口愈合受損的關鍵危險因素。在Montalcini等[11]的一項研究中,觀察到血清白蛋白水平<3.1 g/dl可預測壓力性損傷的形成,并與較高的病死率有關。高血脂可通過改變血流而降低皮膚對壓力性損傷形成的抵抗力。由此可見,術前實驗室指標對骨科老年患者發生壓力性損傷的風險具有一定的預警作用。本研究發現,白蛋白和膽固醇水平的異常均與骨科術后老年患者壓力性損傷的風險等級升高有關,且二者聯合AGILE衰弱評估量表可準確高效預測接受骨科手術的老年患者壓力性損傷風險等級的升高。
綜上所述,老年骨科患者衰弱患病率較高,與術前非衰弱老年患者相比,合并術前衰弱的老年患者骨科手術后壓力性損傷的發生風險更高,因此,應強調老年骨科手術患者術前衰弱情況的篩查與干預。AGILE衰弱評估聯合白蛋白分組及總膽固醇分組能夠有效預測術后壓力性損傷風險的升高,由護士應用AGILE衰弱評估量表評估的衰弱程度能夠協助臨床醫生獲取更全面的手術風險評估信息,開展骨科圍術期精準管理和預防策略,對于預防壓力性損傷護理不良事件的發生和改善老年骨科手術患者的預后具有重要意義。

