血管內治療對椎基底動脈中重度狹窄患者認知功能的影響
王遠青, 姚 潔, 劉 鑫, 雷小晶, 董麗華
血管性認知障礙(vascular cognitive impairment,VCI)是腦血管病變及其危險因素導致的臨床卒中或亞臨床血管性腦損傷,涉及至少一個認知域受損的臨床綜合征,涵蓋了從輕度認知障礙到癡呆等不同等級的認知損害。我國目前65歲以上人群中MCI患病率為20.8%,與血管因素相關的輕度認知功能障礙的比例為42.0%。既往研究較多關注頸動脈狹窄與認知功能的關系,針對椎基底動脈狹窄與認知的關系少有研究。實際上,后循環缺血性卒中的臨床表現不同于前循環卒中的面癱、偏癱、偏身麻木等,往往以眩暈、復視、飲水嗆咳等癥狀出現,具有隱匿性的特點[1,2]。基底動脈狹窄可導致患者注意力差、執行功能下降和長期記憶障礙[3]等認知功能損害,且基底動脈狹窄造成的卒中復發率相對較高[4]。因此,臨床醫師對椎基底動脈狹窄的治療不應只停留在對軀體癥狀及影像學表現的改善上,同時也應關注存在的非軀體癥狀,如早期認知功能的損傷,從而改善患者的長期預后。本文討論了椎基底動脈狹窄患者血管內支架植入(Endovascular Stenting,EVS)對改善認知功能的價值,并通過CT灌注(CT perfusion,CTP)評估合并認知功能障礙的后循環大血管中重度狹窄患者的腦血流灌注情況,以期對椎基底動脈狹窄患者的治療提供臨床依據。
1 對象與方法
1.1 研究對象 前瞻性納入2019年3月-2022年11月在日照市人民醫院神經內科門診及住院治療的基底動脈狹窄患者78例。收集納入患者的基線資料,包括性別、年齡、受教育程度、高血壓、糖尿病、心臟病、吸煙、血脂測定、卒中病史、家族史(I級親屬的癡呆及精神病史)。納入標準:(1)年齡≥18歲;(2)經CT血管造影(computed tomography angiography,CTA)或數字減影血管造影(Digital Subtraction Angiography,DSA)診斷為中重度椎基底動脈狹窄(狹窄率≥50%);(3)使用簡易智力狀態檢查(Mini-mental State Examination,MMSE)確定存在整體認知功能下降的患者;(4)患者或親屬簽署知情同意書。排除標準:(1)存在頸內動脈系統大血管中重度狹窄(狹窄率≥50%);(2)有失語、失用、構音障礙等不能完成量表檢查;(3)可導致認知障礙的神經系統疾病(阿爾茨海默病、腦炎、脫髓鞘疾病、癲癇等)或全身性疾病(甲狀腺功能減退、嚴重的肝臟、腎臟、心臟疾病);(4)焦慮、抑郁或其他精神障礙;(5)有藥物濫用史、吸毒史、一氧化碳或農藥等化學品中毒史;(6)一級親屬中有癡呆及精神病患者。根據椎基底動脈中重度狹窄是否行血管內治療分為血管內支架植入(Endovascular Stenting,EVS)組即支架聯合藥物組和非EVS組即單純藥物治療組。
1.2 神經心理學測試 分別對EVS組及非EVS組即標準藥物治療組在治療前及治療后1周內進行神經心理學測試,包括:(1)注意與處理速度—連線試驗(TMT-A);(2)執行功能—連線試驗(TMT-B);(3)簡易智力狀態檢查(Mini-mental State Examination,MMSE)。并在治療后6個月進行臨床隨訪,分別再次進行神經心理學評估。
1.3 血管內支架植入術
1.3.1 適應證 (1)癥狀性椎動脈顱外段狹窄>50%,藥物治療無效;(2)非癥狀性椎動脈顱外段狹窄>70%且狹窄進行性加重;(3)非癥狀性椎動脈顱外段狹窄>70%,若伴有對側椎動脈先天性發育不良或缺如;(4)癥狀性鎖骨下動脈狹窄>50%,藥物治療無效;(5)癥狀性椎動脈顱內段狹窄>70%或基底動脈重度狹窄>70%;(6)年齡≥18歲。
1.3.2 禁忌證 (1)伴有顱內動脈瘤且不能提前或同時處理者;(2)2周內的心肌梗死或大面積腦梗死;(3)胃腸道疾病伴有活動性出血;(4)不能控制的高血壓;(5)對肝素、阿司匹林或其他抗血小板藥物有禁忌者;(6)對造影劑材料或器材過敏;(7)嚴重心、肝、腎、肺疾病;(8)穿刺部位或全身有未能控制的感染。
1.4 腦血流灌注評估 分別對EVS組與非EVS組在治療前及治療后1周內完成CTP影像學檢查,評估腦血流灌注情況。感興趣區為雙側顳葉、丘腦、枕葉、小腦和腦干。
1.5 圍手術期管理和手術方案 術前雙抗(阿司匹林100 mg/d和氯吡格雷75 mg/d)3 d,同時口服阿托伐他汀20 mg/d等。椎動脈V1、V2段的支架植入采用局麻,椎動脈V4段、基底動脈采用全麻。術后個體化控制血壓,術后3~6個月口服雙重抗血小板治療后改為單抗,所有患者均長期服用他汀類藥物,同時嚴格控制卒中相關危險因素。
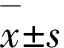
2 結 果
2.1 臨床資料分析 本研究共納入78例,男50例,女28例,男女比例為1.79∶1,性別構成無統計學差異(P=0.16)。年齡為45.03±13.00。EVS組及非EVS組比例1∶1,各為39例。兩組發病年齡無統計學差異(P=0.81)。EVS組及非EVS組在年齡、性別、受教育年限、高血壓、糖尿病、卒中史、吸煙史、飲酒史等方面均未見明顯統計學差異(P>0.05)(見表1)。3例患者為查體發現,其余75例均為急性起病,其中因急性認知功能障礙就診者11例,其余患者有眩暈、復視或偏癱等臨床表現。梗死部位集中于雙側顳葉、丘腦、枕葉和小腦,以多發性腦梗死為著,為53例,占比67.95%。
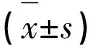
表1 EVS組與非EVS組人口統計學和臨床資料比較
2.2 認知功能變化
2.2.1 治療前后認知功能變化 EVS組及非EVS組,治療后患者整體認知功能有所改善。其中EVS組手術后MMSE提高6.38±3.22,改善例數為36例(92.31%),無改善者為3例(7.69%),惡化者為0例。非EVS組MMSE提高1.38±2.52,改善例數為27例(69.23%),無改善者為6例(15.38%),惡化者為6例(15.38%)。兩組之間MMSE變化差異具有統計學意義(P<0.001)。EVS組手術后TMT-A時間短期29.74±14.99,TMT-B時間短期35.08±23.00,TMT-A錯誤數減少1(1,1),TMT-B錯誤數減少1(0,1)。非EVS組TMT-A時間短期27.64±16.23,TMT-B時間短期30.64±22.84,TMT-A錯誤數減少1(1,1),TMT-B錯誤數減少1(1,1)。短期內,兩組之間執行功能及注意與處理速度方面的改善未見明顯統計學差異(PTMT-A time=0.554,pTMT-B time=0.395,pTMT-A error=0.143,pTMT-B error=0.658)(見表2)。
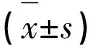
表2 EVS組與非EVS組治療前后認知功能變化比較
2.2.2 治療后6個月認知功能變化 在治療后6個月進行臨床隨訪,EVS組MMSE提高6.38±3.22,TMT-A時間短期50.82±18.76,TMT-B時間短期59.77±28.54,TMT-A錯誤數減少2(1,3),TMT-B錯誤數減少2(1,2)。非EVS組MMSE提高4.23±3.02,TMT-A時間短期40.95±18.82,TMT-B時間短期42.77±26.95,TMT-A錯誤數減少1(1,2),TMT-B錯誤數減少1(1,2)。EVS組治療后患者的整體認知功能、執行功能及注意與處理速度均仍有持續改善,兩組之間具有統計學差異(pTMT-A time=0.023,pTMT-B time=0.008,pTMT-A error=0.010,pTMT-B error=0.020,PMMSE=0.003)(見表3)。
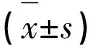
表3 EVS組與非EVS組治療后6個月認知功能變化比較
2.3 腦血流灌注變化 血管內支架植入可重建狹窄的血管路徑,明顯改善血供(見圖1)。本研究對EVS組在術前及術后1周內分別進行了2次CTP檢查,評估患者的腦血流灌注情況。同期對非EVS組在內科保守治療后也進行了CTP檢查。通過CTP檢查發現,EVS組在術后腦血流灌注得到明顯改善,TTP明顯縮短,CVF增加(見圖2)。而同期,非EVS組腦血流灌注未見相似改變。
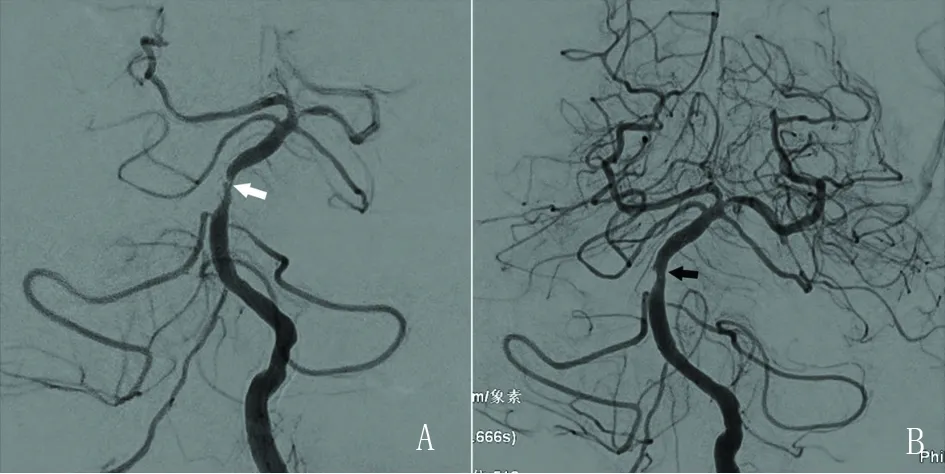
A:術前基底動脈中段局限性重度狹窄(白箭);B:支架置入術后基底動脈狹窄明顯改善。
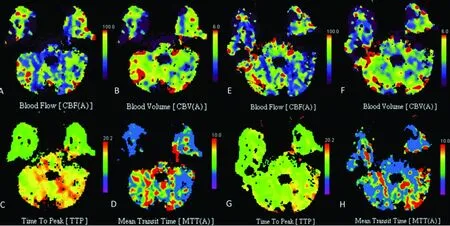
A~D:為術前2 d CTP;E~H:為術后4 d CTP。術后右側小腦半球及腦干CBF(E)較術前(A)增加。術后雙側小腦半球及腦干TTP(G)較術前(C)縮短。
3 討 論
本研究中,患者呈現發病年齡年輕化的趨勢。隨著社會生活的發展,卒中發病率逐年升高,且出現年輕化的趨勢,隨之產生的認知功能障礙也呈逐年升高趨勢。傳統觀念認為額葉、顳葉及基底節區缺血易引起認知功能障礙,而近期研究提示,腦干、小腦、丘腦的缺血也會不同程度的引起認知功能障礙[5]。一些研究證據支持小腦參與高級認知和情感功能,如工作記憶、語言、視空間執行和情感處理等,并提示小腦在額頂顳葉、邊緣系統環路中可能具有重要的作用[6]。椎基底動脈供血區的其他結構也可影響認知功能。海馬在情緒、神經心理活動、記憶、執行、語言(包括流利性和重復)和其他認知活動中起著重要作用[7]。顳葉的傳出、傳入纖維與額葉、頂葉、枕葉及海馬之間有著廣泛的聯系[8]。丘腦在覺醒、情感、記憶及其他認知方面具有重要作用。
本研究中,患者梗死部位集中于雙側顳葉、丘腦、枕葉和小腦,以多發性腦梗死為著。有研究將30例后循環短暫性腦缺血發作患者與50例健康人進行對比,結果發現,后循環短暫性腦缺血發作與認知功能障礙相關,主要表現在執行功能、視空間、記憶力及言語表達等方面[9]。視覺廣度障礙可能與枕葉和顳葉的慢性缺血缺氧有關[10,11]。在首次發病的輕度腦卒中患者中,多發性梗死的發生和海馬體積的減少與認知障礙呈正相關[12]。即使在無癥狀的腦卒中患者中,低灌注或微栓子引起的多發性梗死也會導致海馬體積減小,從而導致記憶力下降。此外,多發性腦梗死導致語言功能、處理速度和視覺空間能力下降[13]。本研究中,11例患者以急性認知功能障礙就診,其余有眩暈、復視或偏癱等臨床表現。O′Brien等研究認為,不少患者腦卒中前可發生記憶障礙,這可能與內側顳葉低灌注引起的慢性缺血和缺氧有關[7]。執行功能障礙可能是由椎基底動脈供血區的組織損傷引起的,而這些組織與丘腦、頂葉和額葉有著廣泛的聯系[14~17]。串聯病變或多發狹窄可導致后循環區域灌注進一步減少[18],而慢性持續性低灌注可進一步導致腦內多發梗死,也可加重認知障礙[19]。供血區低灌注、串聯病變或多重狹窄是認知障礙的獨立危險因素[4]。與此同時,腦血管狹窄引起的病變形成微栓子也會導致VCI[20]。在動物研究中發現,微栓子可以減少小鼠海馬區神經營養因子的數量,并導致記憶受損[21]。此外,研究表明,缺血缺氧狀態與腦干或小腦與前循環之間的神經網絡損傷有關[14,15,22]。
本研究中,EVS組在術后腦血流灌注得到明顯改善,TTP明顯縮短,CVF增加。Deng研究發現,CTP失代償患者的認知障礙發生率是正常代謝患者的6.8倍。側支循環不充分或慢性持續低灌注,其認知功能可能持續性受損[4]。其機制為腦動脈灌注不足時,腦組織出現缺血缺氧,此時無氧酵解代償能量的不足,進而產生氧自由基、興奮性氨基酸、乳酸等細胞毒性物質,影響蛋白質的合成,最終導致神經元的丟失。低灌注導致血栓清除減少。腦的灌注長期處于低水平,其細胞代謝降低可導致認知功能障礙。動脈支架植入術可擴張狹窄血管,重建狹窄的血管路徑,可以改善腦的血流供給及灌注,改善腦部神經元的代謝。
本研究發現,EVS組及非EVS組,治療后患者整體認知功能有所改善。EVS組治療后患者的整體認知功能、執行功能及注意與處理速度在6個月隨訪后,仍有持續改善。Deng等[23]研究證實,嚴重的椎基底動脈狹窄引起的低灌注會導致即時記憶、視覺范圍和延遲記憶等方面的廣泛認知障礙。基底動脈狹窄可以導致枕葉、顳葉和丘腦等重要結構的低灌注,從而引起認知功能改變,如執行功能、視空間能力等認知功能下降[24]。Scherr等[25]報道頸動脈狹窄患者經EVS治療后認知功能改善。Lal等[26]研究發現頸動脈內膜剝脫術后可改善頸動脈狹窄患者的認知反應,改善患者的生活質量。有研究表明頸動脈嚴重狹窄可造成大腦慢性低灌注狀態,由于長期的腦灌注不足,神經細胞能量代謝障礙,導致不同程度的認知功能受損。而當狹窄改善,灌注增加時,細胞代謝也隨之改變[27]。無論是頸動脈支架植入術還是頸動脈內膜剝脫術均可改善患者的認知功能。腦卒中是認知功能的危險因素之一,動脈狹窄是腦卒中的獨立危險因素,椎基底動脈狹窄解除后危險因素消除,腦梗死發生率降低,特別是丘腦、海馬等關鍵部位的梗死。基底動脈狹窄解除后,腦組織灌注增加,腦白質之間的聯絡及聯合纖維受損減輕,從而也可防止腦白質病變導致的認知功能障礙。
目前國內外針對椎基底動脈狹窄與認知功能障礙關系研究較少。本研究證實椎基底動脈狹窄EVS治療對認知功能的改善作用。并通過CTP評估EVS對于腦血流灌注的改善作用,從而對于椎基底動脈狹窄患者的EVS治療提供臨床依據,以期降低VCI的發生率,提高患者生存質量,減輕社會、家庭負擔。

